تاکیکاردی بطنی کاتکولآمینرژیک چندشکلی (CPVT)

- تاکیکاردی بطنی کاتکولآمینرژیک چندشکلی (CPVT): قاتل پنهان در هیجان و ورزش
- اسمهای دیگر بیماری و طبقهبندیهای پزشکی
- علائم و نشانههای بیماری CPVT
- علت ابتلا به بیماری (ژنتیک و مکانیسم سلولی)
- نحوه تشخیص بیماری CPVT
- تفاوت بیماری در مردان و زنان
- روشهای درمان پزشکی و جراحی
- درمان دارویی بیماری CPVT
- درمان خانگی و اصلاح سبک زندگی
- رژیم غذایی مناسب برای CPVT
- عوارض و خطرات بیماری
- بیماری در کودکان و دوران بارداری
- پیشگیری از حملات (نه پیشگیری از ابتلا)
- نقش ژنتیک و غربالگری خانواده
- طول درمان و دورنمای بیماری
تاکیکاردی بطنی کاتکولآمینرژیک چندشکلی (CPVT): قاتل پنهان در هیجان و ورزش
قلب انسان یک شاهکار مهندسی است که با دقتی بینظیر میتپد. اما گاهی اوقات، در اعماق سلولهای این عضو حیاتی، خطایی پنهان وجود دارد که تنها در لحظات خاصی خود را نشان میدهد. بیماری تاکیکاردی بطنی کاتکولآمینرژیک چندشکلی (Catecholaminergic Polymorphic Ventricular Tachycardia) که به اختصار CPVT نامیده میشود، یکی از عجیبترین و در عین حال خطرناکترین اختلالات ریتم قلب است. عجیب از آن جهت که قلب این بیماران در حالت عادی، در معاینات فیزیکی و حتی در نوار قلب معمولی، کاملاً سالم و بینقص به نظر میرسد. اما خطرناک به این دلیل که با ترشح آدرنالین (مادهای که در زمان ورزش یا هیجان در بدن آزاد میشود)، قلب ناگهان کنترل خود را از دست میدهد و وارد یک ریتم مرگبار میشود.
این بیماری یک اختلال ژنتیکی است که بر نحوه مدیریت کلسیم در داخل سلولهای قلبی تأثیر میگذارد. کلسیم سوخت اصلی انقباض قلب است. در CPVT، سیستم تنظیمکننده کلسیم نشتی دارد و وقتی فرد میدود، میترسد یا هیجانزده میشود، این نشتی باعث هرجومرج الکتریکی میشود. تصور کنید خودرویی دارید که موتورش در حالت پارک عالی کار میکند، اما به محض اینکه پدال گاز را فشار میدهید، سیستم برقرسانیاش اتصالی میکند و ماشین خاموش میشود؛ این سادهترین توصیف برای CPVT است. این بیماری اغلب کودکان و نوجوانان سالم را هدف قرار میدهد و متأسفانه گاهی اوقات اولین علامت آن، ایست قلبی ناگهانی است. در این مقاله جامع، ما تمام لایههای این بیماری پیچیده را کنار میزنیم تا درک درستی از خطرات، روشهای تشخیص و درمان آن پیدا کنیم.
اسمهای دیگر بیماری و طبقهبندیهای پزشکی
در متون پزشکی و پروندههای بالینی، ممکن است با نامهای متفاوتی برای این بیماری روبرو شوید. نام کامل و علمی آن “Catecholaminergic Polymorphic Ventricular Tachycardia” است که هر کلمه آن معنای خاصی دارد: “کاتکولآمینرژیک” یعنی وابسته به کاتکولآمینها (آدرنالین و نورآدرنالین)، “پلیمورفیک” یعنی چندشکلی (اشاره به شکل امواج در نوار قلب)، و “تاکیکاردی بطنی” یعنی ضربان سریع از حفرات پایینی قلب. اما پزشکان برای سهولت اغلب از مخفف CPVT استفاده میکنند.
در برخی متون قدیمیتر یا در دستهبندیهای ژنتیکی، ممکن است این بیماری را با نام “تاکیکاردی بطنی چندشکلی خانوادگی” (Familial Polymorphic Ventricular Tachycardia – FPVT) نیز ببینید. این نام تأکید بر ماهیت ارثی و خانوادگی بودن بیماری دارد. همچنین بر اساس نوع ژن درگیر، بیماری به دو زیرگروه اصلی تقسیم میشود که گاهی به عنوان نامهای جداگانه ذکر میشوند: CPVT نوع ۱ (که شایعتر است و مربوط به ژن گیرنده رایانودین میباشد) و CPVT نوع ۲ (که نادرتر است و مربوط به ژن کالسکوسترین میباشد). دانستن این نامها به خصوص زمانی اهمیت پیدا میکند که بیمار نیاز به مشاوره ژنتیک دارد یا پزشک میخواهد نوع دقیق جهش را برای غربالگری سایر اعضای خانواده مشخص کند. درک این اصطلاحات به خانوادهها کمک میکند تا در مواجهه با مقالات علمی یا گفتگو با متخصصین، دچار سردرگمی نشوند و بدانند که همه این عناوین به یک اختلال واحد در کانالهای یونی قلب اشاره دارند.
علائم و نشانههای بیماری CPVT
ویژگی فریبنده و خطرناک CPVT این است که در حالت استراحت هیچ علامتی ندارد. اما زمانی که بدن تحت استرس فیزیکی یا روحی قرار میگیرد، علائم ظاهر میشوند. شایعترین و مهمترین علامت هشداردهنده، غش کردن (سنکوپ) در حین ورزش یا هیجان شدید است. این غش کردن یک ضعف معمولی نیست؛ معمولاً ناگهانی رخ میدهد و ممکن است فرد بدون هیچ علائم قبلی روی زمین بیفتد. بسیاری از کودکان مبتلا، سابقه غش کردن در زنگ ورزش مدرسه، هنگام شنا کردن یا حتی در زمان بازیهای هیجانانگیز رایانهای را دارند.

تپش قلب شدید و احساس لرزش در قفسه سینه نیز از علائم شایع است، اما چون در حین ورزش رخ میدهد، ممکن است فرد آن را با تپش قلب طبیعی ناشی از فعالیت اشتباه بگیرد. سرگیجه و سبکی سر نیز میتواند پیشدرآمدی برای غش کردن باشد. یکی از نکات بسیار مهم در مورد علائم CPVT این است که گاهی اوقات غش کردن بیمار با حرکات لرزشی بدن همراه است که باعث میشود پزشکان یا اطرافیان آن را به اشتباه “تشنج” یا بیماری “صرع” تشخیص دهند. بسیاری از بیماران CPVT سالها داروهای ضدتشنج مصرف کردهاند بدون اینکه نتیجهای بگیرند، در حالی که مشکل در قلب آنها بوده نه مغزشان. در موارد شدید و متأسفانه در برخی بیماران، اولین علامت بیماری میتواند ایست قلبی و مرگ ناگهانی باشد که اغلب در خواب اتفاق نمیافتد، بلکه دقیقاً در اوج فعالیت یا استرس عاطفی رخ میدهد.
علت ابتلا به بیماری (ژنتیک و مکانیسم سلولی)
علت اصلی ابتلا به CPVT، جهشهای ژنتیکی است که از والدین به فرزندان منتقل میشود. این بیماری یک “کانالوپاتی” است، به این معنی که ساختار فیزیکی قلب (عضله، دریچهها و رگها) کاملاً سالم است، اما کانالهای میکروسکوپی که یونها را به داخل و خارج سلول هدایت میکنند، معیوب هستند. دو ژن اصلی در این بیماری نقش دارند. شایعترین علت (حدود ۶۰ درصد موارد)، جهش در ژن RyR2 است. این ژن دستور ساخت پروتئینی به نام “گیرنده رایانودین” را میدهد. این گیرنده مانند دریچهای روی مخزن کلسیم درون سلول عمل میکند. در بیماران CPVT، این دریچه ضعیف است و وقتی آدرنالین ترشح میشود، کلسیم به صورت غیرقابل کنترل به داخل سلول نشت میکند.
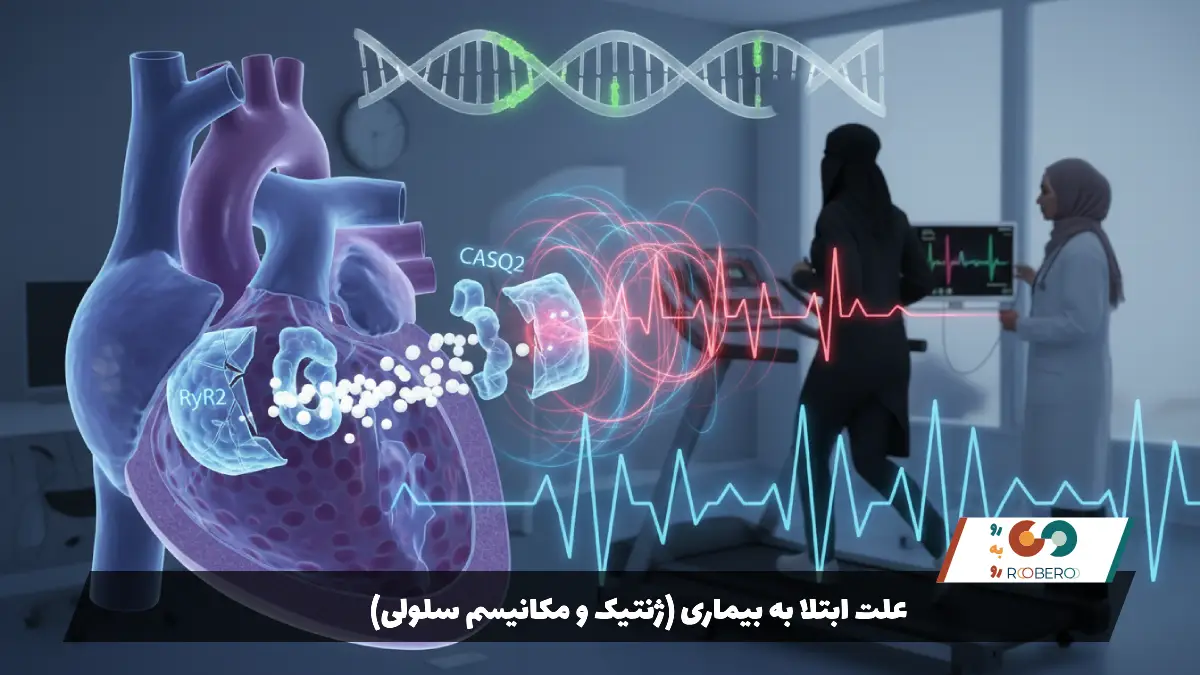
دومین علت (که نادرتر است)، جهش در ژن CASQ2 است که پروتئین “کالسکوسترین” را میسازد. این پروتئین وظیفه ذخیره و نگهداری کلسیم را دارد. وقتی این پروتئین معیوب باشد، باز هم مدیریت کلسیم مختل میشود. افزایش کلسیم آزاد در سلولهای بطن قلب، باعث ایجاد امواج الکتریکی مزاحم و پشت سر هم میشود که ریتم طبیعی قلب را میشکند و منجر به تاکیکاردی بطنی میشود. وراثت ژن RyR2 معمولاً به صورت “اتوزومال غالب” است، یعنی اگر یکی از والدین مبتلا باشد (حتی اگر علائم خفیف داشته باشد)، ۵۰ درصد احتمال دارد بیماری به فرزند منتقل شود. اما گاهی اوقات جهش به صورت تصادفی و جدید در خود کودک رخ میدهد و والدین سالم هستند. درک این مکانیسم به پزشکان کمک میکند تا بدانند چرا داروهای مسدودکننده آدرنالین (بتابلاکرها) درمان اصلی این بیماری هستند.
نحوه تشخیص بیماری CPVT
تشخیص CPVT یکی از چالشبرانگیزترین مراحل برای متخصصین قلب است، زیرا “نوار قلب در حالت استراحت معمولاً نرمال است”. این جمله کلیدیترین نکته در تشخیص است. برخلاف بسیاری از بیماریهای قلبی که در یک نوار قلب ساده خود را نشان میدهند، CPVT در حالت آرامش پنهان میماند. بنابراین، اگر کودکی با سابقه غش در حین ورزش مراجعه کند و نوار قلبش سالم باشد، پزشک نباید بیماری را رد کند. ابزار طلایی برای تشخیص این بیماری، تست ورزش است. در این تست، بیمار روی تردمیل میدود و همزمان نوار قلب او ثبت میشود.
با افزایش ضربان قلب، کمکم جرقههای بیماری ظاهر میشود. پزشک ابتدا ضربانهای نابجای تکتک (PVC) را میبیند و با ادامه ورزش، این ضربانها پیچیدهتر شده و الگوی خاصی به نام “تاکیکاردی بطنی دوطرفه” (Bidirectional VT) را میسازند که امضای اختصاصی بیماری CPVT است. هولتر مانیتورینگ (نوار قلب ۲۴ ساعته) نیز میتواند مفید باشد، به شرطی که بیمار در طول آن ۲ورد ساعت فعالیت فیزیکی یا هیجان داشته باشد. تست ژنتیک نیز برای تأیید تشخیص و پیدا کردن نوع جهش بسیار حیاتی است، اما منفی بودن تست ژنتیک (پیدا نشدن ژن) بیماری را رد نمیکند، زیرا ممکن است ژنهای ناشناخته دیگری دخیل باشند. اکوکاردیوگرافی و MRI قلب معمولاً انجام میشوند تا مطمئن شویم ساختار قلب سالم است و بیماریهای دیگر رد شوند.
تفاوت بیماری در مردان و زنان
مطالعات بالینی نشان میدهند که تفاوتهایی در نحوه بروز و شدت بیماری CPVT بین دو جنس وجود دارد. به طور کلی، مردان تمایل دارند علائم را در سنین پایینتری نشان دهند. خطر رخدادهای قلبی خطرناک (مانند ایست قلبی) در پسربچهها و مردان جوان مبتلا به CPVT معمولاً بیشتر از زنان است. این موضوع ممکن است تا حدی به دلیل تأثیر هورمونهای مردانه (تستوسترون) بر کانالهای یونی قلب یا تفاوت در الگوهای فعالیت بدنی و ورزشهای سنگینتر در پسران باشد.
در زنان، شروع علائم ممکن است کمی دیرتر باشد، اما آنها نیز همچنان در معرض خطر جدی هستند. دورههای تغییرات هورمونی مانند بلوغ، بارداری و پس از زایمان میتواند بر آستانه تحریکپذیری قلب تأثیر بگذارد. همچنین برخی مطالعات نشان دادهاند که زنان ممکن است پاسخ متفاوتی به درمانهای دارویی بدهند یا عوارض جانبی متفاوتی را تجربه کنند. با این حال، اصل کلی بیماری یکسان است و جنسیت نباید باعث شود که پزشک خطر را در یک گروه دستکم بگیرد. هم دختران و هم پسران با سابقه غش در حین ورزش باید با دقت و جدیت یکسان مورد ارزیابی قرار گیرند. غربالگری ژنتیکی نیز بدون توجه به جنسیت برای تمام اعضای درجه یک خانواده توصیه میشود.
روشهای درمان پزشکی و جراحی
درمان CPVT بر پایه پیشگیری از وقوع آریتمی استوار است، زیرا وقتی حمله شروع شود، کنترل آن دشوار است. برای بیمارانی که با وجود مصرف دقیق داروها همچنان دچار غش یا آریتمی میشوند، روشهای مداخلهای در نظر گرفته میشود. یکی از مؤثرترین روشهای جراحی برای CPVT، عملی به نام “سمپاتکتومی توراسیک چپ” (LCSD) است. در این عمل، جراح اعصاب سمپاتیک سمت چپ گردن و قفسه سینه را که مسئول ارسال پیام “جنگ و گریز” و آدرنالین به قلب هستند، قطع میکند. این کار باعث میشود تحریکپذیری قلب نسبت به آدرنالین به شدت کاهش یابد و یک لایه محافظتی قوی ایجاد شود.
استفاده از دستگاه دفیبریلاتور کاشتهشدنی (ICD) یا همان باتری شوکدهنده، در CPVT موضوعی بحثبرانگیز و حساس است. برخلاف سایر بیماریها، شوک الکتریکی ICD در بیماران CPVT میتواند دردناک باشد و این درد باعث ترشح بیشتر آدرنالین میشود که خود، آریتمی را بدتر میکند (طوفان الکتریکی). بنابراین، پزشکان سعی میکنند تا حد امکان از کاشت ICD خودداری کنند و آن را تنها برای بیمارانی که سابقه ایست قلبی داشتهاند یا به درمانهای دیگر پاسخ نمیدهند، نگه دارند. اگر ICD کاشته شود، برنامهریزی آن باید بسیار دقیق باشد تا از شوکهای غیرضروری جلوگیری شود. درمان اصلی همچنان دارویی و تغییر سبک زندگی است و جراحی به عنوان مکمل استفاده میشود.
درمان دارویی بیماری CPVT
سنگ بنای درمان CPVT، استفاده از داروهای بتابلاکر (Beta-blockers) است. این داروها با مسدود کردن گیرندههای آدرنالین روی قلب، جلوی اثرگذاری هیجان و ورزش بر ریتم قلب را میگیرند. اما نکته حیاتی اینجاست: هر بتابلاکری برای این بیماری مناسب نیست. داروی “نادولول” (Nadolol) و “پروپرانولول” (Propranolol) مؤثرترین داروها برای CPVT هستند زیرا غیرانتخابی هستند و اثر طولانی یا قوی دارند. داروهای انتخابی مانند متوپرولول که برای فشار خون استفاده میشوند، معمولاً در کنترل CPVT ضعیف عمل میکنند و توصیه نمیشوند.
اگر بتابلاکرها به تنهایی نتوانند آریتمی را کنترل کنند، داروی دومی به نام “فلکائینید” (Flecainide) به رژیم درمانی اضافه میشود. فلکائینید مستقیماً روی کانالهای کلسیم و سدیم اثر میگذارد و میتواند جلوی آن جرقههای اولیه آریتمی را بگیرد. ترکیب نادولول و فلکائینید برای بسیاری از بیماران نجاتبخش است. مهمترین اصل در درمان دارویی CPVT، “پایبندی مطلق” است. فراموش کردن حتی یک دوز دارو میتواند فاجعهبار باشد. بیمار نباید هرگز خودسرانه دارو را قطع یا کم کند. سطح دارو در خون باید همیشه ثابت بماند تا قلب در برابر هرگونه شوک هیجانی ناگهانی محافظت شود.
درمان خانگی و اصلاح سبک زندگی
هیچ درمان خانگی گیاهی یا سنتی برای اصلاح نقص ژنتیکی CPVT وجود ندارد و تکیه بر این روشها میتواند مرگبار باشد. اما “اصلاح سبک زندگی” بخشی جداییناپذیر از درمان است. مهمترین اقدام خانگی، ایمنسازی محیط زندگی است. خانواده باید آموزش احیای قلبی ریوی (CPR) ببینند تا در صورت بروز حمله در خانه، بتوانند جان بیمار را نجات دهند. داشتن یک دستگاه شوک خودکار (AED) در منزل و مدرسه برای کودکان مبتلا بسیار توصیه میشود.
مهمترین تغییر سبک زندگی، محدود کردن فعالیتهای ورزشی است. بیماران CPVT باید از هرگونه “ورزش رقابتی” و سنگین منع شوند. دویدن سریع، فوتبال، بسکتبال و شنای حرفهای ممنوع است. با این حال، فعالیتهای سبک و تفریحی مانند پیادهروی آرام معمولاً مجاز است (با نظر پزشک). همچنین باید از موقعیتهای هیجانی شدید پرهیز شود. مثلاً بازیهای ترسناک کامپیوتری، فیلمهای وحشتناک یا شهربازی میتوانند محرک حمله باشند. حتی زنگ ساعت با صدای بلند هم میتواند باعث ترشح ناگهانی آدرنالین شود، پس بهتر است از زنگهای ملایم برای بیدار شدن استفاده شود. مدیریت استرس و یادگیری تکنیکهای آرامسازی نیز به کاهش بار آدرنالین روی قلب کمک میکند.
رژیم غذایی مناسب برای CPVT
رژیم غذایی در CPVT نقش درمانکننده ندارد، اما نقش حمایتی مهمی ایفا میکند. هدف اصلی تغذیه، حفظ تعادل الکترولیتها و جلوگیری از تحریک قلب است. پتاسیم و منیزیم دو یون حیاتی برای ثبات الکتریکی قلب هستند. مصرف غذاهای غنی از پتاسیم (مانند موز، پرتقال، سیبزمینی) و منیزیم (مانند آجیل، سبزیجات برگ سبز، غلات کامل) باید در برنامه روزانه گنجانده شود. کمبود این مواد میتواند آستانه تحریک قلب را پایین بیاورد و خطر آریتمی را افزایش دهد.
از سوی دیگر، حذف کامل محرکها ضروری است. کافئین موجود در قهوه، چای غلیظ، نوشابههای انرژیزا و کولاها میتواند ضربان قلب را بالا برده و اثر آدرنالین را تقلید کند. بیماران CPVT باید تا حد امکان از مصرف کافئین پرهیز کنند. الکل نیز سمی برای ریتم قلب محسوب میشود و باید کنار گذاشته شود. هیدراتاسیون یا نوشیدن آب کافی نیز بسیار مهم است، زیرا کمآبی بدن باعث غلیظ شدن خون و به هم خوردن تعادل الکترولیتها میشود که برای این بیماران خطرناک است. خوردن وعدههای غذایی سبک و متعدد به جای وعدههای سنگین نیز فشار کمتری به سیستم گردش خون وارد میکند.
عوارض و خطرات بیماری
خطرناکترین و ترسناکترین عارضه CPVT، مرگ ناگهانی قلبی (Sudden Cardiac Death) است. اگر آریتمی بطنی کنترل نشود، قلب نمیتواند خون را پمپاژ کند و گردش خون متوقف میشود. اگر در عرض چند دقیقه احیا انجام نشود، منجر به مرگ میشود. متأسفانه نرخ مرگومیر در بیماران درمان نشده بسیار بالاست (تا ۳۰ تا ۵۰ درصد در سنین جوانی)، اما با درمان مناسب این خطر به شدت (به زیر ۱ درصد) کاهش مییابد.
عارضه دیگر، آسیب مغزی ناشی از غش کردنهای طولانی است. اگر در حین حمله، خونرسانی به مغز برای مدتی قطع شود (هیپوکسی)، ممکن است آسیبهای عصبی دائمی ایجاد شود. همچنین ضربههای فیزیکی ناشی از سقوط ناگهانی (مثل شکستگی سر یا اندامها) از عوارض ثانویه غش کردن است. تشخیص اشتباه و مصرف داروهای ضدتشنج برای سالها، عوارض جانبی آن داروها را به بیمار تحمیل میکند بدون اینکه بیماری اصلی درمان شود. اضطراب مزمن و ترس از فعالیت فیزیکی نیز میتواند منجر به افسردگی و انزوای اجتماعی در کودکان و نوجوانان شود که نیازمند حمایت روانشناختی است.
بیماری در کودکان و دوران بارداری
CPVT اساساً بیماری کودکان و نوجوانان است. میانگین سن شروع علائم بین ۷ تا ۱۲ سالگی است. مدیریت بیماری در کودکان چالشهای خاصی دارد. آنها پرانرژی هستند و محدود کردن آنها از دویدن و بازی با همسالان بسیار دشوار است. همکاری نزدیک با اولیای مدرسه و معلم ورزش حیاتی است. مدرسه باید از وضعیت دانشآموز آگاه باشد و دسترسی سریع به دستگاه AED داشته باشد. همچنین تنظیم دوز دارو با رشد کودک باید به طور مداوم توسط پزشک انجام شود، زیرا با افزایش وزن کودک، دوز قبلی ممکن است دیگر کافی نباشد.
در دوران بارداری، زنان مبتلا به CPVT با چالشهای جدیدی روبرو میشوند. بارداری باعث افزایش حجم خون و ضربان قلب میشود و زایمان یک استرس فیزیکی و هیجانی بزرگ است. قطع داروهای بتابلاکر در بارداری بسیار خطرناک است و معمولاً توصیه میشود مادر به مصرف دارو ادامه دهد، هرچند ممکن است باعث کاهش رشد جنین شود که باید تحت نظارت باشد. زایمان باید در یک مرکز مجهز قلبی انجام شود و کنترل درد و اضطراب مادر در حین زایمان اولویت دارد تا از ترشح آدرنالین جلوگیری شود. با مراقبت صحیح، اکثر زنان مبتلا بارداری و زایمان ایمنی خواهند داشت.
پیشگیری از حملات (نه پیشگیری از ابتلا)
از آنجایی که CPVT ژنتیکی است، نمیتوان از ابتلای اولیه پیشگیری کرد (مگر با تشخیص ژنتیکی قبل از لانهگزینی در IVF)، اما “پیشگیری از حملات” کاملاً ممکن است. کلید طلایی پیشگیری، پایبندی ۱۰۰ درصدی به دارو است. مطالعات نشان دادهاند اکثر موارد مرگ ناگهانی در بیمارانی رخ داده که داروی خود را قطع کرده یا فراموش کردهاند. بیماران باید بدانند که هیچ روز تعطیلی برای مصرف دارو وجود ندارد.
دومین اصل پیشگیری، شناسایی و دوری از محرکهاست. اگر فرد میداند که شنا کردن یا دویدن باعث تپش قلبش میشود، باید آن را متوقف کند. جلوگیری از موقعیتهای استرسزا و آموزش مهارتهای کنترل خشم و هیجان به پیشگیری کمک میکند. تب بالا نیز در برخی بیماران میتواند محرک باشد، بنابراین درمان سریع تب با تببرها توصیه میشود. چکاپهای منظم دورهای و انجام تست ورزش سالانه (با دارو) به پزشک کمک میکند تا بفهمد آیا دوز فعلی دارو برای پیشگیری از آریتمی کافی است یا نیاز به افزایش دارد.
نقش ژنتیک و غربالگری خانواده
یکی از مهمترین اقدامات پس از تشخیص CPVT در یک فرد (که به او “مورد شاخص” میگویند)، بررسی خانواده است. این بیماری مانند یک سایه در درخت خانوادگی حرکت میکند. اگر جهش ژنتیکی در کودک پیدا شود، هر دو والدین باید تست شوند. سپس تمام خواهر و برادرهای بیمار باید تحت بررسی (تست ورزش و ژنتیک) قرار گیرند، حتی اگر هیچ علامتی نداشته باشند.
بسیاری از افراد خانواده ممکن است ناقل ژن باشند اما تاکنون علامتی نشان نداده باشند (نفوذ ناقص ژن). این افراد همچنان در خطر هستند و ممکن است نیاز به درمان پیشگیرانه با بتابلاکر داشته باشند. غربالگری آبشاری (Cascade Screening) به این معنی است که پلهبهپله تمام بستگان درجه یک و سپس درجه دو بررسی شوند. این کار میتواند جان بسیاری از اعضای خانواده را که از بمب ساعتی درون قلبشان بیخبرند، نجات دهد. مشاوره ژنتیک پیش از ازدواج و بارداری نیز برای جلوگیری از انتقال بیماری به نسل بعد ضروری است.
طول درمان و دورنمای بیماری
CPVT یک بیماری مادامالعمر است. نقص ژنتیکی در کانالهای کلسیم هرگز “خوب” نمیشود و تا پایان عمر با فرد باقی میماند. بنابراین، طول درمان برابر با طول عمر بیمار است. این واقعیت ممکن است در ابتدا ناامیدکننده به نظر برسد، اما باید دانست که با درمان مناسب، امید به زندگی در این بیماران نزدیک به افراد عادی خواهد بود.
دورنمای بیماری در صورت تشخیص زودهنگام و درمان صحیح بسیار روشن است. اکثر بیماران با مصرف روزانه دارو و رعایت احتیاطهای ورزشی، زندگی طولانی، پربار و طبیعی دارند. آنها میتوانند تحصیل کنند، کار کنند، ازدواج کنند و بچه دار شوند. تنها تفاوت آنها با دیگران این است که نمیتوانند ورزشکار حرفهای شوند و باید هر روز یک یا دو قرص بخورند. در مقابل، اگر بیماری تشخیص داده نشود یا درمان رها شود، دورنمای آن تاریک و خطرناک خواهد بود. بنابراین، پذیرش بیماری و سازگاری با سبک زندگی جدید، رمز موفقیت و سلامت طولانیمدت است.
جمعبندی
بیماری تاکیکاردی بطنی کاتکولآمینرژیک چندشکلی (CPVT) یک اختلال ژنتیکی نادر اما بسیار جدی است که قلبهای به ظاهر سالم را در مواجهه با آدرنالین (هیجان و ورزش) دچار آشوب الکتریکی میکند. علائمی مانند غش کردن در حین فعالیت یا تشنجهای مقاوم به درمان، باید شک به این بیماری را برانگیزد. تشخیص قطعی با تست ورزش و آزمایش ژنتیک انجام میشود، زیرا نوار قلب استراحت اغلب نرمال است.
درمان اصلی و نجاتبخش این بیماری، مصرف مادامالعمر داروهای بتابلاکر (مانند نادولول) و پرهیز جدی از ورزشهای رقابتی است. در موارد شدید، جراحی قطع عصب سمپاتیک یا افزودن داروهای دیگر کمککننده است. اگرچه شنیدن نام این بیماری ترسناک است، اما آگاهی کلید نجات است. با تشخیص به موقع و پایبندی به درمان، سایه مرگ ناگهانی از زندگی بیمار برداشته میشود و فرد میتواند با خیالی آسوده، اما با قلبی محافظتشده، به زندگی ادامه دهد. بررسی ژنتیکی خانواده را هرگز فراموش نکنید، زیرا ممکن است جان عزیزان دیگرتان را نجات دهید.

