بیماری کروپ (Croup / Laryngotracheobronchitis)
- بیماری کروپ یا خروسک چیست؟ (Croup / Laryngotracheobronchitis)
- پیشگیری از کروپ و کنترل محیط
- علائم و نشانههای بیماری کروپ
- نامهای دیگر و انواع کروپ
- علت ابتلا به بیماری خروسک
- نحوه تشخیص و تفاوت در کودکان و بزرگسالان
- روشهای درمان دارویی کروپ
- درمان خانگی و مراقبتهای حمایتی
- رژیم غذایی مناسب برای کروپ
- عوارض و خطرات بیماری خروسک
- کروپ در کودکان و در دوران بارداری
- طول درمان بیماری کروپ چقدر است؟
بیماری کروپ یا خروسک چیست؟ (Croup / Laryngotracheobronchitis)
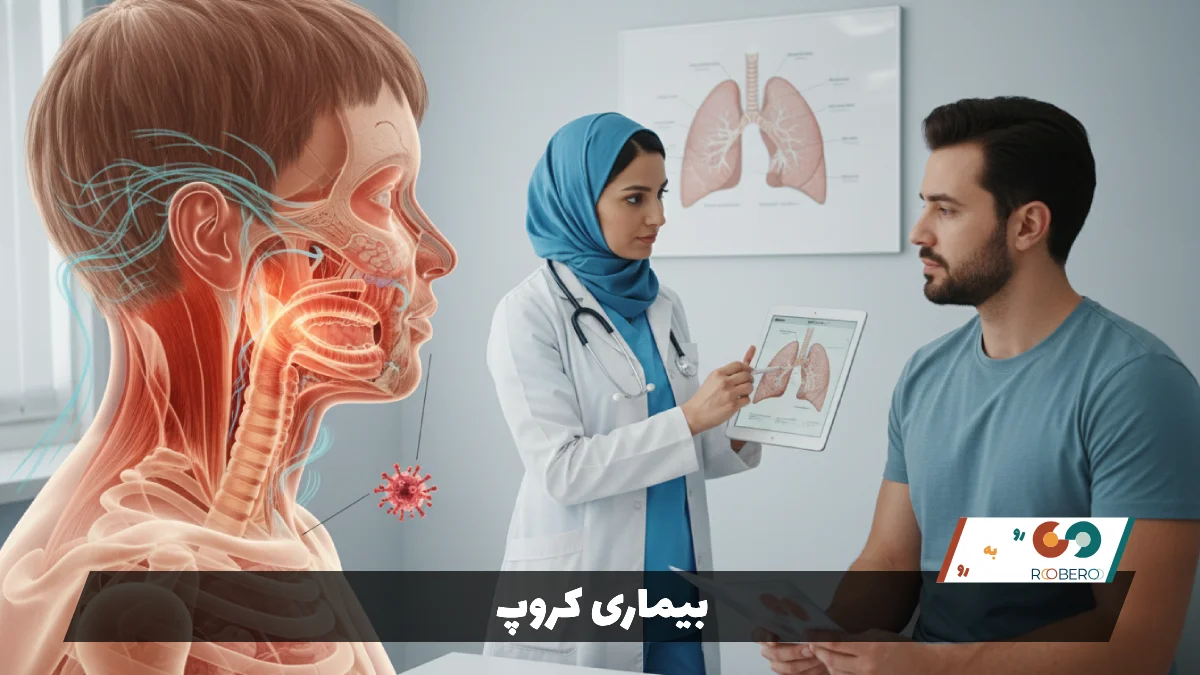
کروپ که در اصطلاح پزشکی به آن “لارنگوتراکئوبرونشیت” گفته میشود، یک بیماری تنفسی است که عمدتاً نوزادان و کودکان خردسال را درگیر میکند. این بیماری باعث التهاب و تورم در حنجره (جعبه صدا)، نای (لوله تنفسی) و برونشها (نایژهها) میشود. نام “کروپ” از یک واژه قدیمی اسکاتلندی به معنای “گریه کردن با صدای بلند” گرفته شده است که به خوبی ماهیت این بیماری را توصیف میکند. زمانی که مجاری هوایی فوقانی ملتهب میشوند، متورم شده و فضای عبور هوا تنگ میشود. از آنجا که مجاری هوایی کودکان به طور طبیعی باریکتر از بزرگسالان است، حتی مقدار کمی تورم میتواند تنفس را برای آنها دشوار کند و منجر به علائم مشخصه این بیماری شود.
مکانیسم ایجاد کروپ معمولاً با ورود یک ویروس به بدن آغاز میشود. ویروس باعث عفونت در بینی و گلو میشود و سپس به سمت پایین و به لایههای مخاطی حنجره و نای گسترش مییابد. این عفونت باعث قرمزی، ادم (تورم) و ترشح مخاط میشود. ناحیه زیر تارهای صوتی (سابگلوت) باریکترین قسمت راه هوایی در کودکان است و تورم در این ناحیه باعث میشود جریان هوا متلاطم شود. این تلاطم هوایی هنگام دم، صدایی سوتمانند ایجاد میکند و هنگام سرفه، به دلیل برخورد هوا با تارهای صوتی ملتهب، صدایی شبیه به پارس سگ یا فوک دریایی تولید میشود.
این بیماری اغلب در ماههای سرد سال، یعنی پاییز و زمستان، شیوع پیدا میکند. اگرچه کروپ میتواند برای والدین بسیار ترسناک باشد، به خصوص وقتی کودک در نیمههای شب با سرفههای شدید و تنگی نفس بیدار میشود، اما در اکثر موارد یک بیماری خوشخیم است و با مراقبتهای خانگی و درمانهای ساده پزشکی بهبود مییابد. با این حال، شناخت دقیق علائم و دانستن اینکه چه زمانی باید به پزشک مراجعه کرد، حیاتی است؛ زیرا در درصد کمی از موارد، تورم میتواند آنقدر شدید شود که راه هوایی را مسدود کرده و زندگی کودک را تهدید کند. درک فیزیولوژی و آناتومی راه هوایی کودک کمک میکند تا بفهمیم چرا این بیماری مختص سنین پایین است و چرا با رشد کودک، احتمال ابتلا به آن کاهش مییابد.
پیشگیری از کروپ و کنترل محیط
پیشگیری از کروپ اساساً مشابه پیشگیری از سایر عفونتهای ویروسی تنفسی مانند سرماخوردگی و آنفولانزا است. عامل اصلی کروپ، ویروس پاراآنفولانزا است که از طریق قطرات تنفسی در هوا (ناشی از عطسه یا سرفه) یا تماس با سطوح آلوده منتقل میشود. بنابراین، رعایت بهداشت فردی مهمترین خط دفاعی است. شستشوی مکرر دستها با آب و صابون به مدت حداقل ۲۰ ثانیه، به ویژه پس از بازگشت از مکانهای عمومی و قبل از غذا خوردن، بسیار موثر است. والدین باید به کودکان آموزش دهند که هنگام سرفه یا عطسه، دهان و بینی خود را با دستمال یا آرنج بپوشانند تا از انتشار ویروس جلوگیری کنند.
دوری از افراد بیمار یکی دیگر از اصول مهم پیشگیری است. اگر کودکی در مهدکودک یا مدرسه علائم سرماخوردگی یا سرفه دارد، باید تا زمان بهبودی در خانه بماند. همچنین واکسیناسیون طبق برنامه کشوری میتواند از برخی عوامل ایجادکننده کروپ (مانند دیفتری و سرخک که میتوانند علائم مشابه ایجاد کنند) و یا عفونتهای باکتریایی ثانویه جلوگیری کند. اگرچه هنوز واکسنی اختصاصی برای ویروس پاراآنفولانزا وجود ندارد، اما واکسن آنفولانزای سالانه میتواند از کروپ ناشی از ویروس آنفولانزا پیشگیری کند.
کیفیت هوای محیط زندگی و دمای متعادل نقش مهمی در سلامت سیستم تنفسی دارد. هوای سرد و خشک میتواند مجاری تنفسی را تحریکپذیرتر کند. همچنین وجود رطوبت کنترلنشده در ساختمان میتواند منجر به رشد کپک و قارچ شود که سیستم ایمنی را تضعیف میکند. در ساختمانسازی مدرن و بهداشتی، استفاده از مصالحی که عایق حرارتی و رطوبتی مناسب باشند، اهمیت ویژهای دارد. استفاده از ساندویچ پانل ها در ساختار دیوارها و سقف مکانهای نگهداری کودکان یا محیطهای مسکونی، با جلوگیری از ایجاد پلهای حرارتی و نفوذ رطوبت، به حفظ دمای یکنواخت و هوای سالم کمک کرده و محیط را برای رشد ویروسها و باکتریها نامساعد میسازد که این امر به طور غیرمستقیم در پیشگیری از بیماریهای تنفسی موثر است.
علائم و نشانههای بیماری کروپ
علائم کروپ معمولاً به تدریج ظاهر میشوند و اغلب با نشانههای یک سرماخوردگی معمولی آغاز میگردند. در ابتدا، کودک ممکن است آبریزش بینی، گرفتگی بینی و تب خفیف داشته باشد. پس از ۱۲ تا ۴۸ ساعت، ویروس به سمت پایین و حنجره حرکت میکند و علائم اختصاصی کروپ نمایان میشوند. بارزترین نشانه این بیماری، سرفههای خشک و خشنی است که شباهت زیادی به صدای “پارس سگ” یا صدای فک (فوک) دریایی دارد. این سرفهها معمولاً در شبها بدتر میشوند که دلیل آن میتواند تغییرات سطح هورمونهای کورتیسول در شب و یا وضعیت درازکش کودک باشد که تخلیه ترشحات را دشوارتر میکند.
صدای خشن و گرفته (Hoarseness) یکی دیگر از علائم شایع است که نشاندهنده التهاب تارهای صوتی است. وقتی کودک گریه میکند یا صحبت میکند، صدای او تغییر کرده و بمتر یا ضعیفتر میشود. علامت مهم دیگری که نشاندهنده شدت بیشتر بیماری است، “استریدور” (Stridor) نام دارد. استریدور یک صدای سوتمانند بلند و خشن است که هنگام دم (نفس کشیدن به داخل) شنیده میشود. این صدا ناشی از عبور هوا از مجرای تنگ شده نای است. اگر استریدور فقط هنگام گریه کردن یا فعالیت شنیده شود، بیماری خفیف است؛ اما اگر در حالت استراحت و خواب نیز شنیده شود، نشانه تورم شدیدتر و نیاز به اقدام فوری پزشکی است.
علاوه بر علائم صوتی، وضعیت تنفسی کودک نیز تغییر میکند. تنفس ممکن است سریعتر از حد معمول شود (تاکیپنه). والدین ممکن است متوجه شوند که پوستِ بین دندههای کودک یا ناحیه زیر گردن هنگام نفس کشیدن به داخل فرو میرود (Retraction). این حالت نشان میدهد که کودک برای وارد کردن هوا به ریهها تلاش زیادی میکند و عضلات کمکی تنفسی را به کار گرفته است. در موارد بسیار شدید، ممکن است رنگ پوست اطراف دهان یا ناخنها به سمت کبودی یا خاکستری برود (سیانوز) که نشانه کمبود اکسیژن است. همچنین بیقراری شدید، اضطراب و یا برعکس، خوابآلودگی غیرعادی و کاهش سطح هوشیاری، علائم خطرناکی هستند که نباید نادیده گرفته شوند.
نامهای دیگر و انواع کروپ
در متون علمی و پزشکی، نام دقیق و توصیفی این بیماری “لارنگوتراکئوبرونشیت حاد” (Acute Laryngotracheobronchitis) است. این نام طولانی به محلهای درگیر در بیماری اشاره دارد: لارینکس (حنجره)، تراکئا (نای) و برونشها (نایژهها). با این حال، اصطلاح کوتاه “کروپ” (Croup) در بین پزشکان و مردم رایجتر است. در زبان فارسی، واژه “خروسک” معادل دقیق و شناختهشدهای برای این بیماری است که به صدای خروسمانند یا تغییر صدای کودک اشاره دارد.
کروپ به دو دسته اصلی تقسیم میشود: کروپ ویروسی و کروپ اسپاسمودیک. کروپ ویروسی شایعترین نوع است که با علائم سرماخوردگی و تب شروع میشود. کروپ اسپاسمودیک که گاهی “کروپ نیمهشب” نیز نامیده میشود، معمولاً ناگهانی و بدون تب یا علائم سرماخوردگی قبلی رخ میدهد. در این نوع، کودک سالم به رختخواب میرود اما ناگهان در نیمههای شب با سرفههای پارسمانند و استریدور بیدار میشود. این نوع کروپ ممکن است زمینه آلرژیک داشته باشد یا ناشی از بازگشت اسید معده (رفلاکس) باشد و تمایل به عود کردن دارد.
علاوه بر اینها، بیماریهای دیگری نیز وجود دارند که علائمی شبیه کروپ ایجاد میکنند اما ماهیت متفاوتی دارند و باید از آن تشخیص داده شوند. “تراکئیت باکتریایی” یک عفونت باکتریایی نادر اما خطرناک نای است که علائم شدیدتری دارد و به درمانهای معمول کروپ پاسخ نمیدهد. “اپیگلوتیت” نیز بیماری دیگری است که در گذشته شایعتر بود اما اکنون به لطف واکسیناسیون نادر شده است؛ در اپیگلوتیت، بافت اپیگلوت متورم شده و میتواند راه هوایی را کاملاً مسدود کند. شناخت این تفاوتها و نامگذاریها برای پزشک اهمیت دارد تا بتواند درمان مناسب و نجاتبخش را انتخاب کند.
علت ابتلا به بیماری خروسک
علت اصلی و غالب ابتلا به خروسک، عفونتهای ویروسی هستند. در صدر فهرست ویروسهای ایجادکننده این بیماری، ویروس “پاراآنفولانزا” (به ویژه تیپ ۱ و ۲) قرار دارد که مسئول حدود ۷۵ درصد از موارد کروپ است. این ویروس تمایل زیادی به بافتهای حنجره و نای دارد. سایر ویروسهای تنفسی مانند ویروس سینسیشیال تنفسی (RSV)، آدنوویروسها (که باعث سرماخوردگی میشوند)، ویروس آنفولانزا (تیپ A و B) و حتی ویروس سرخک نیز میتوانند باعث ایجاد کروپ شوند. اخیراً، برخی سویههای کروناویروس (از جمله COVID-19) نیز به عنوان عوامل ایجادکننده خروسک گزارش شدهاند.
علاوه بر عوامل ویروسی، عوامل باکتریایی نیز میتوانند در موارد نادری دخیل باشند، اگرچه معمولاً عفونت باکتریایی به عنوان یک عارضه ثانویه بر روی عفونت ویروسی سوار میشود (مانند مایکوپلاسما نومونیه). آلرژیها و تحریککنندههای محیطی نیز میتوانند علائم مشابه کروپ ایجاد کنند یا باعث تشدید آن شوند. کودکانی که سابقه خانوادگی کروپ یا بیماریهای تنفسی دارند، ممکن است مجاری هوایی حساستری داشته باشند که با کوچکترین تحریک ویروسی دچار اسپاسم و تورم شود.
عوامل محیطی و فصلی تأثیر بسزایی در شیوع این بیماری دارند. کروپ در اواخر پاییز و اوایل زمستان شایعتر است. زندگی در محیطهای پرتراکم و بسته که تهویه مناسبی ندارند، انتقال ویروس را تسهیل میکند. همچنین در برخی سازههای صنعتی یا مناطق مسکونی که استانداردهای بهداشتی در ساخت آنها رعایت نشده است، تجمع آلایندهها و رطوبت میتواند سیستم تنفسی کودکان را تحریکپذیرتر کند. به کارگیری مصالح مدرن و آنتیباکتریال مانند ساندویچ پانل ماموت در ساخت کلین رومها، مهدکودکها یا مراکز بهداشتی، با فراهم کردن سطوحی صاف، قابل شستشو و عایق، مانع از رشد قارچها و تجمع گرد و غبار شده و محیطی ایمنتر برای تنفس فراهم میکند که ریسک ابتلا به عفونتهای تنفسی محیطی را کاهش میدهد.
نحوه تشخیص و تفاوت در کودکان و بزرگسالان
تشخیص کروپ عمدتاً بالینی است، به این معنا که پزشک با شنیدن صدای سرفه خاص کودک و مشاهده الگوی تنفسی او میتواند بیماری را تشخیص دهد و معمولاً نیازی به آزمایش خون یا تصویربرداری پیچیده نیست. پزشک با گوش دادن به صدای ریهها و نای با گوشی پزشکی، وجود استریدور (صدای سوت دمی) و کاهش ورود هوا به ریهها را بررسی میکند. همچنین معاینه گلو برای رد کردن سایر بیماریها مانند تورم لوزهها یا آبسه ضروری است، هرچند پزشکان مراقب هستند که با ابزار معاینه گلو (آبسلوم) باعث تحریک بیشتر و اسپاسم حنجره نشوند.
گاهی اوقات، برای تعیین شدت باریک شدن راه هوایی، پزشک ممکن است عکس رادیولوژی گردن (X-ray) تجویز کند. در عکس رادیولوژی گردن کودک مبتلا به کروپ، نای باریک شده شبیه به نوک تیز برج کلیسا یا مداد تراشیده شده دیده میشود که به آن “علامت برج کلیسا” (Steeple Sign) میگویند. البته وجود نداشتن این علامت در عکس، ردکننده بیماری نیست. سیستمهای امتیازدهی بالینی مانند “امتیاز وستلی” (Westley Score) نیز برای طبقهبندی شدت کروپ به خفیف، متوسط و شدید استفاده میشود که بر اساس سطح هوشیاری، میزان سیانوز، استریدور و ورود هوا و تلاش تنفسی نمره داده میشود.
کروپ اساساً بیماری دوران کودکی است و بیشتر در سنین ۶ ماهگی تا ۳ سالگی رخ میدهد، زیرا مجاری هوایی کودکان در این سن بسیار باریک است و غضروفهای نای نرمتر هستند. با رشد کودک و رسیدن به سنین مدرسه (بالای ۶ سال)، قطر مجاری هوایی افزایش مییابد و سفتتر میشود، بنابراین تورم ناشی از ویروس دیگر باعث انسداد و صدای خروسک نمیشود. به همین دلیل، کروپ در بزرگسالان و نوجوانان بسیار نادر است. اگر یک بزرگسال به ویروسهای عامل کروپ مبتلا شود، معمولاً علائم لارنژیت (گرفتگی صدا) یا برونشیت را نشان میدهد و دچار تنگی نفس انسدادی نمیشود، مگر اینکه مشکل ایمنی یا آناتومیک خاصی داشته باشد.
روشهای درمان دارویی کروپ
پایه و اساس درمان پزشکی کروپ، کاهش تورم راه هوایی است. داروی اصلی و استاندارد طلایی برای درمان تمام موارد کروپ (از خفیف تا شدید)، کورتیکواستروئیدها هستند. دگزامتازون رایجترین داروی تجویزی است که معمولاً به صورت یک دوز واحد خوراکی (شربت یا قرص حل شده) یا تزریقی داده میشود. اثر دگزامتازون طولانیمدت است و تا چند روز در بدن باقی میماند که معمولاً برای پوشش دادن دوره حاد بیماری کافی است. پردنیزولون نیز جایگزین دیگری است. این داروها با سرکوب التهاب، فضای تنفسی را باز میکنند و نیاز به بستری شدن را کاهش میدهند.
در موارد کروپ متوسط تا شدید که کودک دچار استریدور در حالت استراحت و زجر تنفسی است، از اپینفرین (آدرنالین) نبولایز شده استفاده میشود. در این روش، داروی اپینفرین به صورت بخار سرد (آئروسل) مستقیماً توسط کودک استنشاق میشود. اپینفرین باعث انقباض سریع عروق خونی در مخاط متورم حنجره میشود و تورم را به سرعت (در عرض ۱۰ تا ۳۰ دقیقه) کاهش میدهد. اثر این دارو موقتی است (حدود ۲ ساعت)، بنابراین کودکی که اپینفرین دریافت کرده باید چند ساعت در اورژانس تحت نظر باشد تا از عدم برگشت علائم (پدیده ریباند) اطمینان حاصل شود.
از آنجا که کروپ یک بیماری ویروسی است، آنتیبیوتیکها هیچ جایگاهی در درمان آن ندارند و نباید تجویز شوند، مگر اینکه پزشک تشخیص دهد عفونت باکتریایی ثانویه (مانند تراکئیت باکتریایی) رخ داده است. داروهای ضد سرفه و سرماخوردگی بدون نسخه نیز برای کودکان زیر ۴ سال توصیه نمیشوند و در کروپ بیتأثیر هستند و حتی ممکن است با خشک کردن ترشحات، وضعیت را بدتر کنند. در موارد بسیار نادر و شدید که داروهای فوق پاسخ ندهند و تنفس کودک مختل شود، ممکن است نیاز به لولهگذاری تنفسی (اینتوباسیون) و بستری در بخش مراقبتهای ویژه (PICU) باشد تا تورم فروکش کند.
درمان خانگی و مراقبتهای حمایتی
اکثر موارد کروپ خفیف هستند و با موفقیت در خانه مدیریت میشوند. هدف اصلی درمان خانگی، آرام نگه داشتن کودک است. گریه و بیقراری باعث افزایش تلاطم جریان هوا و بدتر شدن تورم و تنگی نفس میشود. بنابراین در آغوش گرفتن کودک، خواندن کتاب و پرت کردن حواس او بهترین “دارو” است. والدین باید خونسردی خود را حفظ کنند، زیرا اضطراب آنها به کودک منتقل میشود.
یکی از روشهای سنتی و موثر، استفاده از هوای مرطوب یا خنک است. اگرچه شواهد علمی قطعی در مورد تأثیر بخور وجود ندارد، اما تجربه نشان داده است که بسیاری از کودکان با تنفس هوای مرطوب آرام میشوند. میتوانید دوش آب گرم را در حمام باز کنید و با در بسته، ۱۰ تا ۱۵ دقیقه با کودک در فضای بخار گرفته بنشینید (مراقب باشید کودک دچار سوختگی نشود). روش دیگر، بردن کودک به هوای خنک بیرون (با لباس مناسب) یا تنفس هوای خنک جلوی درب فریزر باز برای چند دقیقه است. هوای سرد میتواند به کاهش تورم کمک کند.
هیدراتاسیون یا رساندن مایعات کافی به بدن بسیار حیاتی است. تب و تنفس سریع باعث از دست رفتن آب بدن میشود. نوشیدن مایعات خنک و شفاف مانند آب، آب سیب رقیق شده یا بستنی یخی (Popsicles) نه تنها آب بدن را تأمین میکند، بلکه سرمای آن میتواند التهاب گلو را تسکین دهد. اگر کودک شیرخوار است، تغذیه با شیر مادر یا شیر خشک باید به دفعات بیشتر و حجم کمتر ادامه یابد. خوابیدن با سر کمی بالاتر (با گذاشتن بالش زیر تشک، نه زیر سر نوزاد) نیز میتواند به تنفس راحتتر در شب کمک کند.
رژیم غذایی مناسب برای کروپ
در زمان ابتلا به کروپ، بلع ممکن است برای کودک دردناک یا دشوار باشد، بنابراین انتخاب نوع غذا اهمیت دارد. رژیم غذایی باید نرم، زود هضم و مقوی باشد. غذاهای مایع و خنک ارجحیت دارند. سوپ مرغ گرم (نه داغ)، فرنی، ماست، ژله و اسموتیهای میوهای گزینههای خوبی هستند. از دادن غذاهای خشک، سفت و پر ادویه که ممکن است گلو را تحریک کرده و سرفه را تشدید کنند، خودداری کنید.
برخی معتقدند که محصولات لبنی ممکن است مخاط را غلیظتر کنند، اما این موضوع از نظر علمی کاملاً ثابت نشده است. با این حال، اگر احساس میکنید شیر گاو باعث افزایش خلط کودک میشود، میتوانید موقتاً مصرف آن را کاهش دهید (به جز در شیرخواران که شیر غذای اصلی است). عسل (فقط برای کودکان بالای یک سال) یکی از بهترین تسکیندهندههای طبیعی سرفه است. یک قاشق چایخوری عسل قبل از خواب میتواند گلو را نرم کرده و شدت سرفه را کاهش دهد.
ویتامین C موجود در میوهها و سبزیجات تازه میتواند به تقویت سیستم ایمنی برای مبارزه با ویروس کمک کند. اگر کودک به دلیل تنگی نفس اشتها ندارد، اصرار به خوردن غذای جامد نکنید. اولویت اصلی مایعات است. کمآبی بدن باعث غلیظ و چسبناک شدن ترشحات تنفسی میشود و تخلیه آنها را دشوارتر میکند، که این امر وضعیت تنفسی را وخیمتر میسازد. بنابراین، بطری آب یا نوشیدنی مورد علاقه کودک را همیشه در دسترس او قرار دهید.
عوارض و خطرات بیماری خروسک
اگرچه کروپ معمولاً بدون عارضه بهبود مییابد، اما در موارد اندکی میتواند خطرناک باشد. اصلیترین خطر، انسداد کامل راه هوایی است. اگر تورم حنجره و نای پیشرفت کند، کودک ممکن است دیگر نتواند اکسیژن کافی دریافت کند و دچار هیپوکسی (کمبود اکسیژن) و نارسایی تنفسی شود. علائم هشداردهنده شامل کبودی لبها، خوابآلودگی شدید، آبریزش از دهان (به دلیل ناتوانی در بلع بزاق) و فرورفتگی شدید قفسه سینه هنگام تنفس است که نیاز به مداخله اورژانسی دارد.
عارضه دیگر، گسترش عفونت است. گاهی اوقات باکتریها (مانند استافیلوکوک اورئوس) میتوانند روی عفونت ویروسی سوار شوند و باعث “تراکئیت باکتریایی” شوند. در این حالت، کودک تب بسیار بالا، ظاهر سمی و بدحال پیدا میکند و به درمانهای معمول کروپ پاسخ نمیدهد. همچنین عفونت میتواند به گوش میانی (اوتیت) گسترش یابد یا باعث ذاتالریه (پنومونی) ویروسی یا باکتریایی شود.
کمآبی شدید (دهیدراتاسیون) نیز یکی از خطراتی است که ممکن است به دلیل امتناع کودک از نوشیدن مایعات و تب رخ دهد. اگر کودک کمتر از حد معمول ادرار میکند، دهانش خشک است و چشمانش گود رفته به نظر میرسد، باید بررسی شود. تشخیص به موقع علائم خطر و مراجعه سریع به بیمارستان، کلید پیشگیری از عوارض جدی و دائمی است. والدین باید بدانند که اگر استریدور (صدای سوت) در حالت استراحت و آرامش کودک شنیده میشود، نباید منتظر بمانند و باید فوراً اقدام پزشکی انجام دهند.
کروپ در کودکان و در دوران بارداری
همانطور که ذکر شد، کروپ بیماری اختصاصی کودکان است و اوج سن ابتلا در سال دوم زندگی است. پسران کمی بیشتر از دختران مبتلا میشوند (نسبت ۱.۴ به ۱). در نوزادان زیر ۶ ماه، کروپ نادر است اما اگر رخ دهد، میتواند خطرناکتر باشد و نیاز به بستری داشته باشد. همچنین در کودکان بالای ۶ سال، به دلیل بزرگ شدن راه هوایی، ابتلا به کروپ بسیار کم اتفاق میافتد و اگر کودکی در سن مدرسه دچار علائم کروپ شود، باید به دنبال علل دیگر مانند آلرژی یا مشکلات آناتومیک بود.
در دوران بارداری، زنان باردار دچار “کروپ” نمیشوند، زیرا مجاری هوایی آنها به اندازه کافی وسیع است. با این حال، مادر باردار میتواند ویروس پاراآنفولانزا (عامل کروپ) را از فرزند بیمار خود بگیرد. در مادر باردار، این عفونت معمولاً به صورت یک لارنژیت (گرفتگی صدا) و سرماخوردگی ظاهر میشود. خطری مستقیم جنین را تهدید نمیکند، اما تب بالا در مادر باید کنترل شود. نگرانی اصلی در دوران بارداری، مراقبت از کودک بیمار دیگر در خانه است. استرس و بیخوابی ناشی از پرستاری کودک مبتلا به خروسک میتواند برای مادر باردار خستهکننده باشد.
مادران باردار باید هنگام مراقبت از کودک بیمار، اصول بهداشتی را با دقت بیشتری رعایت کنند (شستشوی دست و استفاده از ماسک) تا خودشان بیمار نشوند. مصرف مایعات و استراحت برای مادر نیز ضروری است. اگر مادری در زمان زایمان به ویروس پاراآنفولانزا مبتلا باشد، باید اقدامات احتیاطی برای جلوگیری از انتقال ویروس به نوزاد تازه متولد شده (که راه هوایی بسیار آسیبپذیری دارد) انجام شود، اگرچه آنتیبادیهای مادری تا حدی از نوزاد محافظت میکنند.
طول درمان بیماری کروپ چقدر است؟
کروپ معمولاً یک بیماری با دوره کوتاه است. علائم بیماری معمولاً ۳ تا ۵ روز طول میکشد و سپس به سرعت بهبود مییابد. سرفههای شدید و پارسمانند اغلب در دو شب اول به اوج خود میرسند و سپس شدت آنها کم میشود. با این حال، یک سرفه خفیف و معمولی ممکن است تا یک هفته دیگر نیز باقی بماند. در اکثر موارد، کودک پس از یک هفته به حالت عادی بازمیگردد.
اگر بیماری بیش از یک هفته طول بکشد یا پس از بهبودی دوباره عود کند، باید به پزشک مراجعه کرد تا علل دیگر بررسی شود. در مواردی که درمان دارویی (دگزامتازون) دریافت شده باشد، بهبودی علائم حاد بسیار سریعتر رخ میدهد و تورم اغلب طی ۲۴ ساعت فروکش میکند. کودکانی که به دلیل کروپ در بیمارستان بستری میشوند، معمولاً تنها به ۲۴ تا ۴۸ ساعت مراقبت نیاز دارند و به محض اینکه بتوانند بدون اکسیژن و دارو راحت نفس بکشند، ترخیص میشوند.
زمان بازگشت به مهدکودک یا مدرسه زمانی است که تب کودک قطع شده باشد و حال عمومی او خوب باشد. سرفههای باقیمانده اگر شدید نباشند، مانعی برای حضور در اجتماع نیستند، اما رعایت بهداشت سرفه ضروری است. عود بیماری در برخی کودکان (کروپ اسپاسمودیک) شایع است و ممکن است با هر سرماخوردگی در سالهای کودکی تکرار شود، اما با بزرگ شدن کودک و رشد مجاری هوایی، این حملات به طور کامل متوقف خواهند شد.
جمعبندی
بیماری کروپ یا خروسک، یک التهاب ویروسی در مجاری هوایی فوقانی (نای و حنجره) است که بیشتر در کودکان ۶ ماهه تا ۳ ساله دیده میشود و با صدای مشخصه سرفههای پارسمانند و تنفس صدادار (استریدور) شناخته میشود. عامل اصلی آن ویروس پاراآنفولانزا است و معمولاً در فصول سرد سال شیوع مییابد. اگرچه علائم شبانه و ناگهانی آن میتواند ترسناک باشد، اما اکثر موارد خفیف بوده و با مراقبتهای خانگی مانند تنفس هوای مرطوب یا خنک و هیدراتاسیون بهبود مییابند. درمان استاندارد پزشکی شامل استفاده از کورتیکواستروئیدها (مانند دگزامتازون) برای کاهش سریع تورم است و آنتیبیوتیکها در آن نقشی ندارند.
پیشگیری از طریق رعایت بهداشت فردی و محیطی و دوری از افراد بیمار امکانپذیر است. محیطهای زندگی با دمای متعادل و عایقبندی مناسب نیز در کاهش تحریکات تنفسی موثرند. علائم خطر شامل کبودی لبها، فرورفتگی قفسه سینه و بیقراری شدید است که نیاز به مداخله اورژانسی دارد. دوره بیماری کوتاه است و معمولاً کمتر از یک هفته طول میکشد. با افزایش سن و رشد قطر مجاری هوایی، کودکان به طور طبیعی از سن ابتلا به این بیماری خارج میشوند.

