بیماری برونشیولیت اولیترانیس (Bronchiolitis Obliterans Organizing Pneumonia – BOOP)

- بیماری برونشیولیت ابلیترانز همراه با پنومونی سازمانیافته (BOOP)؛ شناخت کامل، درمان و حقایق
- نشانههای بیماری برونشیولیت ابلیترانز (BOOP)
- علت ابتلا به بیماری BOOP
- نحوه تشخیص بیماری برونشیولیت ابلیترانز
- روشهای درمان بیماری BOOP
- درمان دارویی بیماری BOOP
- پیشگیری از بیماری برونشیولیت ابلیترانز (BOOP)
- درمان خانگی بیماری BOOP
- رژیم غذایی مناسب برای بیماری BOOP
- تفاوت بیماری BOOP در مردان و زنان
- اسمهای دیگر بیماری و تاریخچه نامگذاری
- عوارض و خطرات بیماری BOOP
- بیماری BOOP در کودکان و دوران بارداری
- طول درمان بیماری BOOP چقدر است؟
- تفاوت BOOP با پنومونی معمولی (ذاتالریه)
بیماری برونشیولیت ابلیترانز همراه با پنومونی سازمانیافته (BOOP)؛ شناخت کامل، درمان و حقایق
بیماری برونشیولیت ابلیترانز همراه با پنومونی سازمانیافته که به اختصار BOOP نامیده میشود، یکی از بیماریهای التهابی و غیرعفونی ریه است که راههای هوایی کوچک (برونشیولها) و کیسههای هوایی (آلوئولها) را درگیر میکند. تصور کنید ریههای شما مانند یک درخت وارونه است؛ تنه نای است و شاخههای کوچکتر برونشیولها هستند. در انتهای این شاخهها، کیسههای هوایی قرار دارند که اکسیژن را به خون میدهند. در بیماری BOOP، یک التهاب خاص باعث میشود که بافتهای ترمیمی (بافت گرانولاسیون) درون این مجاری و کیسهها رشد کنند و عملاً آنها را مسدود کنند. این مسدود شدن باعث میشود اکسیژنرسانی به درستی انجام نشود. نکته مهم این است که این بیماری سرطان نیست و با وجود اسم ترسناکی که دارد، در اکثر موارد با درمان مناسب، کاملاً قابل برگشت و درمانپذیر است. در این مقاله به بررسی دقیق تمام زوایای این بیماری میپردازیم.
نشانههای بیماری برونشیولیت ابلیترانز (BOOP)
شناخت علائم BOOP یکی از چالشبرانگیزترین مراحل برای بیماران و حتی پزشکان عمومی است، زیرا این بیماری یک “مقلد بزرگ” است. علائم آن شباهت بسیار زیادی به یک ذاتالریه باکتریایی معمولی یا آنفولانزای طولانیمدت دارد. بیماری معمولاً به صورت تدریجی شروع میشود و بیمار ممکن است هفتهها یا حتی ماهها احساس ناخوشی داشته باشد قبل از اینکه تشخیص نهایی داده شود. یکی از شایعترین علائم، سرفههای خشک و مداوم است. برخلاف سرفههای سرماخوردگی که ممکن است خلطدار باشند، سرفه در BOOP معمولاً خشک است و فرد احساس میکند چیزی در عمق ریهاش وجود دارد که با سرفه خارج نمیشود. این سرفهها میتوانند در طول شب بدتر شوند و کیفیت خواب بیمار را به شدت تحت تاثیر قرار دهند.
علامت مهم بعدی، تنگی نفس است که در اصطلاح پزشکی به آن “دیسپنه” میگویند. این تنگی نفس در اوایل بیماری فقط هنگام انجام فعالیتهای سنگین مثل بالا رفتن از پله یا ورزش کردن خود را نشان میدهد. بیمار ممکن است فکر کند که صرفاً دچار کمبود آمادگی جسمانی شده یا وزنش بالا رفته است. اما با پیشرفت التهاب و پر شدن کیسههای هوایی از بافتهای اضافی، تنگی نفس حتی در کارهای روزمره مثل راه رفتن در خانه یا حمام کردن نیز ظاهر میشود. این حس خفگی خفیف میتواند برای بیمار بسیار اضطرابآور باشد.
تب و لرز نیز از علائم همراه بیماری هستند، اما معمولاً تب در BOOP خیلی بالا نیست و حالت نوسانی دارد. بیمار ممکن است احساس لرز خفیف و تعریق شبانه داشته باشد. علاوه بر اینها، علائم عمومی مثل خستگی مفرط، ضعف عضلانی و کاهش وزن ناخواسته نیز بسیار شایع است. بسیاری از بیماران گزارش میدهند که احساس میکنند یک آنفولانزا گرفتهاند که ماههاست خوب نشده است. نکته کلیدی در علائم BOOP این است که این نشانهها به آنتیبیوتیکهای معمولی پاسخ نمیدهند. یعنی بیمار به پزشک مراجعه میکند، تشخیص ذاتالریه میگیرد، یک دوره آنتیبیوتیک مصرف میکند اما هیچ بهبودی در سرفه و تنگی نفس او حاصل نمیشود. همین “عدم پاسخ به آنتیبیوتیک” یکی از مهمترین سرنخهایی است که پزشک متخصص ریه را به سمت تشخیص BOOP هدایت میکند.
علت ابتلا به بیماری BOOP
وقتی صحبت از علت BOOP میشود، باید این بیماری را به دو دسته کلی تقسیم کنیم تا درک آن آسانتر شود: نوعی که علت مشخصی دارد (ثانویه) و نوعی که علت آن ناشناخته است (کریپتوژنیک). در واقع، نام جدیدتر این بیماری یعنی COP (Cryptogenic Organizing Pneumonia) دقیقاً به همین معناست: پنومونی سازمانیافته با علت ناشناخته. در بیشتر موارد، پزشکان با وجود بررسیهای فراوان نمیتوانند دلیل قطعی برای شروع این واکنش التهابی در ریه پیدا کنند. انگار سیستم ایمنی بدن تصمیم میگیرد در پاسخ به یک محرک نامرئی، شروع به ترمیم بیش از حد و ساخت بافت اضافی در ریه کند.
اما در مواردی که علت مشخص است (نوع ثانویه)، عوامل متعددی میتوانند آغازگر بیماری باشند. یکی از مهمترین علل، عفونتها هستند. برخی ویروسها (مانند آنفولانزا، آدنوویروس و حتی ویروس کرونا)، باکتریها (مانند مایکوپلاسما) و قارچها میتوانند سیستم ایمنی را تحریک کنند. حتی بعد از اینکه میکروب از بدن پاک شد، سیستم ایمنی همچنان فعال میماند و به تولید بافت التهابی ادامه میدهد که منجر به BOOP میشود. این حالت شبیه به زخمی است که خوب شده اما جای زخم (اسکار) آنقدر بزرگ شده که عملکرد عضو را مختل کرده است.
عامل مهم دیگر، داروها هستند. لیست طولانی از داروها وجود دارد که میتوانند به عنوان عارضه جانبی باعث ایجاد BOOP شوند. داروهای شیمیدرمانی (مانند بلئومایسین)، داروهای قلبی (مانند آمیودارون که برای تنظیم ضربان قلب استفاده میشود)، برخی آنتیبیوتیکها (مانند مینوسیکلین یا نیتروفورانتوئین) و حتی داروهای ضد تشنج میتوانند مقصر باشند. همچنین، افرادی که تحت پرتودرمانی (رادیوتراپی) برای سرطان سینه یا ریه قرار میگیرند، ممکن است ماهها بعد در ناحیهای که اشعه دریافت کردهاند دچار این عارضه شوند. بیماریهای خودایمنی و بافت همبند مثل روماتیسم مفصلی (آرتریت روماتوئید)، لوپوس و اسکلرودرمی نیز ارتباط نزدیکی با BOOP دارند. در این بیماران، سیستم ایمنی که به مفاصل حمله میکند، گاهی ریه را نیز هدف قرار میدهد.
نحوه تشخیص بیماری برونشیولیت ابلیترانز
تشخیص BOOP یک فرآیند پیچیده و چندمرحلهای است که اصطلاحاً به آن “تشخیص با رد سایر علل” میگویند. پزشک ابتدا با گوشی پزشکی به صدای ریههای بیمار گوش میدهد. یکی از صداهای کلاسیک در این بیماری، صدای “کراکل” (Crackles) است؛ صدایی شبیه به باز شدن چسب پارچهای (ولکرو) یا خشخش راه رفتن روی برف که هنگام دم شنیده میشود. اما این صدا در ذاتالریه معمولی و فیبروز ریه هم شنیده میشود، پس کافی نیست. قدم بعدی عکس رادیولوژی قفسه سینه است. در عکس ریه، لکههای سفید رنگی دیده میشود که شبیه به پنومونی (عفونت) است. نکته عجیب این است که این لکهها ممکن است در عکسهای مختلف جابجا شوند؛ یعنی یک قسمت ریه پاک شود و قسمت دیگر درگیر شود که به آن “مهاجرت سایهها” میگویند.
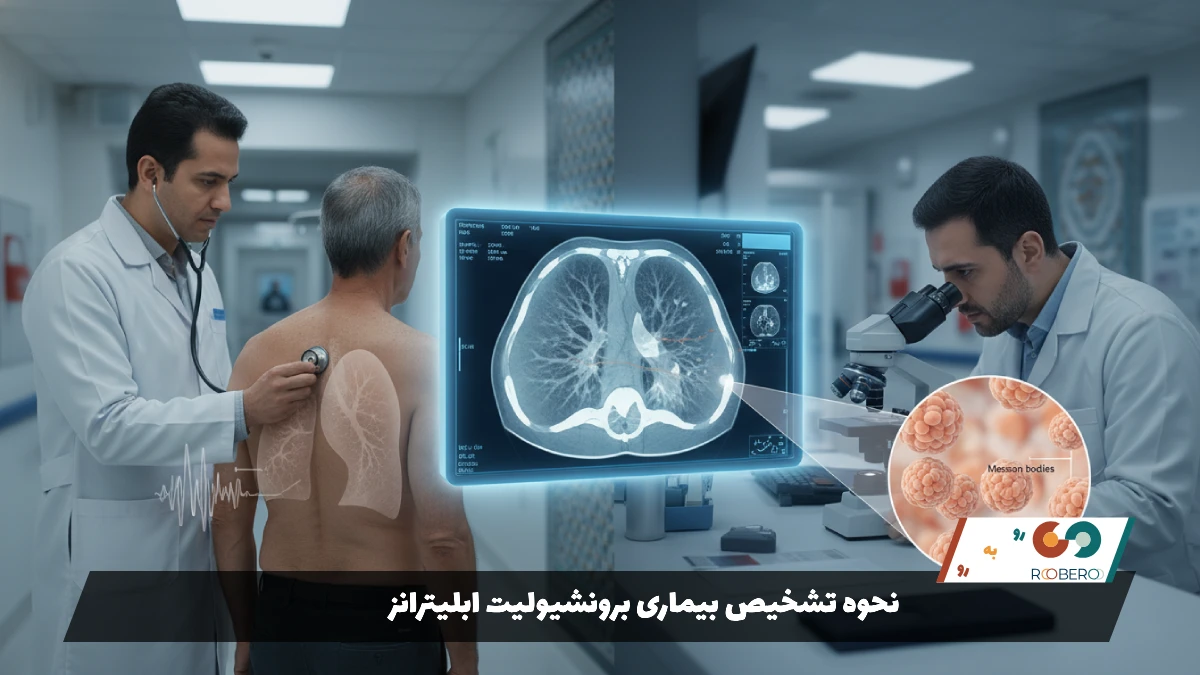
ابزار دقیقتر، سیتی اسکن (CT Scan) ریه است. در سیتی اسکن، پزشکان نمایی را میبینند که به آن “شیشه مات” (Ground-glass opacity) میگویند. همچنین ممکن است سفت شدن بافت ریه در اطراف راههای هوایی دیده شود. این تصاویر به پزشک کمک میکند تا BOOP را از بیماریهای دیگر مثل سرطان یا آبسه تشخیص دهد. پزشک همچنین آزمایشهای عملکرد ریه (اسپیرومتری) را درخواست میکند که معمولاً نشان میدهد حجم ریه کاهش یافته و ظرفیت آن برای تبادل اکسیژن کم شده است. آزمایش خون نیز برای بررسی نشانگرهای التهابی (مثل ESR و CRP) انجام میشود که در این بیماری معمولاً بالا هستند.
اما با تمام این اوصاف، تنها راه قطعی و صددرصد برای تشخیص BOOP، نمونهبرداری (بیوپسی) از بافت ریه است. پزشک باید مطمئن شود که تودههای دیده شده عفونی یا سرطانی نیستند. نمونهبرداری ممکن است از طریق برونکوسکوپی (فرستادن لوله دوربیندار به داخل ریه) انجام شود، اما اغلب نیاز به بیوپسی جراحی (VATS) است تا تکه بزرگتری از بافت برداشته شود. وقتی پاتولوژیست این بافت را زیر میکروسکوپ نگاه میکند، تودههایی از بافت همبند را درون راههای هوایی میبیند که به آنها “اجسام ماسون” (Masson bodies) میگویند. دیدن این اجسام، مهر تاییدی بر تشخیص BOOP است.
روشهای درمان بیماری BOOP
خبر خوب درباره BOOP این است که بر خلاف بسیاری از بیماریهای مزمن ریوی (مثل فیبروز ایدیوپاتیک)، این بیماری به درمان پاسخ بسیار خوبی میدهد. هدف اصلی درمان، سرکوب سیستم ایمنی است تا التهاب متوقف شود و بدن فرصت پیدا کند تا بافتهای اضافی را جذب و پاکسازی کند. اگر علت بیماری مصرف داروی خاصی باشد، اولین قدم قطع آن دارو است. در بسیاری از موارد، با قطع داروی محرک، بیماری خودبهخود فروکش میکند و ریه به حالت عادی برمیگردد. اما در اکثر موارد، به ویژه نوع کریپتوژنیک (با علت ناشناخته)، نیاز به مداخله دارویی جدی وجود دارد.
استراتژی درمان معمولاً طولانیمدت است. پزشک به بیمار توضیح میدهد که این یک درمان چند روزه نیست و نیاز به صبر و حوصله دارد. در موارد بسیار خفیف که علائم بیمار را آزار نمیدهد، ممکن است پزشک تصمیم بگیرد فعلاً دارو ندهد و فقط بیمار را تحت نظر بگیرد (به این روش “Wait and Watch” میگویند). اما اگر بیمار تنگی نفس دارد یا عملکرد ریهاش افت کرده، درمان دارویی بلافاصله شروع میشود.
در کنار درمان اصلی، درمانهای حمایتی نیز نقش مهمی دارند. اگر سطح اکسیژن خون بیمار پایین باشد، استفاده از کپسول اکسیژن یا دستگاههای اکسیژنساز در منزل تجویز میشود تا فشار از روی قلب و ریه برداشته شود. فیزیوتراپی تنفسی و بازتوانی ریه نیز میتواند به بیمار کمک کند تا تکنیکهای صحیح تنفس را یاد بگیرد و ظرفیت باقیمانده ریهاش را تقویت کند. همچنین پیشگیری از عفونتهای ثانویه بسیار مهم است؛ بنابراین واکسنهای آنفولانزا و پنوموکوک (ذاتالریه) به شدت توصیه میشوند، زیرا ریه ملتهب مستعد جذب میکروبهای جدید است.
درمان دارویی بیماری BOOP
سنگ بنای درمان BOOP، داروهای کورتیکواستروئید (کورتونها) هستند. داروی پردنیزولون (Prednisone) رایجترین داروی تجویزی برای این بیماری است. کورتونها با قدرت ضدالتهابی بالایی که دارند، به سرعت (معمولاً در عرض چند روز تا چند هفته) باعث بهبود چشمگیر علائم میشوند. بیمار حس میکند که دوباره میتواند نفس عمیق بکشد و تب و خستگیاش از بین میرود. اما این بهبودی سریع نباید باعث شود که بیمار دارو را قطع کند.
پروتکل درمانی معمولاً با دوز بالای کورتون شروع میشود (مثلاً ۱ میلیگرم به ازای هر کیلوگرم وزن بدن). این دوز برای چند هفته حفظ میشود و سپس پزشک به تدریج و بسیار آهسته دوز دارو را کم میکند (Tapering). کل دوره درمان ممکن است بین ۶ ماه تا یک سال طول بکشد. دلیل این کاهش تدریجی این است که قطع ناگهانی کورتون هم باعث عود بیماری میشود و هم به غدد فوق کلیوی آسیب میزند. بسیاری از بیماران نگران عوارض کورتون (مانند چاقی صورت، پوکی استخوان یا افزایش قند خون) هستند، اما در حال حاضر این دارو موثرترین راه نجات ریه از تخریب دائمی است.

در مواردی که بیمار به کورتون پاسخ نمیدهد یا دچار عوارض شدید آن میشود، پزشکان از داروهای خط دوم استفاده میکنند. این داروها شامل سرکوبکنندههای ایمنی قویتر مانند آزاتیوپرین (Azathioprine) یا سیکلوفسفامید هستند. همچنین در سالهای اخیر، استفاده از آنتیبیوتیکهای گروه ماکرولید (مانند آزیترومایسین یا کلاریترومایسین) نیز مورد توجه قرار گرفته است. این آنتیبیوتیکها علاوه بر خاصیت ضد میکروبی، خاصیت ضد التهابی و تنظیمکنندگی ایمنی دارند و در برخی بیماران با علائم خفیفتر، به عنوان جایگزین یا مکمل کورتون استفاده میشوند.
پیشگیری از بیماری برونشیولیت ابلیترانز (BOOP)
از آنجا که علت دقیق BOOP در بسیاری از موارد ناشناخته است (نوع کریپتوژنیک)، ارائه یک راهکار قطعی برای پیشگیری از آن دشوار است. با این حال، با تمرکز بر نوع ثانویه بیماری، میتوان اقداماتی را برای کاهش ریسک انجام داد. مهمترین اقدام، محافظت از ریهها در برابر آلایندههای محیطی و شغلی است. کارگرانی که در نساجیها، معادن یا صنایع شیمیایی کار میکنند و با بخارات سمی یا گرد و غبار سروکار دارند، حتماً باید از ماسکهای محافظ استاندارد استفاده کنند تا از آسیبهای مزمن ریوی جلوگیری شود.
در مورد BOOP ناشی از دارو، بیماران و پزشکان باید هوشیار باشند. اگر بیماری داروی قلبی خاصی مثل آمیودارون مصرف میکند، باید به صورت دورهای عکس ریه بگیرد و هرگونه سرفه جدید را جدی بگیرد. تشخیص زودهنگام عارضه دارویی و قطع دارو، بهترین نوع پیشگیری از پیشرفت بیماری است. همچنین درمان و کنترل دقیق بیماریهای روماتیسمی و خودایمنی میتواند خطر درگیری ریه را کاهش دهد.
ترک سیگار، اگرچه BOOP به طور مستقیم و انحصاری با سیگار مرتبط نیست، اما یک اصل کلی برای سلامت ریه است. سیگار کشیدن مکانیسمهای دفاعی ریه را فلج میکند و باعث میشود ریه در برابر هرگونه التهابی آسیبپذیرتر شود. تقویت سیستم ایمنی از طریق تغذیه سالم و خواب کافی نیز میتواند بدن را در برابر عفونتهای ویروسی که آغازگر BOOP هستند، مقاومتر کند.
درمان خانگی بیماری BOOP
باید به صراحت گفت که BOOP یک بیماری جدی پزشکی است و هیچ درمان خانگی جایگزین داروهای کورتونی و مراقبتهای پزشکی نمیشود. تلاش برای درمان این بیماری با دمنوشها یا بخورهای گیاهی بدون مصرف دارو، میتواند منجر به پیشرفت بیماری و تخریب دائمی ریه (فیبروز) شود. با این حال، راهکارهای خانگی میتوانند به عنوان مکمل درمان و برای کاهش علائم آزاردهنده بسیار مفید باشند.
یکی از مهمترین اقدامات در خانه، استفاده از دستگاههای بخور سرد (Humidifier) است. هوای خشک میتواند سرفههای خشک این بیماران را بدتر کند. مرطوب نگه داشتن هوای اتاق به تسکین مجاری تنفسی کمک میکند. همچنین، استراحت کافی کلید بهبودی است. بدن برای ترمیم بافتهای آسیبدیده ریه نیاز به انرژی زیادی دارد؛ بنابراین بیماران نباید خود را خسته کنند و باید فعالیتهای روزانه را با فواصل استراحت تنظیم کنند.
تکنیکهای تنفس عمیق و آرامسازی نیز در خانه قابل تمرین است. یادگیری “تنفس لبغنچهای” (Pursed-lip breathing) میتواند به بیماران کمک کند تا در هنگام تنگی نفس، هوای حبس شده در ریه را بهتر خارج کنند و آرامش خود را بازیابند. دوری از محرکهای خانگی مثل دود اسپند، بوی شویندههای قوی (وایتکس و جوهر نمک)، عطرها و دود سیگار اطرافیان برای جلوگیری از تحریک سرفه حیاتی است.
رژیم غذایی مناسب برای بیماری BOOP
رژیم غذایی در بیماری BOOP دو هدف اصلی دارد: اول تقویت سیستم ایمنی برای مبارزه با التهاب، و دوم مدیریت عوارض جانبی داروهای کورتونی. از آنجا که بیمار باید مدت طولانی کورتون مصرف کند، خطر افزایش وزن، افزایش قند خون و پوکی استخوان وجود دارد. بنابراین، رژیم غذایی باید کمنمک، کمقند و سرشار از کلسیم و ویتامین D باشد. مصرف نمک باید به حداقل برسد تا از احتباس آب و ورم بدن (که عارضه کورتون است) جلوگیری شود.
مصرف مواد غذایی ضدالتهاب بسیار توصیه میشود. اسیدهای چرب امگا-۳ که در ماهیهای چرب (مانند سالمون و ساردین)، گردو و دانههای کتان یافت میشوند، میتوانند به کاهش التهاب سیستمیک بدن کمک کنند. میوهها و سبزیجات رنگارنگ که سرشار از آنتیاکسیدان هستند، باید بخش اصلی بشقاب غذایی بیمار را تشکیل دهند. سبزیجات برگ سبز تیره (اسفناج، کلم بروکلی) منابع خوبی از ویتامینها هستند.
بیمار باید از مصرف غذاهای فرآوری شده، فستفودها و شیرینیجات پرهیز کند، زیرا این غذاها هم التهابزا هستند و هم باعث افزایش وزن سریع در زمان مصرف کورتون میشوند. نوشیدن آب کافی نیز بسیار مهم است؛ هیدراتاسیون مناسب به رقیق شدن ترشحات ریه (اگر وجود داشته باشد) و عملکرد بهتر کلیهها برای دفع سموم دارویی کمک میکند. اگر بیمار دچار ریفلاکس معده است (که در مشکلات عفونت ریوی شایع است)، باید از وعدههای غذایی حجیم و خوردن غذا بلافاصله قبل از خواب پرهیز کند.
تفاوت بیماری BOOP در مردان و زنان
از نظر آماری، بیماری BOOP تفاوت چشمگیر و معناداری در شیوع بین مردان و زنان ندارد و هر دو جنس را تقریباً به یک اندازه درگیر میکند. این بیماری معمولاً در سنین میانسالی (بین ۵۰ تا ۶۰ سالگی) رخ میدهد. با این حال، بسته به “علت زمینهای”، ممکن است تفاوتهایی دیده شود.
برای مثال، اگر علت BOOP بیماریهای خودایمنی و بافت همبند باشد (مانند لوپوس یا آرتریت روماتوئید)، این بیماری در زنان بیشتر دیده میشود، زیرا خودِ بیماریهای روماتیسمی در زنان شایعتر هستند. از طرف دیگر، اگر BOOP ناشی از مواجهه شغلی با مواد صنعتی و شیمیایی باشد، ممکن است در مردان (به دلیل نوع مشاغل سنتی) شیوع بیشتری داشته باشد.
از نظر پاسخ به درمان و علائم بالینی، تفاوت بیولوژیکی خاصی بین زن و مرد وجود ندارد. اما زنان ممکن است عوارض جانبی کورتونها (مانند پوکی استخوان پس از یائسگی) را شدیدتر تجربه کنند و نیاز به مراقبتهای دقیقتری از نظر سلامت استخوان داشته باشند. در کل، جنسیت عامل تعیینکننده اصلی در پیشآگهی یا روش درمان این بیماری نیست.
اسمهای دیگر بیماری و تاریخچه نامگذاری
این بیماری یکی از گیجکنندهترین تاریخچههای نامگذاری را در پزشکی دارد. نام قدیمی و کلاسیك آن BOOP (Bronchiolitis Obliterans Organizing Pneumonia) است. این نام توصیفی بود؛ یعنی “برونشیولیت ابلیترانز” (انسداد راههای هوایی کوچک) به اضافه “پنومونی سازمانیافته” (التهاب کیسههای هوایی). اما این نام باعث میشد پزشکان آن را با بیماری دیگری به نام “برونشیولیت ابلیترانز” (بدون پنومونی) که بیماری خطرناکتر و غیرقابل برگشتی است، اشتباه بگیرند.
به همین دلیل، جوامع پزشکی تصمیم گرفتند نام آن را تغییر دهند. امروزه نام استاندارد علمی آن COP (Cryptogenic Organizing Pneumonia) است، البته اگر علت ناشناخته باشد. اگر علت مشخص باشد (مثلاً ناشی از دارو)، به آن Secondary Organizing Pneumonia میگویند. با این حال، هنوز هم بسیاری از پزشکان و بیماران از واژه BOOP استفاده میکنند چون آهنگینتر است و در ذهن میماند. گاهی نیز به افتخار پزشکی که اولین بار آن را به طور کامل توصیف کرد، به آن بیماری اپلر (Epler’s Pneumonia) نیز گفته میشود، هرچند این نام کمتر رایج است. دانستن این اسامی کمک میکند تا اگر در برگه آزمایش یا گزارش رادیولوژی هر یک از این کلمات را دیدید، بدانید که همه به یک بیماری اشاره دارند.
عوارض و خطرات بیماری BOOP
اگرچه BOOP اغلب درمانپذیر است، اما بیماری بیخطری نیست. مهمترین و شایعترین عارضه آن، عود بیماری (Relapse) است. مطالعات نشان میدهد که بین ۱۰ تا ۵۰ درصد از بیماران، پس از کاهش دوز دارو یا قطع آن، دوباره دچار علائم میشوند. این عود معمولاً خطرناک نیست و با افزایش مجدد دوز کورتون کنترل میشود، اما باعث میشود طول دوره درمان بسیار طولانیتر شود و بیمار از نظر روحی خسته شود.
عارضه دیگر، مربوط به خود درمان است. مصرف طولانیمدت کورتون میتواند منجر به دیابت دارویی، فشار خون بالا، آب مروارید چشم، افزایش وزن، افسردگی و ضعف عضلانی شود. مدیریت این عوارض بخشی جداییناپذیر از پروسه درمان است. در موارد نادر و پیشرفته (کمتر از ۵ درصد موارد)، BOOP میتواند پیشرفت کند و منجر به فیبروز ریه (سفت و زخمی شدن دائمی بافت ریه) شود. در این حالت، ریه خاصیت ارتجاعی خود را از دست میدهد و بیمار ممکن است دچار نارسایی تنفسی مزمن شود که نیازمند اکسیژن دائم یا حتی پیوند ریه خواهد بود. خطر مرگ در BOOP درمان شده پایین است، اما در صورت عدم درمان یا در بیماران بسیار مسن و ضعیف، میتواند تهدیدکننده حیات باشد.
بیماری BOOP در کودکان و دوران بارداری
این بیماری در کودکان بسیار نادر است، اما غیرممکن نیست. در کودکان، BOOP معمولاً به دنبال عفونتهای ویروسی شدید (مانند آدنوویروس) یا پیوند مغز استخوان رخ میدهد. علائم در کودکان مشابه بزرگسالان است اما تشخیص آن سختتر است چون کودکان نمیتوانند تنگی نفس یا نوع سرفه خود را به خوبی توصیف کنند. در کودکان باید دقت شود که این بیماری با آسم یا ورود جسم خارجی به ریه اشتباه گرفته نشود. درمان در کودکان نیز شامل کورتون است اما با دوزهای بسیار دقیقتر تا بر رشد کودک تأثیر منفی نگذارد.
در دوران بارداری، ابتلا به BOOP یک چالش بزرگ پزشکی است. از یک طرف، کاهش اکسیژن خون مادر میتواند مستقیماً به جنین آسیب بزند و باعث زایمان زودرس یا اختلال رشد شود. از طرف دیگر، تشخیص بیماری محدودیت دارد چون نمیتوان به راحتی از سیتی اسکن (به دلیل اشعه) استفاده کرد. درمان با کورتون (پردنیزولون) در دوران بارداری نسبتاً ایمن است، زیرا آنزیمهای جفت مانع از عبور مقدار زیادی از دارو به جنین میشوند، اما همچنان باید با کمترین دوز موثر و تحت نظارت دقیق متخصص زنان و ریه انجام شود. سلامت مادر اولویت اول است، زیرا بدون مادر سالم، جنین سالم نخواهد بود.
طول درمان بیماری BOOP چقدر است؟
یکی از سوالات همیشگی بیماران این است: “کی خوب میشوم؟” پاسخ این است که BOOP یک بیماری “دوی سرعت” نیست، بلکه “دوی ماراتن” است. بهبود علائم بالینی (مثل قطع سرفه و تب) معمولاً بسیار سریع و در عرض چند روز تا دو هفته پس از شروع کورتون اتفاق میافتد. اما این بهبودی ظاهری نباید فریبنده باشد. التهاب میکروسکوپی در ریه همچنان وجود دارد.
دوره استاندارد درمان معمولاً بین ۶ تا ۱۲ ماه است.
-
۳ ماه اول: دوز بالای دارو برای خاموش کردن کامل آتش التهاب.
-
۳ ماه دوم: کاهش تدریجی دارو برای تست کردن واکنش بدن.
-
۶ ماه بعد (در صورت نیاز): دوز نگهدارنده بسیار پایین برای جلوگیری از بازگشت.
اگر بیمار در مرحله کاهش دارو دچار عود علائم شود (که شایع است)، پزشک دوباره دوز را بالا میبرد و پروسه کاهش را آهستهتر از قبل انجام میدهد. بنابراین، بیمار باید خود را برای یک سال مراقبت و مصرف دارو آماده کند. پیگیریهای منظم با سیتی اسکن و تست تنفس در طول این مدت ضروری است تا زمان دقیق قطع دارو مشخص شود.
تفاوت BOOP با پنومونی معمولی (ذاتالریه)
بسیاری از بیماران ماهها سرگردان میشوند چون BOOP با ذاتالریه معمولی (عفونی) اشتباه گرفته میشود. تفاوت اصلی در “عامل” و “درمان” است. ذاتالریه معمولی توسط باکتری، ویروس یا قارچ ایجاد میشود و درمان آن آنتیبیوتیک است که میکروب را میکشد. در ذاتالریه معمولی، فرد معمولاً تب بالا، لرز شدید و خلط چرکی دارد و ناگهانی بیمار میشود.
اما BOOP یک واکنش التهابی است، نه یک عفونت فعال (حتی اگر شروعش با عفونت بوده باشد). در BOOP چرک وجود ندارد، بلکه “بافت سفت” وجود دارد. آنتیبیوتیک هیچ تاثیری روی آن ندارد. علائم BOOP طولانیتر و فرسایندهتر هستند. در عکس رادیولوژی ذاتالریه معمولی، معمولاً یک قسمت ریه درگیر است (Lobar)، اما در BOOP لکهها پخش و مهاجر هستند. تشخیص تفاوت این دو حیاتی است، زیرا تاخیر در شروع کورتون (درمان BOOP) به امید اثر کردن آنتیبیوتیک، فقط باعث آسیب بیشتر به ریه میشود.
جمعبندی
بیماری برونشیولیت ابلیترانز همراه با پنومونی سازمانیافته (BOOP) که نام علمی جدیدتر آن COP است، یک بیماری التهابی ریه است که در آن راههای هوایی کوچک توسط بافتهای ترمیمی مسدود میشوند. این بیماری اغلب با سرفه خشک طولانی، تنگی نفس و علائمی شبیه آنفولانزا بروز میکند که به آنتیبیوتیک پاسخ نمیدهند. علت آن میتواند ناشناخته (کریپتوژنیک) یا ناشی از داروها و بیماریهای روماتیسمی باشد. تشخیص قطعی با سیتی اسکن و نمونهبرداری ریه انجام میشود. خوشبختانه این بیماری با مصرف داروهای کورتیکواستروئید (کورتون) در یک دوره ۶ تا ۱۲ ماهه کاملاً قابل درمان است، هرچند خطر عود وجود دارد. شناخت زودهنگام و صبر در طول درمان طولانیمدت، کلید بازگشت به تنفس طبیعی و زندگی سالم است.

