بیماریهای گوارش و کبد
زمانی که از بیماریهای گوارش و کبد صحبت میکنیم، در واقع به طیف وسیعی از اختلالات اشاره داریم که سیستم هاضمه بدن را درگیر میکنند. در متون پزشکی و تخصصی، این گروه از بیماریها تحت عنوان «بیماریهای دستگاه گوارش» (Gastrointestinal Diseases) و «بیماریهای کبدی» (Hepatic Diseases) شناخته میشوند. متخصصانی که در این زمینه فعالیت میکنند، فوق تخصص گوارش و کبد (Gastroenterologist) و متخصص هپاتولوژی (Hepatologist) نامیده میشوند. شناختن نامها و دستهبندیهای مختلف این سیستم به بیماران کمک میکند تا درک بهتری از ارگانهای درگیر در بدن خود داشته باشند.





راهنمای جامع بیماریهای گوارش و کبد: نگهبانان انرژی و تصفیه بدن
اسمهای دیگر و دستهبندی بیماریهای گوارش و کبد
دستگاه گوارش انسان تنها یک لوله ساده نیست، بلکه مجموعهای پیچیده شامل لوله گوارش (از دهان تا مقعد) و ارگانهای ضمیمه (کبد، لوزالمعده یا پانکراس و کیسه صفرا) است. بنابراین، بیماریهای این حوزه نیز به دو دسته کلی تقسیم میشوند. دسته اول، بیماریهای “لومینال” یا مربوط به لوله گوارش هستند که شامل بیماریهای مری، معده، روده باریک و روده بزرگ میشوند. نامهایی مانند گاستریت (وَرَم معده)، کولیت (التهاب روده بزرگ) و دیسفاژی (اختلال بلع) در این دسته قرار میگیرند که مستقیماً به عبور غذا و هضم آن مربوط هستند.
دسته دوم، بیماریهای مربوط به ارگانهای توپر یا ضمیمه هستند که مهمترین آنها کبد است. بیماریهای کبدی اغلب با نامهایی شناخته میشوند که به نوع آسیب وارده اشاره دارد. برای مثال، «هپاتیت» به معنای التهاب کبد است که میتواند ناشی از ویروس یا سموم باشد. «سیروز» به معنای فرسودگی و سخت شدن بافت کبد در مراحل پایانی بیماری است. «استئاتوز» نام علمی کبد چرب است که امروزه شیوع بسیار بالایی دارد. بیماریهای لوزالمعده نیز مانند پانکراتیت (التهاب لوزالمعده) در همین زیرمجموعه قرار میگیرند.
در زبان عامیانه، مردم ممکن است از اصطلاحات کلی مانند “ناراحتی معده”، “رودل”، “ضعف کبد” یا “سردی کردن” استفاده کنند. اگرچه این اصطلاحات در طب سنتی یا فرهنگ عمومی معنا دارند، اما در پزشکی مدرن هر کدام میتوانند نشانهای از یک بیماری خاص باشند. برای مثال، آنچه مردم به عنوان “ترش کردن” میشناسند، در پزشکی با نام دقیق بیماری رفلاکس معده به مری (GERD) شناخته میشود. دانستن نامهای دقیق علمی به بیمار کمک میکند تا در جستجوی اطلاعات و درمان، مسیر درست را طی کند و بیماریهای خوشخیم را با بیماریهای جدی اشتباه نگیرد.
نشانههای بیماریهای گوارش و کبد
سیستم گوارش و کبد زبان مخصوص به خود را برای بیان مشکلات دارد. این نشانهها گاهی بسیار واضح و پر سروصدا هستند و گاهی آنقدر خاموش و موذیانه پیش میروند که بیمار زمانی متوجه میشود که آسیب جدی وارد شده است. شناخت علائم هشداردهنده برای تشخیص زودهنگام حیاتی است. نشانهها را میتوان به دو گروه علائم گوارشی و علائم کبدی تقسیم کرد، هرچند همپوشانی زیادی بین این دو وجود دارد.
شایعترین علائم گوارشی شامل درد شکم، نفخ، تغییر در اجابت مزاج (اسهال یا یبوست) و سوزش سر دل است. درد شکم بسته به محل آن میتواند راهنمای خوبی برای تشخیص باشد. درد در ناحیه بالای شکم و زیر جناغ سینه معمولاً به معده یا مری مربوط است، در حالی که درد در سمت راست و بالا میتواند نشانهای از مشکلات کیسه صفرا یا کبد باشد. نفخ مداوم که با دفع گاز برطرف نمیشود، میتواند نشاندهنده سندروم روده تحریکپذیر (IBS) یا رشد بیش از حد باکتریها در روده باشد. تغییر ناگهانی در عادات روده، مثلاً اسهالی که بیش از چند هفته طول بکشد یا یبوست مقاوم به درمان، نیازمند بررسی دقیق است.
نشانههای بیماریهای کبدی اغلب متفاوتتر هستند. کبد یک عضو صبور است و تا زمانی که بخش بزرگی از آن تخریب نشود، ممکن است علامت خاصی نشان ندهد. یکی از معروفترین علائم، زردی یا یرقان است که در آن سفیدی چشم و پوست به رنگ زرد در میآید و ناشی از تجمع بیلیروبین در خون است. تیره شدن رنگ ادرار (شبیه چای پررنگ) و روشن شدن رنگ مدفوع (شبیه خاک رس) نیز از نشانههای اختلال در مجاری صفراوی و کبد است. خستگی مفرط و دائمی که با استراحت برطرف نمیشود، یکی از شایعترین و در عین حال نادیدهگرفتهشدهترین علائم بیماریهای کبدی مزمن مانند کبد چرب است.
علاوه بر اینها، علائم هشداری وجود دارند که به آنها “نشانههای خطر” یا Red Flags میگویند. وجود خون در مدفوع (چه به صورت خون روشن و چه به صورت مدفوع سیاه و قیرمانند)، کاهش وزن ناخواسته و بدون رژیم، بلع دردناک یا گیر کردن غذا در گلو، و استفراغهای مکرر یا خونی، علائمی هستند که نباید حتی یک روز نادیده گرفته شوند. این نشانهها میتوانند بیانگر زخمهای گوارشی، بیماریهای التهابی روده یا حتی بدخیمیها باشند. خارش شدید پوست بدون ضایعه پوستی مشخص نیز گاهی نشانهای از تجمع املاح صفراوی در بدن و بیماری کبدی است.
علت ابتلا به بیماریهای گوارش و کبد
دستگاه گوارش و کبد به دلیل اینکه مستقیماً با مواد غذایی، داروها و محیط بیرون در ارتباط هستند، در معرض آسیبهای متعددی قرار دارند. علل ابتلا به این بیماریها را میتوان در چند دسته اصلی طبقهبندی کرد: عفونتها، سبک زندگی، عوامل ژنتیکی و خودایمنی، و مصرف داروها. درک علت بیماری، کلید اصلی درمان و پیشگیری از عود مجدد آن است.
عفونتها یکی از شایعترین علل بیماریهای حاد گوارشی هستند. باکتریهایی مانند هلیکوباکتر پیلوری (H. pylori) عامل اصلی زخمهای معده و اثنیعشر هستند. ویروسهای هپاتیت (A، B، C و …) مستقیماً به سلولهای کبدی حمله کرده و باعث التهاب و تخریب آنها میشوند. همچنین ویروسها و باکتریهای دیگری که از طریق آب و غذای آلوده وارد بدن میشوند، میتوانند باعث گاستروانتریت (التهاب معده و روده) شوند که با اسهال و استفراغ همراه است.
سبک زندگی ناسالم، بزرگترین متهم در بروز بیماریهای مزمن گوارشی و کبدی در دنیای مدرن است. رژیمهای غذایی سرشار از چربیهای اشباع، قندهای ساده و فستفودها، همراه با کمتحرکی، عامل اصلی شیوع انفجاری بیماری کبد چرب غیرالکلی (NAFLD) هستند. مصرف الکل نیز سمی مستقیم برای کبد است و میتواند منجر به کبد چرب الکلی، هپاتیت الکلی و در نهایت سیروز شود. سیگار کشیدن نیز خطر ابتلا به سرطانهای دستگاه گوارش، رفلاکس و زخم معده را افزایش میدهد.
عوامل ژنتیکی و خودایمنی نقش مهمی در بیماریهایی دارند که فرد شاید نقشی در ایجاد آنها نداشته باشد. در بیماریهایی مانند سلیاک (حساسیت به گلوتن)، کرون و کولیت اولسروز (بیماریهای التهابی روده)، سیستم ایمنی بدن به اشتباه به بافتهای خودی حمله میکند. ژنتیک همچنین در بروز سرطانهای گوارشی و برخی بیماریهای ارثی کبد مانند هموکروماتوز (تجمع آهن) نقش دارد.
مصرف بیرویه داروها نیز میتواند به این سیستم آسیب بزند. استفاده طولانیمدت از مسکنهای ضدالتهابی غیراستروئیدی (مانند ایبوپروفن و ژلوفن) یکی از علل اصلی خونریزی و زخم معده است. همچنین برخی داروها و مکملهای گیاهی غیراستاندارد میتوانند باعث مسمومیت کبدی و نارسایی حاد کبد شوند. استرس و فشارهای روانی نیز اگرچه علت مستقیم ایجاد زخم نیستند، اما میتوانند بیماریهای عملکردی مانند سندروم روده تحریکپذیر و سوءهاضمه را به شدت تشدید کنند.
نحوه تشخیص بیماریهای گوارش و کبد
فرآیند تشخیص در بیماریهای گوارش و کبد ترکیبی از هنر پزشکی و تکنولوژی پیشرفته است. پزشک ابتدا با گرفتن شرح حال دقیق در مورد علائم، رژیم غذایی، سابقه خانوادگی و دارویی شروع میکند. معاینه فیزیکی شامل لمس شکم برای بررسی بزرگی کبد یا طحال، وجود توده و نقاط دردناک است. اما برای دیدن آنچه در درون بدن میگذرد، نیاز به ابزارهای تشخیصی دقیقتری است.
آزمایشهای خون اولین قدم در ارزیابی عملکرد کبد و وجود عفونتها هستند. اندازهگیری آنزیمهای کبدی (مانند ALT و AST) نشان میدهد که آیا سلولهای کبد دچار آسیب و التهاب شدهاند یا خیر. آزمایشهای مربوط به ویروسهای هپاتیت، کمخونی و نشانگرهای التهابی نیز اطلاعات ارزشمندی میدهند. آزمایش مدفوع برای بررسی وجود خون مخفی، انگلها یا عفونتهای باکتریایی و همچنین اندازهگیری کالپروتکتین (برای تشخیص التهاب روده) کاربرد دارد.
تصویربرداریها نقش حیاتی در تشخیص دارند. سونوگرافی شکم، روشی امن و در دسترس برای بررسی کبد چرب، سنگهای کیسه صفرا و تودههای شکمی است. سیتی اسکن و امرایآی (MRI) تصاویر دقیقتری از بافتها ارائه میدهند و برای بررسی دقیقتر مجاری صفراوی و پانکراس استفاده میشوند. روشهای تخصصیتر مانند فیبرواسکن کبد، میتوانند میزان سفتی و آسیب بافت کبد (فیبروز) را بدون نیاز به نمونهبرداری اندازه بگیرند.
اما استاندارد طلایی برای تشخیص بسیاری از بیماریهای لوله گوارش، روشهای اندوسکوپیک است. آندوسکوپی فوقانی امکان مشاهده مستقیم مری، معده و ابتدای روده باریک را فراهم میکند و پزشک میتواند در صورت نیاز از بافتها نمونهبرداری (بیوپسی) کند. کولونوسکوپی نیز برای بررسی روده بزرگ، تشخیص پولیپها و غربالگری سرطان روده استفاده میشود. این روشها به پزشک اجازه میدهند تا ضایعات را با چشم ببیند و تشخیص قطعی را بر اساس آسیبشناسی بافت صادر کند.
تفاوت بیماری در مردان و زنان
اگرچه آناتومی دستگاه گوارش و کبد در مردان و زنان مشابه است، اما تفاوتهای هورمونی، ژنتیکی و سبک زندگی باعث میشود الگوی بیماریها در دو جنس متفاوت باشد. برخی بیماریها در زنان شایعترند و برخی دیگر در مردان بیشتر دیده میشوند. همچنین واکنش بدن به برخی بیماریها و داروها ممکن است بین دو جنس تفاوت داشته باشد.
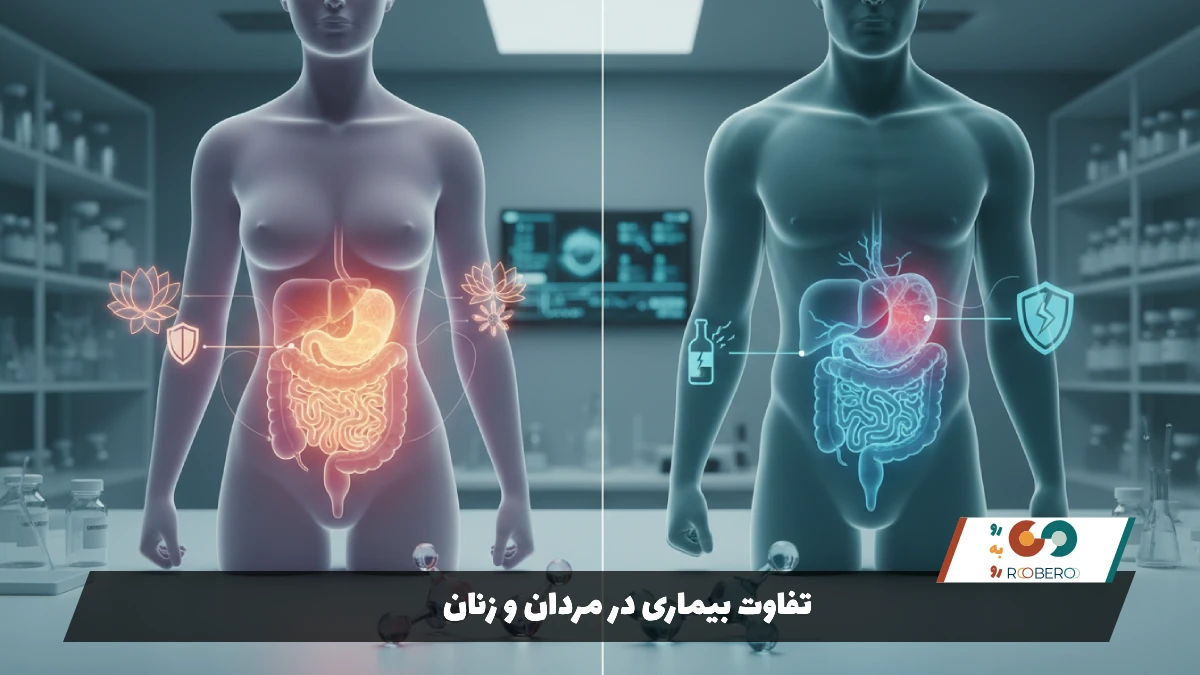
زنان به طور کلی بیشتر از مردان به بیماریهای عملکردی گوارش مانند سندروم روده تحریکپذیر (IBS) و یبوست مزمن مبتلا میشوند. هورمونهای زنانه و نوسانات آنها در چرخه قاعدگی تأثیر مستقیمی بر حرکات روده و حساسیت احشایی دارند. همچنین بیماریهای خودایمنی کبد، مانند هپاتیت خودایمنی و سیروز صفراوی اولیه (PBC)، در زنان شیوع بسیار بالاتری دارد. سنگ کیسه صفرا نیز در زنان، بهویژه زنانی که سابقه بارداری دارند یا از قرصهای ضدبارداری استفاده میکنند، شایعتر است.
در مقابل، مردان بیشتر مستعد ابتلا به برخی سرطانهای گوارشی و کبدی هستند. سرطان کبد (هپاتوسلولار کارسینوما) و سرطان معده در مردان شیوع بیشتری دارد. همچنین سیروز کبدی ناشی از الکل و هپاتیتهای ویروسی مزمن در مردان آمار بالاتری را نشان میدهد، که بخشی از آن میتواند به الگوهای رفتاری و مصرف بیشتر الکل و مواد مخدر در برخی جوامع مردان مربوط باشد. فتقهای کشاله ران (اینگوینال) که میتوانند باعث دردهای شکمی شوند نیز در مردان بسیار شایعتر است.
تفاوت دیگر در متابولیسم الکل است. زنان به دلیل تفاوت در آنزیمهای معده و حجم آب بدن، با مصرف مقادیر کمتری از الکل نسبت به مردان، دچار آسیبهای کبدی شدیدتری میشوند. یعنی کبد زنان در برابر سموم الکل آسیبپذیرتر است. در دوران بارداری نیز زنان با چالشهای گوارشی منحصر به فردی مانند تهوع صبحگاهی، رفلاکس شدید و کبد چرب حاد بارداری روبرو میشوند که نیازمند مراقبتهای ویژه است.
درمان دارویی بیماریهای گوارش و کبد
درمان دارویی در بیماریهای گوارش و کبد بسیار متنوع است و بسته به نوع بیماری، هدف درمان میتواند تسکین علائم، ریشهکنی عفونت یا کنترل سیستم ایمنی باشد. داروها ابزار قدرتمندی در دست پزشکان هستند تا تعادل را به سیستم هاضمه بازگردانند.
برای بیماریهای اسیدی معده مانند رفلاکس و زخمها، از داروهای کاهنده اسید استفاده میشود. آنتیاسیدها برای تسکین فوری و مهارکنندههای پمپ پروتون (مانند امپرازول و پنتوپرازول) برای کاهش تولید اسید و ترمیم بافتها تجویز میشوند. در صورتی که عفونت هلیکوباکتر پیلوری وجود داشته باشد، ترکیبی از چند آنتیبیوتیک به همراه داروهای کاهنده اسید برای ریشهکنی باکتری استفاده میشود.
در بیماریهای التهابی روده (IBD)، هدف اصلی سرکوب التهاب است. داروهای ضدالتهابی مانند مسالازین، کورتیکواستروئیدها و داروهای سرکوبکننده ایمنی قویتر یا داروهای بیولوژیک (مانند اینفلیکسیماب) برای کنترل حمله سیستم ایمنی به روده تجویز میشوند. برای سندروم روده تحریکپذیر، داروهای ضد اسپاسم، ضد اسهال یا ملینها بسته به نوع علائم بیمار استفاده میشود.
در حوزه کبد، درمانهای دارویی انقلابی صورت گرفته است. برای هپاتیت C، داروهای ضدویروسی جدید میتوانند ویروس را به طور کامل از بدن پاک کنند و بیماری را درمان قطعی نمایند. برای هپاتیت B، داروهای ضدویروسی خوراکی وجود دارد که تکثیر ویروس را کنترل کرده و از آسیب بیشتر کبد جلوگیری میکنند. متاسفانه برای کبد چرب هنوز داروی اختصاصی معجزهآسایی تأیید نشده است، اما برخی داروها مانند ویتامین E یا داروهای دیابت ممکن است در شرایط خاص کمککننده باشند. مکملهایی مانند اورسودوکسیکولیک اسید نیز برای برخی بیماریهای مجاری صفراوی استفاده میشوند.
درمان خانگی و اصلاح سبک زندگی
در بسیاری از بیماریهای گوارش و کبد، درمان خانگی و اصلاح سبک زندگی نه تنها مکمل درمان پزشکی است، بلکه گاهی خودِ درمان اصلی محسوب میشود. دستگاه گوارش آینه تمامنمای سبک زندگی ماست و با اصلاح عادات روزمره میتوان بسیاری از مشکلات را حل کرد.
مدیریت استرس یکی از مهمترین درمانهای خانگی است. ارتباط مستقیم مغز و روده باعث میشود که استرس مستقیماً بر حرکات و ترشحات گوارشی اثر بگذارد. تکنیکهای آرامسازی، یوگا، مدیتیشن و ورزش منظم میتوانند علائم سندروم روده تحریکپذیر و سوءهاضمه را به شدت کاهش دهند. گرما درمانی، مانند استفاده از کیسه آب گرم روی شکم، میتواند به شل شدن عضلات و کاهش دردهای شکمی و نفخ کمک کند.
استفاده از گیاهان دارویی با احتیاط میتواند مفید باشد. دمنوش نعناع برای کاهش نفخ و اسپاسم روده (البته نه برای کسانی که رفلاکس دارند)، زنجبیل برای تهوع و بابونه برای آرامش معده شناخته شده هستند. نوشیدن آب کافی در طول روز برای پیشگیری از یبوست و کمک به عملکرد کبد در سمزدایی ضروری است.
اصلاح عادات غذا خوردن نیز بسیار مهم است. آرام غذا خوردن، خوب جویدن غذا، پرهیز از دراز کشیدن بلافاصله بعد از غذا و خوردن وعدههای کوچک و متعدد به جای وعدههای حجیم، فشار را از روی معده برمیدارد و هضم را آسان میکند. ترک سیگار و الکل نیز بزرگترین هدیهای است که میتوان به کبد و دستگاه گوارش داد و به بازسازی سلولهای آسیبدیده کمک میکند.
رژیم غذایی مناسب برای سلامت گوارش و کبد
تغذیه درمانی، سنگ بنای مدیریت بیماریهای گوارش و کبد است. هیچ دارویی نمیتواند جایگزین یک رژیم غذایی سالم شود. رژیم غذایی باید متناسب با نوع بیماری تنظیم شود، اما اصول کلی برای حفظ سلامت این سیستم وجود دارد.
فیبر، قهرمان سلامت گوارش است. مصرف کافی سبزیجات، میوهها، حبوبات و غلات کامل باعث تنظیم حرکات روده، پیشگیری از یبوست و تغذیه باکتریهای مفید روده میشود. برای کبد چرب، رژیم غذایی مدیترانهای که سرشار از روغن زیتون، ماهی، آجیل و سبزیجات است و کمترین میزان چربی اشباع و قند را دارد، بهترین گزینه محسوب میشود. کاهش مصرف کربوهیدراتهای ساده (مانند نان سفید، برنج سفید و شیرینیها) برای کاهش چربی کبد ضروری است.
برای بیماران مبتلا به رفلاکس، پرهیز از غذاهای محرک مانند فلفل، ادویههای تند، غذاهای چرب، شکلات، نعناع و کافئین توصیه میشود. بیماران مبتلا به سلیاک باید به طور کامل گلوتن (پروتئین موجود در گندم و جو) را از رژیم خود حذف کنند. برای سندروم روده تحریکپذیر، رژیم غذایی با “FODMAP” کم (حذف برخی قندهای تخمیرپذیر) ممکن است به کاهش نفخ و درد کمک کند.
برخی مواد غذایی برای کبد بسیار مفید هستند. قهوه (بدون شکر و خامه) ثابت شده است که اثرات محافظتی بر کبد دارد و خطر پیشرفت بیماریهای کبدی را کاهش میدهد. زردچوبه به دلیل خاصیت ضدالتهابی و گردو به دلیل داشتن امگا-۳ نیز دوستان کبد هستند. پرهیز از غذاهای فرآوری شده، کنسروی و فستفودها که حاوی مواد نگهدارنده و چربیهای ترانس هستند، برای همه بیماران گوارشی الزامی است.
عوارض و خطرات بیماریهای گوارش و کبد
نادیده گرفتن بیماریهای گوارش و کبد میتواند عواقب جبرانناپذیری داشته باشد. این سیستم مسئول تأمین سوخت بدن است و هرگونه اختلال در آن، کل بدن را تحت تأثیر قرار میدهد. یکی از مهمترین خطرات، سوءتغذیه و کمبود ویتامینهاست. وقتی روده نتواند مواد مغذی را جذب کند (سوءجذب)، فرد دچار کاهش وزن، کمخونی، پوکی استخوان و ضعف ایمنی میشود.
خونریزیهای گوارشی، چه حاد و شدید و چه مزمن و مخفی، میتوانند منجر به کمخونی شدید و شوک شوند. زخمهای درمان نشده ممکن است باعث سوراخ شدن معده یا روده شوند که یک اورژانس جراحی است. در مورد کبد، خطر اصلی پیشرفت بیماری به سمت سیروز کبدی است. در این مرحله، کبد بافت طبیعی خود را از دست میدهد و نارسایی کبد رخ میدهد که با تجمع آب در شکم (آسیت)، گیجی (آنسفالوپاتی) و خونریزیهای واریسی همراه است و تنها راه درمان آن پیوند کبد است.
سرطانهای دستگاه گوارش (مری، معده، روده، کبد و پانکراس) از کشندهترین سرطانها هستند. بسیاری از این سرطانها از ضایعات پیشسرطانی مانند پولیپهای روده یا تغییرات بافتی ناشی از رفلاکس مزمن (مری بارت) ایجاد میشوند. تشخیص دیرهنگام این بیماریها درمان را بسیار دشوار میکند. التهاب مزمن در بیماریهای روده نیز میتواند خطر سرطان روده بزرگ را افزایش دهد.
بیماریهای گوارش و کبد در کودکان و دوران بارداری
کودکان نیز از بیماریهای گوارش و کبد در امان نیستند، هرچند نوع بیماریها معمولاً متفاوت است. در نوزادان و شیرخواران، کولیک، رفلاکس نوزادی و یبوست از مشکلات شایع هستند. حساسیت به پروتئین شیر گاو نیز میتواند باعث التهاب روده و خونریزی در نوزادان شود. در سنین بالاتر، دردهای شکمی عملکردی (بدون علت عضوی)، انگلها و بیماری سلیاک شایعترند. بلعیدن اجسام خارجی توسط کودکان نوپا نیز یکی از اورژانسهای شایع گوارشی است. تشخیص بیماری در کودکان نیازمند دقت بالاست، زیرا آنها نمیتوانند درد خود را به خوبی توصیف کنند.
دوران بارداری تغییرات فیزیولوژیک عظیمی در بدن مادر ایجاد میکند که بر سیستم گوارش تأثیر میگذارد. افزایش هورمون پروژسترون باعث شل شدن دریچه مری و کند شدن حرکات روده میشود، که نتیجه آن رفلاکس (سوزش سر دل) و یبوست شایع در بارداری است. تهوع و استفراغ بارداری در سه ماهه اول طبیعی است، اما اگر شدید باشد (هایپرامزیس گراویداروم) نیاز به درمان دارد. یک بیماری مهم کبدی در بارداری، کلستاز بارداری است که با خارش شدید پوست مشخص میشود و میتواند برای جنین خطرناک باشد. مدیریت این بیماریها باید با احتیاط کامل و با در نظر گرفتن سلامت جنین و مادر انجام شود.
روشهای پیشگیری از بیماریهای گوارش و کبد
پیشگیری همیشه بهتر و کمهزینهتر از درمان است، به ویژه در مورد بیماریهای گوارش و کبد که بسیاری از آنها قابل پیشگیری هستند. رعایت بهداشت فردی و عمومی، سادهترین راه برای پیشگیری از عفونتهای گوارشی و هپاتیت A و E است. شستن دستها، استفاده از آب آشامیدنی سالم و پختن کامل غذاها میتواند از ورود میکروبها جلوگیری کند.
واکسیناسیون علیه هپاتیت B یکی از موثرترین روشهای پیشگیری از سرطان کبد و سیروز است که خوشبختانه در برنامه واکسیناسیون کشوری وجود دارد. پرهیز از رفتارهای پرخطر مانند استفاده از سرنگ مشترک یا روابط جنسی محافظت نشده، مانع انتقال هپاتیت B و C میشود.
غربالگری سرطان روده بزرگ برای افراد بالای ۴۵ یا ۵۰ سال (با کولونوسکوپی یا تست خون مخفی) میتواند پولیپها را قبل از تبدیل شدن به سرطان شناسایی و حذف کند. حفظ وزن متعادل و جلوگیری از چاقی، مهمترین راه پیشگیری از کبد چرب و رفلاکس است. مصرف منطقی داروها و خودداری از مصرف خودسرانه مسکنها نیز از آسیبهای دارویی به معده و کبد جلوگیری میکند.
طول درمان بیماریهای گوارش و کبد
طول درمان در این بیماریها طیف وسیعی دارد و کاملاً بستگی به نوع و شدت بیماری دارد. بیماریهای حاد مانند گاستروانتریت ویروسی (اسهال و استفراغ) معمولاً ظرف چند روز تا یک هفته با درمان حمایتی بهبود مییابند. عفونت هلیکوباکتر پیلوری با یک دوره دو هفتهای آنتیبیوتیک درمان میشود.
اما بیماریهای مزمن داستان متفاوتی دارند. بیماریهایی مانند کبد چرب، سندروم روده تحریکپذیر، سلیاک و بیماریهای التهابی روده (کرون و کولیت) معمولاً درمان قطعی و دائمی ندارند و نیاز به مدیریت مادامالعمر دارند. در این موارد، هدف درمان کنترل علائم، پیشگیری از عود و جلوگیری از عوارض است. بیمار باید بپذیرد که رعایت رژیم غذایی و مصرف داروها ممکن است برای سالها یا همیشه لازم باشد. درمان هپاتیت C معمولاً یک دوره ۳ تا ۶ ماهه است، اما پیگیریهای بعد از آن ادامه دارد. درک اینکه درمان یک “فرآیند” است و نه یک “اتفاق”، به صبر و همکاری بیمار کمک میکند.
ارتباط مغز و دستگاه گوارش (محور مغز-روده)
یکی از جذابترین مباحث نوین در پزشکی، ارتباط تنگاتنگ بین مغز و دستگاه گوارش است که به آن “محور مغز-روده” (Gut-Brain Axis) میگویند. روده انسان دارای سیستم عصبی مستقلی است که حاوی میلیونها نورون است و گاهی “مغز دوم” نامیده میشود. این دو مغز دائماً با هم در ارتباط هستند.
این ارتباط توضیح میدهد که چرا وقتی استرس داریم یا مضطرب هستیم، دچار دلپیچه، تهوع یا اسهال میشویم. استرس روانی میتواند آستانه درد در روده را پایین بیاورد و باعث شود نفخ معمولی به صورت دردی شدید احساس شود (مانند IBS). از طرف دیگر، سلامت روده و باکتریهای مفید آن (میکروبیوم) میتوانند بر خلق و خو و سلامت روان تأثیر بگذارند. عدم تعادل در باکتریهای روده ممکن است در بروز افسردگی و اضطراب نقش داشته باشد. توجه به این ارتباط نشان میدهد که برای درمان بیماریهای گوارش، گاهی باید به سلامت روان و کاهش استرس نیز توجه ویژهای داشت.
جمع بندی
بیماریهای گوارش و کبد مجموعهای گسترده از اختلالات هستند که از دهان تا مقعد و ارگانهای حیاتی مانند کبد و لوزالمعده را درگیر میکنند. علائم این بیماریها از دردهای شکمی و نفخ تا زردی و خونریزی متغیر است. علل اصلی شامل عفونتها، سبک زندگی ناسالم، عوامل ژنتیکی و خودایمنی است. تشخیص دقیق نیازمند استفاده از آزمایش خون، تصویربرداری و روشهای آندوسکوپی است. درمان شامل ترکیبی از دارودرمانی، اصلاح رژیم غذایی و مدیریت استرس است.
پیشگیری با رعایت بهداشت، واکسیناسیون، حفظ وزن سالم و پرهیز از الکل و سیگار امکانپذیر است. بیماریهایی مانند کبد چرب و رفلاکس با اصلاح سبک زندگی قابل کنترل هستند، در حالی که بیماریهای خودایمنی نیاز به درمان طولانیمدت دارند. توجه به نشانههای خطر و مراجعه به موقع به پزشک میتواند از عوارض جدی مانند سیروز کبدی و سرطانها جلوگیری کند. سلامت گوارش، آینه سلامت کلی بدن است و مراقبت از آن، کلید انرژی و نشاط روزانه است.

