بیماری کیستهای موسینوز پانکراس (Pancreatic Mucinous Cysts)
- کیستهای موسینوز پانکراس: راهنمای جامع تودههای مخاطی لوزالمعده، از تشخیص تا درمان
- اسمهای دیگر بیماری و دستهبندیهای تخصصی
- نشانههای بیماری کیستهای موسینوز پانکراس
- نحوه تشخیص بیماری
- علت ابتلا به کیستهای موسینوز
- تفاوت بیماری در مردان و زنان
- روشهای درمان کیستهای موسینوز
- پیشگیری از کیستهای موسینوز
- درمان دارویی و مدیریت علائم
- درمان خانگی و سبک زندگی
- رژیم غذایی مناسب برای بیماران
- عوارض و خطرات کیستهای موسینوز
- کیستهای موسینوز در کودکان و دوران بارداری
- طول درمان و پیگیری
- نقش مارکرهای تومور در مایع کیست
- پروتکلهای پیگیری و نظارت
کیستهای موسینوز پانکراس: راهنمای جامع تودههای مخاطی لوزالمعده، از تشخیص تا درمان
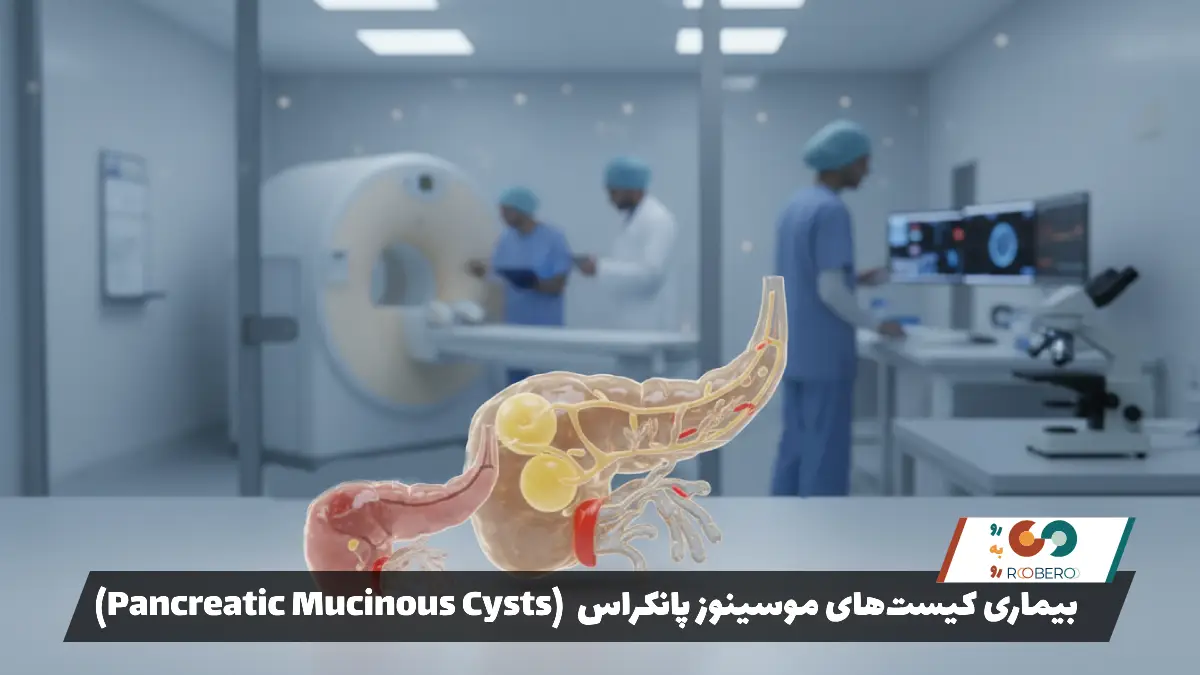
کیستهای موسینوز پانکراس (Pancreatic Mucinous Cysts) گروهی از ضایعات کیستیک در لوزالمعده هستند که مشخصه اصلی آنها تولید مایعی غلیظ، چسبناک و ژلهمانند به نام “موسین” (Mucin) است. لوزالمعده یا پانکراس عضوی حیاتی در پشت معده است که وظیفه تولید آنزیمهای گوارشی و هورمونهایی مانند انسولین را بر عهده دارد. در سالهای اخیر، با پیشرفت تکنولوژیهای تصویربرداری مانند سیتیاسکن و امآرآی، تشخیص این کیستها به شدت افزایش یافته است. بسیاری از افراد به دلایل دیگر (مانند سنگ کلیه یا درد شکم) تصویربرداری انجام میدهند و به صورت اتفاقی متوجه وجود کیست در پانکراس خود میشوند.
اهمیت اصلی شناخت کیستهای موسینوز در پتانسیل آنها برای تبدیل شدن به سرطان است. برخلاف کیستهای ساده یا سروزی که معمولاً خوشخیم هستند و خطری ندارند، کیستهای موسینوز به عنوان ضایعات “پیشسرطانی” شناخته میشوند. این بدان معنا نیست که آنها در حال حاضر سرطان هستند، بلکه اگر به حال خود رها شوند و درمان نگردند، ممکن است در طول زمان دچار تغییرات بدخیم شوند. این کیستها به دو دسته اصلی “نئوپلاسمهای کیستیک موسینوز” (MCN) و “نئوپلاسمهای موسینوز پاپیلاری داخل مجرایی” (IPMN) تقسیم میشوند. درک تفاوت این دو و نحوه مدیریت آنها، کلید اصلی در حفظ سلامت بیمار است. در این مقاله، ما به بررسی عمیق و علمی تمام جنبههای این بیماری میپردازیم تا بیماران و خانوادههایشان با آگاهی کامل در مسیر درمان گام بردارند.
اسمهای دیگر بیماری و دستهبندیهای تخصصی
در متون پزشکی و گزارشهای رادیولوژی، ممکن است با نامهای تخصصی و گیجکنندهای روبرو شوید که همگی زیرمجموعه کیستهای موسینوز هستند. شناخت این نامها برای درک دقیق نوع بیماری و ریسک آن بسیار حیاتی است. به طور کلی، کیستهای لوزالمعده به دو دسته بزرگ “موسینوز” (تولیدکننده مخاط) و “غیر موسینوز” تقسیم میشوند. تمرکز ما در اینجا بر روی نوع موسینوز است که پتانسیل بدخیمی دارد.
شایعترین نامی که ممکن است بشنوید، نئوپلاسم کیستیک موسینوز (Mucinous Cystic Neoplasm) یا به اختصار MCN است. این کیستها معمولاً در بدنه یا دم پانکراس قرار دارند و دیوارهای ضخیم دارند. ویژگی منحصر به فرد MCNها این است که بافت دیواره آنها شبیه به بافت تخمدان است (Ovarian-type stroma)، حتی اگر در لوزالمعده باشند. این کیستها هیچ ارتباطی با مجرای اصلی پانکراس ندارند.
دسته دوم و بسیار مهم، نئوپلاسم موسینوز پاپیلاری داخل مجرایی (Intraductal Papillary Mucinous Neoplasm) یا به اختصار IPMN است. همانطور که از نامش پیداست، این کیستها در داخل مجاری پانکراس رشد میکنند و با مجرای اصلی یا شاخههای فرعی آن ارتباط دارند. IPMNها خود به سه دسته تقسیم میشوند: نوع درگیرکننده مجرای اصلی (Main-duct)، نوع درگیرکننده شاخههای فرعی (Branch-duct) و نوع ترکیبی (Mixed-type). این دستهبندی بسیار مهم است زیرا نوع درگیرکننده مجرای اصلی خطر سرطانی شدن بسیار بالاتری دارد.
نام دیگری که ممکن است در متون قدیمیتر ببینید، “سیستآدنوم موسینوز” (Mucinous Cystadenoma) است که به فرم خوشخیم این کیستها اشاره دارد. اگر کیست دچار تغییرات سرطانی شده باشد، به آن “سیستآدنوکارسینوم موسینوز” (Mucinous Cystadenocarcinoma) میگویند. همچنین اصطلاح “تومور کیستیک پانکراس” یک نام کلی است که میتواند شامل این موارد باشد. پزشکان با استفاده از این نامگذاریها، میزان خطر و فوریت جراحی را تعیین میکنند.
نشانههای بیماری کیستهای موسینوز پانکراس
یکی از چالشبرانگیزترین جنبههای کیستهای موسینوز پانکراس، بیعلامت بودن آنها در مراحل اولیه است. به همین دلیل به آنها “بیماری خاموش” نیز گفته میشود. کیستهای کوچک معمولاً هیچ فشاری به بافتهای اطراف وارد نمیکنند و عملکرد پانکراس را مختل نمیسازند. بنابراین، بیمار ممکن است سالها با این کیست زندگی کند بدون اینکه از وجود آن باخبر باشد. علائم معمولاً زمانی ظاهر میشوند که کیست بزرگ شده باشد، به مجاری صفراوی فشار بیاورد یا دچار تغییرات التهابی و بدخیم شده باشد.

شایعترین علامت در موارد علامتدار، درد شکم است. این درد معمولاً در ناحیه بالای شکم (اپیگاستر) یا زیر دندهها احساس میشود و ممکن است به پشت تیر بکشد. درد میتواند مبهم و مداوم باشد یا به صورت حملات متناوب ظاهر شود. اگر کیست باعث انسداد مجرای پانکراس شود، ممکن است بیمار دچار حملات “پانکراتیت حاد” (التهاب لوزالمعده) شود. علائم پانکراتیت شامل درد شدید شکم، تهوع و استفراغ است که اغلب پس از خوردن غذا تشدید میشود.
کاهش وزن ناخواسته و بیدلیل یکی دیگر از نشانههای هشداردهنده است که میتواند نشانه پیشرفت بیماری یا بدخیمی باشد. اگر کیست در سر پانکراس باشد و به مجرای صفراوی فشار بیاورد، بیمار ممکن است دچار زردی (یرقان) شود که با زرد شدن پوست و سفیدی چشمها و تیره شدن رنگ ادرار همراه است. سیری زودرس، احساس پری در معده و سوءهاضمه نیز از علائم غیراختصاصی هستند که ناشی از فشار کیست بزرگ بر معده یا روده است. در موارد IPMN، گاهی تودههای مخاطی غلیظ باعث انسداد مجرا شده و درد کولیکی ایجاد میکنند. توجه به این علائم، هرچند مبهم، برای تشخیص زودهنگام حیاتی است.
نحوه تشخیص بیماری
تشخیص دقیق نوع کیست پانکراس (افتراق بین موسینوز و غیر موسینوز) مهمترین گام در مدیریت بیماری است، زیرا استراتژی درمان کاملاً به نوع آن بستگی دارد. فرآیند تشخیص معمولاً با یک تصویربرداری اتفاقی آغاز میشود، اما برای تایید نهایی نیاز به روشهای تخصصیتر است. سیتیاسکن (CT Scan) با پروتکل پانکراس و امآرآی (MRI/MRCP) بهترین روشهای غیرتهاجمی برای ارزیابی کیست هستند. MRI به ویژه در نشان دادن ارتباط کیست با مجاری پانکراس (که نشانه IPMN است) دقت بالاتری نسبت به سیتیاسکن دارد.
اگر تصاویر رادیولوژی نتوانند نوع کیست را به طور قطعی مشخص کنند، پزشک از روش سونوگرافی آندوسکوپیک (EUS) استفاده میکند. در این روش، یک لوله آندوسکوپی مجهز به پروب سونوگرافی از طریق دهان وارد معده و دوازدهه میشود. چون معده دقیقاً در مجاورت پانکراس قرار دارد، این روش دقیقترین تصاویر را از بافت کیست ارائه میدهد.
در حین EUS، پزشک میتواند با استفاده از یک سوزن ظریف، مقداری از مایع داخل کیست را نمونهبرداری کند (FNA). آنالیز این مایع کلید طلایی تشخیص است. در آزمایشگاه، سطح مادهای به نام CEA (آنتیژن کارسینوامبریونیک) و آمیلاز در مایع کیست اندازهگیری میشود. سطح بالای CEA نشاندهنده موسینوز بودن کیست است. همچنین بررسی وجود سلولهای سرطانی (سیتولوژی) و جهشهای ژنتیکی (مانند KRAS) در مایع کیست میتواند به تشخیص کمک کند. ترکیب یافتههای تصویربرداری، آزمایش مایع کیست و ویژگیهای بالینی به پزشک اجازه میدهد تا با دقت بالایی نوع کیست و احتمال بدخیمی آن را تخمین بزند.
علت ابتلا به کیستهای موسینوز
علت دقیق شکلگیری کیستهای موسینوز پانکراس هنوز به طور کامل شناخته نشده است و بسته به نوع کیست (MCN یا IPMN) متفاوت است. در مورد نئوپلاسمهای کیستیک موسینوز (MCN)، یک تئوری قوی وجود دارد که به دوران جنینی بازمیگردد. از آنجا که این کیستها تقریباً منحصراً در زنان دیده میشوند و بافت دیواره آنها شبیه بافت تخمدان است، دانشمندان معتقدند که در دوران تکامل جنین، مقداری از بافت اولیه تخمدان ممکن است در پانکراس جا مانده باشد و بعدها تحت تأثیر هورمونهای زنانه شروع به رشد و تشکیل کیست کند.
در مورد IPMNها، عوامل ژنتیکی نقش پررنگتری دارند. جهشهای ژنتیکی اکتسابی در سلولهای پوشاننده مجاری پانکراس باعث میشود این سلولها بیش از حد تکثیر شوند و مخاط فراوان تولید کنند. این مخاط غلیظ باعث گشاد شدن مجاری و تشکیل ساختارهای کیستیک میشود. جهش در ژنهایی مانند KRAS و GNAS در اکثر بیماران مبتلا به IPMN دیده میشود.

عوامل خطر محیطی و سبک زندگی نیز در ایجاد این کیستها بیتأثیر نیستند. سابقه خانوادگی سرطان پانکراس یا وجود سندرمهای ژنتیکی خاص (مانند سندرم پتز-جگرز یا پولیپوز آدنوماتوز خانوادگی) خطر ابتلا را افزایش میدهد. التهاب مزمن پانکراس (پانکراتیت) نیز میتواند زمینهساز تغییرات سلولی باشد، هرچند اغلب پانکراتیت نتیجه کیست است تا علت آن. سیگار کشیدن به عنوان یک عامل خطر مهم برای سرطان پانکراس، ممکن است در پیشرفت و بدخیم شدن این کیستها نیز نقش داشته باشد. سن بالا نیز یک فاکتور مهم است، زیرا IPMNها بیشتر در افراد مسن دیده میشوند.
تفاوت بیماری در مردان و زنان
یکی از بارزترین ویژگیهای کیستهای موسینوز پانکراس، تفاوت چشمگیر شیوع آنها در بین زنان و مردان است. این تفاوت به قدری زیاد است که جنسیت بیمار یکی از فاکتورهای اصلی در تشخیص نوع کیست محسوب میشود. نئوپلاسمهای کیستیک موسینوز (MCN) تقریباً یک بیماری زنانه هستند. آمارها نشان میدهند که بیش از ۹۵ تا ۹۹ درصد موارد MCN در زنان رخ میدهد، به ویژه در سنین میانسالی (۴۰ تا ۵۰ سالگی). همانطور که گفته شد، دلیل این امر وجود بافت شبهتخمدانی در دیواره این کیستهاست که به هورمونهای زنانه پاسخ میدهد.
در مقابل، نئوپلاسمهای موسینوز پاپیلاری داخل مجرایی (IPMN) الگوی جنسیتی متفاوتی دارند. این کیستها در مردان کمی شایعتر از زنان هستند یا در برخی مطالعات شیوع برابری دارند. IPMNها معمولاً در سنین بالاتر (۶۰ تا ۷۰ سالگی) تشخیص داده میشوند. بنابراین، اگر پزشک با یک کیست بزرگ در دم پانکراس یک خانم ۴۵ ساله روبرو شود، اولین تشخیص احتمالی MCN است. اما اگر بیماری یک آقای ۶۵ ساله با کیستی در سر پانکراس باشد که با مجرا ارتباط دارد، تشخیص به سمت IPMN میرود.
این تفاوت جنسیتی در مدیریت درمان نیز تأثیرگذار است. در زنان جوان مبتلا به MCN، به دلیل سن پایین و امید به زندگی طولانی، و همچنین پتانسیل بدخیمی این کیستها، جراحی اغلب گزینه اول است. در حالی که در مردان مسن با IPMN شاخه فرعی، ممکن است رویکرد “نظارت و انتظار” ترجیح داده شود، مگر اینکه علائم خطرناکی مشاهده گردد.
روشهای درمان کیستهای موسینوز
استراتژی درمان کیستهای موسینوز پانکراس بر اساس یک اصل ساده اما حیاتی استوار است: جلوگیری از تبدیل شدن کیست به سرطان، بدون انجام جراحیهای غیرضروری و پرخطر. درمان به دو دسته کلی تقسیم میشود: جراحی و نظارت (Surveillance). تصمیمگیری بین این دو به نوع کیست، اندازه آن، وجود علائم و ویژگیهای نگرانکننده (Worrisome features) بستگی دارد.
برای نئوپلاسمهای کیستیک موسینوز (MCN)، توصیه استاندارد معمولاً جراحی است. از آنجا که تمام MCNها پتانسیل بدخیمی دارند و در زنان جوان و سالم رخ میدهند، برداشتن کیست بهترین راه برای حذف ریسک سرطان در آینده است. نوع جراحی معمولاً “پانکراتکتومی دیستال” (برداشتن دم و تنه پانکراس) است که میتواند به روش لاپاراسکوپی (کمتهاجمی) انجام شود. پس از برداشتن کامل MCN، بیمار درمان شده و خطر عود بسیار پایین است.
در مورد IPMNها، تصمیمگیری پیچیدهتر است. اگر IPMN مجرای اصلی را درگیر کرده باشد (Main-duct IPMN)، خطر سرطان بسیار بالا (تا ۶۰ درصد) است و جراحی تقریباً همیشه توصیه میشود. اما اگر فقط شاخههای فرعی درگیر باشند (Branch-duct IPMN) و کیست کوچک (کمتر از ۳ سانتیمتر) و بدون علامت باشد، پزشکان معمولاً رویکرد نظارتی را انتخاب میکنند. در این حالت، بیمار باید به صورت منظم (مثلاً هر ۶ ماه یا یک سال) امآرآی یا سیتیاسکن انجام دهد تا هرگونه تغییر در اندازه یا ظاهر کیست رصد شود. جراحیهای پانکراس (مانند عمل ویپل) جراحیهای سنگینی هستند و تنها زمانی انجام میشوند که خطر سرطان از خطر جراحی بیشتر باشد.
پیشگیری از کیستهای موسینوز
از آنجا که علل اصلی ایجاد کیستهای موسینوز (مانند عوامل ژنتیکی و مادرزادی) خارج از کنترل ما هستند، هیچ روش قطعی برای پیشگیری صددرصدی از تشکیل اولیه این کیستها وجود ندارد. با این حال، میتوان با اتخاذ سبک زندگی سالم، خطر پیشرفت بیماری و تبدیل شدن کیستها به سرطان را کاهش داد. مهمترین اقدام، ترک سیگار است. مطالعات متعدد نشان دادهاند که سیگار کشیدن نه تنها خطر ابتلا به سرطان پانکراس را افزایش میدهد، بلکه سرعت رشد و تغییرات بدخیم در کیستهای موسینوز را نیز تسریع میکند.
کنترل وزن و پیشگیری از چاقی نیز نقش مهمی دارد. چاقی با التهاب مزمن در بدن همراه است که میتواند محیط را برای رشد سلولهای غیرطبیعی مساعد کند. رژیم غذایی سالم سرشار از میوه و سبزیجات و کمچرب، به سلامت کلی پانکراس کمک میکند.
برای افرادی که سابقه خانوادگی قوی سرطان پانکراس یا کیستهای متعدد دارند، مشاوره ژنتیک و غربالگری منظم توصیه میشود. تشخیص زودهنگام در مراحل پیشسرطانی، خود نوعی پیشگیری از سرطان مهاجم است. همچنین، کنترل قند خون و جلوگیری از دیابت نوع ۲ (یا مدیریت دقیق آن) میتواند به کاهش استرس اکسیداتیو بر بافت پانکراس کمک کند. پرهیز از مصرف الکل نیز ضروری است، زیرا الکل عامل اصلی پانکراتیت مزمن است که میتواند تشخیص و مدیریت کیستها را دشوارتر کند.
درمان دارویی و مدیریت علائم
در حال حاضر، هیچ دارویی وجود ندارد که بتواند کیست موسینوز پانکراس را کوچک کند یا از بین ببرد. درمان اصلی، فیزیکی (جراحی) یا نظارتی است. با این حال، درمان دارویی برای مدیریت علائم و عوارض بیماری کاربرد دارد. اگر بیمار درد داشته باشد، مسکنها تجویز میشوند. اگر کیست باعث نارسایی برونریز پانکراس شده باشد (یعنی پانکراس نتواند آنزیم کافی برای هضم غذا تولید کند)، پزشک کپسولهای حاوی آنزیمهای پانکراس (مانند کرئون) را تجویز میکند تا همراه غذا مصرف شود. این کار به بهبود هضم و جذب مواد مغذی کمک میکند.
در مواردی که بیمار تحت نظر است و جراحی نمیشود، مدیریت دیابت (که ممکن است همراه با بیماری باشد) با انسولین یا داروهای خوراکی انجام میشود. تحقیقاتی در مورد استفاده از تزریق اتانول (الکل) یا داروهای شیمیدرمانی (مانند پاکلیتاکسل) مستقیماً به داخل کیست از طریق آندوسکوپی (EUS-guided ablation) در حال انجام است. این روش سعی دارد دیواره کیست را تخریب کند تا مایع ترشح نشود. اگرچه نتایج امیدوارکنندهای داشته است، اما هنوز به عنوان درمان استاندارد برای همه بیماران توصیه نمیشود و بیشتر در مراحل تحقیقاتی یا برای بیماران خاص استفاده میشود.
درمان خانگی و سبک زندگی
درمان خانگی برای کیست پانکراس به معنای درمان خودسرانه نیست، بلکه شامل تغییرات سبک زندگی برای حمایت از عملکرد پانکراس و کاهش فشار بر این عضو است. مهمترین اقدام در خانه، پرهیز مطلق از الکل است. الکل سمی مستقیم برای پانکراس است و میتواند باعث التهاب و درد شود.
مدیریت رژیم غذایی (که در بخش بعد توضیح داده میشود) بخش اصلی مراقبت خانگی است. بیماران باید یاد بگیرند به بدن خود گوش دهند و از غذاهایی که باعث درد یا نفخ میشوند پرهیز کنند. استرس نیز میتواند علائم گوارشی را تشدید کند، بنابراین تکنیکهای مدیریت استرس مانند یوگا یا مدیتیشن میتواند مفید باشد.
ترک سیگار در خانه باید اولویت اول باشد. حمایت خانواده در این مسیر بسیار مهم است. اگر بیمار دچار کاهش وزن شده است، استفاده از مکملهای غذایی و وعدههای پرکالری و کمحجم تحت نظر متخصص تغذیه میتواند کمککننده باشد. بیمارانی که تحت نظارت هستند باید تقویم دقیقی برای مراجعه به پزشک و انجام اسکنها داشته باشند و هرگز نوبتهای پیگیری را فراموش نکنند، زیرا تغییرات کیست ممکن است بدون علامت باشد.
رژیم غذایی مناسب برای بیماران
تغذیه نقش مهمی در کنترل علائم و حفظ کیفیت زندگی بیماران مبتلا به کیست پانکراس دارد. اصول کلی رژیم غذایی، کاهش بار کاری پانکراس است. پانکراس برای هضم چربیها بسیار فعالیت میکند، بنابراین یک رژیم غذایی کمچرب معمولاً توصیه میشود. بیماران باید از غذاهای سرخکردنی، فستفودها، سسهای چرب و گوشتهای پرچرب پرهیز کنند.
مصرف وعدههای غذایی کوچک و متعدد (مثلاً ۵ تا ۶ وعده در روز به جای ۳ وعده سنگین) فشار کمتری به پانکراس وارد میکند و هضم را آسانتر میسازد. غذاهای آبپز، بخارپز و کبابی گزینههای بهتری هستند. مصرف فیبر کافی (میوهها و سبزیجات) مهم است، اما اگر بیمار دچار نفخ میشود، باید مصرف سبزیجات نفاخ (مانند کلم و حبوبات) را محدود کند.
هیدراتاسیون و نوشیدن آب کافی در طول روز ضروری است. برای بیمارانی که آنزیم پانکراس مصرف میکنند، رژیم غذایی باید با زمان مصرف دارو هماهنگ باشد. همچنین پرهیز از قندهای ساده و شکر تصفیه شده به کنترل قند خون کمک میکند، چرا که بسیاری از این بیماران در معرض خطر دیابت هستند. ویتامینهای محلول در چربی (A, D, E, K) ممکن است در این بیماران جذب نشوند، بنابراین آزمایش سطح ویتامینها و مصرف مکمل در صورت نیاز ضروری است.
عوارض و خطرات کیستهای موسینوز
بزرگترین و جدیترین خطر کیستهای موسینوز، تبدیل شدن آنها به سرطان تهاجم پانکراس است. این خطر در کیستهای IPMN که مجرای اصلی را درگیر کردهاند و در MCNهای بزرگ بسیار بیشتر است. سرطان پانکراس یکی از تهاجمیترین سرطانهاست، بنابراین هدف اصلی درمان، پیشگیری از این اتفاق است.
علاوه بر سرطان، خود کیست میتواند عوارض مکانیکی ایجاد کند. رشد کیست میتواند باعث انسداد مجرای پانکراس و بروز پانکراتیت حاد یا مزمن شود. پانکراتیت مکرر باعث تخریب بافت پانکراس، درد مزمن و نارسایی این عضو (دیابت و سوءجذب) میگردد. اگر کیست خیلی بزرگ شود، میتواند به معده یا روده فشار آورده و باعث انسداد خروجی معده یا درد شدید شود.
کیستها ممکن است پاره شوند (هرچند نادر است) و باعث عفونت حفره شکم (پریتونیت) یا خونریزی داخلی شوند. زردی انسدادی ناشی از فشار بر مجرای صفراوی نیز یکی دیگر از عوارض است که نیاز به مداخله فوری دارد (مانند استنتگذاری). جراحی پانکراس نیز خود دارای خطراتی مانند نشت شیره پانکراس (فیستول) و دیابت پس از عمل است که باید در تصمیمگیری لحاظ شود.
کیستهای موسینوز در کودکان و دوران بارداری
کیستهای موسینوز پانکراس در کودکان بسیار نادر هستند. تودههای پانکراس در کودکان معمولاً ماهیت دیگری دارند (مانند تومورهای توپر سودوپاپیلاری یا پانکراتوبلاستوما). اگر کیست موسینوز در کودکی تشخیص داده شود، معمولاً MCN است و در دختران نوجوان دیده میشود. رویکرد درمانی در کودکان مشابه بزرگسالان است و معمولاً جراحی توصیه میشود تا از عوارض طولانیمدت جلوگیری شود.
در دوران بارداری، تشخیص MCN ممکن است اتفاق بیفتد، زیرا این بیماری در سنین باروری زنان شایع است. بارداری خود باعث رشد کیست نمیشود، اما بزرگ شدن رحم ممکن است باعث شود کیست بزرگ، علائم فشاری بیشتری ایجاد کند. تشخیص در بارداری با امآرآی (که اشعه ندارد) امن است. اگر کیست علائم حاد یا بدخیمی نداشته باشد، جراحی معمولاً به بعد از زایمان موکول میشود. اما اگر شک قوی به سرطان وجود داشته باشد یا کیست پاره شود، جراحی در سه ماهه دوم بارداری ممکن است در نظر گرفته شود. مدیریت این شرایط نیازمند همکاری نزدیک بین جراح، متخصص زنان و متخصص گوارش است.
طول درمان و پیگیری
طول درمان کیستهای موسینوز متغیر است. اگر بیمار کاندید جراحی باشد، طول درمان شامل زمان جراحی و دوره نقاهت است. بهبودی پس از جراحی پانکراس ممکن است چندین هفته تا چند ماه طول بکشد. پس از برداشتن کامل کیست (مخصوصاً MCN)، بیمار معمولاً درمان شده تلقی میشود و نیاز به پیگیری طولانیمدت ندارد، مگر اینکه کیست بدخیم بوده باشد.
اما برای بیمارانی که تحت استراتژی “نظارت” (Surveillance) هستند، طول درمان در واقع مادامالعمر است. این بیماران باید طبق پروتکلهای مشخص (مثلاً هر سال) تصویربرداری انجام دهند. اگر کیست در طول زمان تغییر نکند، فواصل تصویربرداری ممکن است طولانیتر شود، اما نظارت هرگز به طور کامل قطع نمیشود. این پیگیری مداوم ممکن است برای بیمار استرسزا باشد، اما برای تشخیص به موقع تغییرات بدخیم ضروری است. بنابراین، صبر و پایبندی به برنامه درمانی، بخش مهمی از مدیریت این بیماری است.
نقش مارکرهای تومور در مایع کیست
یکی از ابزارهای کلیدی در تصمیمگیری، آنالیز مایع کیست است. سطح CEA (کارسینوامبریونیک آنتیژن) مهمترین شاخص است. اگر سطح CEA در مایع کیست بالا باشد (معمولاً بالای 192 ng/mL)، با احتمال زیاد کیست از نوع موسینوز است. سطح آمیلاز نیز کمککننده است؛ آمیلاز بالا نشان میدهد که کیست با مجاری پانکراس ارتباط دارد (نشانه IPMN یا کیست کاذب). آمیلاز پایین معمولاً در MCN یا کیستهای سروزی دیده میشود.
پروتکلهای پیگیری و نظارت
پروتکلهای بینالمللی (مانند راهنمای فوکوئوکا) تعیین میکنند که بیمار هر چند وقت یکبار باید اسکن شود. اگر کیست کوچک (کمتر از ۱ سانتیمتر) باشد، سیتیاسکن یا امآرآی هر ۲ تا ۳ سال کافی است. برای کیستهای بزرگتر یا دارای تغییرات جزئی، فاصلهها به ۶ ماه یا یک سال کاهش مییابد. هدف این است که تعادلی بین “تشخیص زودهنگام سرطان” و “تحمیل نکردن اضطراب و هزینه اضافی” به بیمار برقرار شود. قطع ناگهانی پیگیری میتواند خطرناک باشد.
جمعبندی
کیستهای موسینوز پانکراس، ضایعاتی پر از مایع مخاطی هستند که پتانسیل تبدیل شدن به سرطان را دارند. شناخت تفاوت بیماری در مردان و زنان (MCN در زنان، IPMN در هر دو جنس) و نحوه تشخیص دقیق با EUS و MRI، سنگ بنای مدیریت بیماری است. نشانههای بیماری اغلب خاموش است اما میتواند شامل درد شکم و پانکراتیت باشد.
روشهای درمان بین جراحی (برای موارد پرخطر) و نظارت مداوم (برای کیستهای کوچک و کمخطر) متغیر است. علت ابتلا ترکیبی از عوامل ژنتیکی و مادرزادی است و پیشگیری مستقیم دشوار است، اما ترک سیگار موثر است. با رعایت رژیم غذایی مناسب و پیگیری منظم، میتوان از عوارض و خطرات جدی مانند سرطان پیشگیری کرد. این بیماری نیازمند توجه تخصصی است و نباید نادیده گرفته شود.

