بیماری کرون (Crohn’s Disease)
- بیماری کرون: راهنمای جامع التهاب مزمن دستگاه گوارش
- نشانه های بیماری کرون
- علت ابتلا به بیماری کرون
- نحوه تشخیص بیماری کرون
- روش های درمان بیماری کرون
- درمان دارویی بیماری کرون
- رژیم غذایی مناسب برای بیماری کرون
- پیشگیری از بیماری کرون
- درمان خانگی بیماری کرون (اقدامات حمایتی)
- عوارض و خطرات بیماری کرون
- بیماری کرون در کودکان و در دوران بارداری
- تفاوت بیماری کرون در مردان و زنان
- طول درمان بیماری کرون چقدر است
- اسم های دیگر بیماری کرون
- تفاوت بیماری کرون و کولیت اولسراتیو (موضوع مرتبط اضافه شده)
بیماری کرون: راهنمای جامع التهاب مزمن دستگاه گوارش
بیماری کرون (Crohn’s Disease) یک بیماری التهابی مزمن و طولانیمدت دستگاه گوارش است که میتواند هر بخشی از این سیستم، از دهان تا مقعد را درگیر کند. برخلاف بسیاری از بیماریهای روده که تنها لایه سطحی را درگیر میکنند، کرون تمایل دارد که تمام ضخامت دیواره روده را ملتهب کند (التهاب ترانسمورال). این ویژگی باعث میشود که بیماری کرون پتانسیل ایجاد عوارض پیچیدهای مانند فیستول یا تنگی روده را داشته باشد. اگرچه این بیماری بیشتر قسمت انتهایی روده باریک (ایلئوم) و ابتدای روده بزرگ (کولون) را هدف قرار میدهد، اما ماهیت آن تکهتکه است؛ به این معنی که ممکن است بخشهایی از روده سالم باشند و در بین آنها بخشهای ملتهب و بیمار قرار داشته باشند.
این بیماری در دسته “بیماریهای التهابی روده” یا IBD قرار میگیرد و نباید آن را با سندروم روده تحریکپذیر (IBS) اشتباه گرفت. در کرون، سیستم ایمنی بدن به اشتباه به بافتهای سالم دستگاه گوارش حمله میکند و باعث ایجاد زخمهای عمیق، تورم و درد میشود. این بیماری معمولاً در سنین جوانی (۱۵ تا ۳۵ سالگی) تشخیص داده میشود، اما میتواند در هر سنی رخ دهد. زندگی با کرون چالشبرانگیز است و دورههایی از شعلهوری شدید (Flare-up) و دورههایی از خاموشی (Remission) دارد. درک دقیق مکانیسم، علائم و روشهای مدیریت این بیماری برای بیمار و اطرافیانش حیاتی است، زیرا با مدیریت صحیح میتوان کیفیت زندگی را به سطح نرمال نزدیک کرد.
نشانه های بیماری کرون
علائم بیماری کرون بسیار متنوع است و بستگی زیادی به این دارد که کدام قسمت از دستگاه گوارش درگیر شده باشد و شدت التهاب چقدر باشد. علائم معمولاً به تدریج ظاهر میشوند، اما گاهی میتوانند ناگهانی و شدید باشند. یکی از شایعترین و آزاردهندهترین علائم، اسهال مزمن است. التهاب در روده باعث میشود که سلولها نتوانند آب و املاح را به درستی جذب کنند و همچنین روده ترشحات مایع زیادی تولید میکند. در موارد شدید، فرد ممکن است روزانه ۱۰ تا ۲۰ بار نیاز به اجابت مزاج داشته باشد که این مسئله زندگی اجتماعی و شغلی او را مختل میکند. برخلاف کولیت اولسراتیو که خونریزی در آن بسیار شایع است، در کرون وجود خون در مدفوع کمتر دیده میشود، مگر اینکه روده بزرگ (کولون) درگیر باشد.
درد شکم و گرفتگی (کرامپ) علامت کلیدی دیگر است. این درد اغلب در ناحیه پایین و سمت راست شکم (محل قرارگیری ایلئوم) احساس میشود. درد ممکن است بعد از غذا خوردن تشدید شود که باعث میشود بیمار از غذا خوردن پرهیز کند و در نتیجه دچار کاهش وزن ناخواسته و سوءتغذیه شود. زخمهای دهانی شبیه به آفت، خستگی مفرط که حتی با استراحت برطرف نمیشود و تب خفیف از دیگر علائم سیستمیک هستند. در کودکان، ممکن است تنها علامت بیماری، تاخیر در رشد و کوتاهی قد باشد، بدون اینکه علائم گوارشی واضحی وجود داشته باشد.
نکته مهم در مورد کرون این است که علائم آن محدود به دستگاه گوارش نیست. بسیاری از بیماران علائم “خارج رودهای” را تجربه میکنند. التهاب مفاصل (آرتریت)، التهاب چشم (یوئیت یا قرمزی و درد چشم)، مشکلات پوستی (مانند برآمدگیهای قرمز و دردناک روی ساق پا به نام اریتم نودوزوم) و التهاب کبد یا مجاری صفراوی از جمله این موارد هستند. همچنین در اطراف مقعد ممکن است تودههای گوشتی (Skin tags)، آبسه یا فیستول (سوراخهای غیرطبیعی) ایجاد شود که گاهی قبل از شروع علائم رودهای ظاهر میشوند و اولین سرنخ تشخیص هستند.
علت ابتلا به بیماری کرون
با وجود دههها تحقیق، علت دقیق و قطعی بیماری کرون هنوز ناشناخته باقی مانده است. پزشکان معتقدند که هیچ عامل واحدی باعث بروز این بیماری نمیشود، بلکه ترکیبی پیچیده از عوامل ژنتیکی، سیستم ایمنی و محیطی دست به دست هم میدهند تا بیماری را شعلهور کنند. یکی از قویترین تئوریها، اختلال در سیستم ایمنی بدن است. به نظر میرسد که سیستم ایمنی در پاسخ به یک عامل خارجی (مانند ویروس یا باکتری) یا حتی باکتریهای طبیعی روده، بیش از حد فعال میشود و پس از از بین رفتن عامل محرک، خاموش نمیشود و به حمله به سلولهای روده ادامه میدهد.
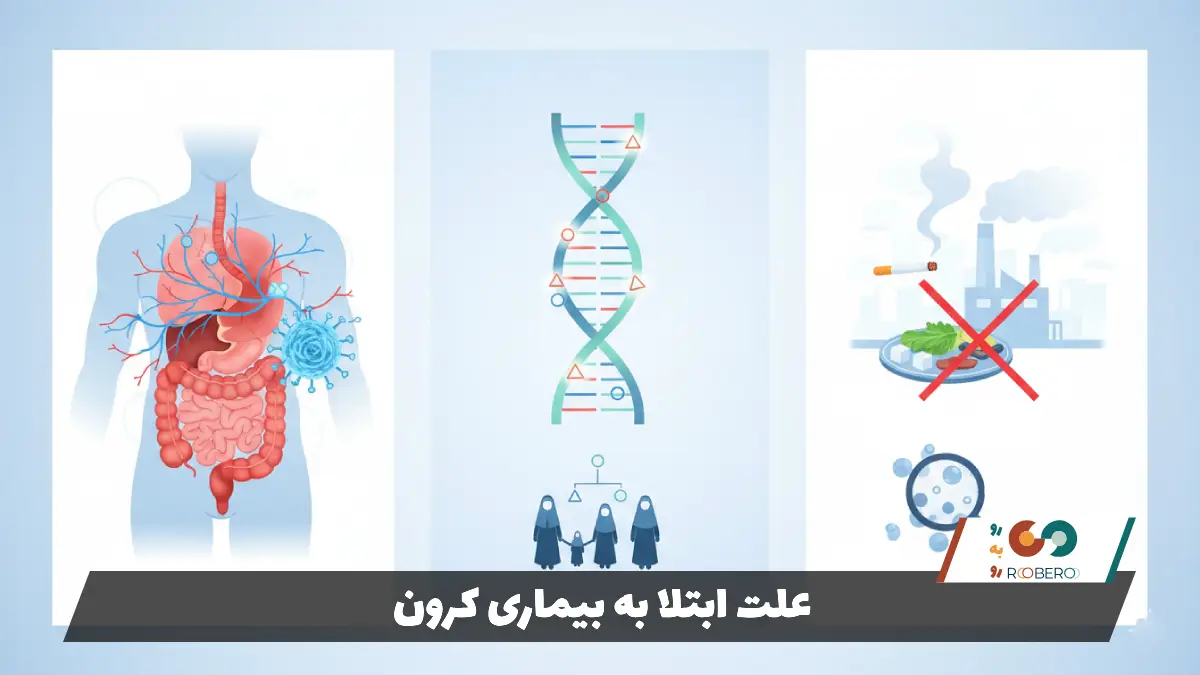
ژنتیک نقش غیرقابل انکاری در این بیماری دارد. افرادی که والدین یا خواهر و برادر آنها مبتلا به بیماریهای التهابی روده هستند، شانس بسیار بالاتری برای ابتلا دارند. دانشمندان بیش از ۲۰۰ جهش ژنتیکی را شناسایی کردهاند که با افزایش خطر کرون مرتبط هستند (مانند جهش در ژن NOD2). این ژنها معمولاً در نحوه تشخیص و پاسخ بدن به باکتریها نقش دارند. با این حال، داشتن ژن به تنهایی به معنای ابتلای قطعی نیست و اکثر کسانی که این ژنها را دارند، هرگز بیمار نمیشوند، که این موضوع اهمیت عوامل محیطی را برجسته میکند.
عوامل محیطی به عنوان ماشه یا محرک عمل میکنند. زندگی در کشورهای صنعتی و توسعهیافته، رژیمهای غذایی غربی (پرچرب و پرشکر)، مصرف زیاد غذاهای فرآوری شده و کمبود ویتامین D از عوامل خطر محسوب میشوند. یکی از مهمترین فاکتورهای محیطی، سیگار کشیدن است. سیگار نه تنها خطر ابتلا به کرون را دو برابر میکند، بلکه باعث میشود بیماری شدیدتر شود، تعداد دفعات عود بیشتر شود و نیاز به جراحی افزایش یابد. فرضیه “بهداشت” نیز مطرح است؛ بر این اساس، محیطهای بسیار تمیز و عدم مواجهه با میکروبها در کودکی ممکن است باعث شود سیستم ایمنی به درستی تکامل نیابد و در بزرگسالی واکنشهای غیرطبیعی نشان دهد.
نحوه تشخیص بیماری کرون
تشخیص بیماری کرون فرآیندی پیچیده است و هیچ تک آزمایشی وجود ندارد که بتواند به تنهایی بیماری را تایید کند. پزشک معمولاً با حذف سایر علل احتمالی و کنار هم قرار دادن قطعات پازل تشخیص را قطعی میکند. ابتدا پزشک سوالات دقیقی در مورد تاریخچه پزشکی، علائم و سابقه خانوادگی میپرسد. معاینه فیزیکی شامل بررسی شکم برای توده یا درد و معاینه ناحیه مقعد برای فیستول یا آبسه است.
مهمترین ابزار تشخیص، کولونوسکوپی است. در این روش، پزشک با یک لوله دوربیندار داخل روده بزرگ و قسمت انتهایی روده باریک را مشاهده میکند. ظاهر روده در بیماری کرون ویژگیهای خاصی دارد، مانند زخمهای عمیق و طولی، نمای “سنگفرشی” (Cobblestone) که در آن بخشهای سالم و بیمار در کنار هم قرار دارند و التهابهای تکهتکه. در حین کولونوسکوپی، پزشک حتماً نمونهبرداری (بیوپسی) انجام میدهد. بررسی بافت زیر میکروسکوپ میتواند وجود “گرانولوم” (تجمعی از سلولهای ایمنی) را نشان دهد که نشانه اختصاصی کرون است و آن را از سایر بیماریها متمایز میکند.
روش های درمان بیماری کرون
درمان بیماری کرون با هدف “بهبودی کامل” نیست، زیرا متاسفانه هنوز درمان قطعی برای ریشهکنی آن وجود ندارد. هدف اصلی درمان، رسیدن به دوره خاموشی (Remission) و حفظ آن برای طولانیترین زمان ممکن است. استراتژی درمان بر اساس شدت بیماری، محل درگیری و پاسخ بیمار به داروهای قبلی تعیین میشود. رویکرد درمانی معمولاً شامل ترکیبی از داروها، تغذیه درمانی و در موارد لزوم جراحی است. پزشکان سعی میکنند التهاب را سرکوب کنند تا بافت روده فرصت ترمیم پیدا کند و از عوارض درازمدت جلوگیری شود.

یکی از رویکردهای درمانی، روش “Step-up” (پلکانی) است که در آن درمان با داروهای ملایمتر شروع میشود و در صورت عدم پاسخ، به سراغ داروهای قویتر میروند. رویکرد جدیدتر و موثرتر برای موارد متوسط تا شدید، روش “Top-down” است که در آن از همان ابتدا داروهای بیولوژیک قوی تجویز میشوند تا جلوی آسیب دائمی به روده گرفته شود. علاوه بر داروها، استراحت دادن به روده (Bowel rest) گاهی لازم است. در این روش، بیمار برای مدتی از خوردن غذای جامد منع میشود و مواد مغذی را از طریق سرم یا لوله تغذیه دریافت میکند تا التهاب فروکش کند.
جراحی بخش مهمی از درمان کرون است، اما برخلاف کولیت اولسراتیو، جراحی در کرون بیماری را درمان نمیکند. حدود نیمی از بیماران کرون در طول زندگی خود به حداقل یک عمل جراحی نیاز پیدا میکنند. جراحی معمولاً برای درمان عوارض مانند تنگی روده، فیستولهای مقاوم، آبسهها یا خونریزی شدید انجام میشود. در جراحی، بخش آسیبدیده روده برداشته میشود و قسمتهای سالم به هم متصل میشوند. با این حال، بیماری تمایل دارد که در محل اتصال جدید (آناستوموز) دوباره عود کند، بنابراین ادامه درمان دارویی بعد از جراحی ضروری است.
درمان دارویی بیماری کرون
دارودرمانی ستون فقرات مدیریت بیماری کرون است و شامل چندین دسته دارویی میشود. دسته اول، داروهای ضدالتهابی آمینوسالیسیلات (مانند مسالامین و سولفاسالازین) هستند که معمولاً برای موارد خفیف کاربرد دارند، هرچند اثربخشی آنها در کرون روده باریک محدود است. دسته دوم، کورتیکواستروئیدها (مانند پردنیزولون و بودزوناید) هستند. این داروها “آتشنشانهای” بیماری هستند و برای کنترل سریع شعلهوریهای حاد استفاده میشوند. کورتونها عوارض جانبی زیادی دارند (پوکی استخوان، افزایش وزن، دیابت) و نباید برای طولانیمدت به عنوان درمان نگهدارنده استفاده شوند.
دسته سوم، تعدیلکنندههای سیستم ایمنی (ایمونومودولاتورها) مانند آزاتیوپرین، ۶-مرکاپتوپورین و متوترکسات هستند. این داروها فعالیت سیستم ایمنی را کاهش میدهند اما اثر آنها دیر ظاهر میشود (چندین ماه طول میکشد). این داروها معمولاً برای حفظ دوره خاموشی و کاهش نیاز به کورتون تجویز میشوند.
پیشرفتهترین و موثرترین داروها، عوامل بیولوژیک هستند. این داروها آنتیبادیهای مهندسیشدهای هستند که بخشهای خاصی از سیستم ایمنی (مانند فاکتور نکروز تومور یا TNF) را هدف قرار میدهند. اینفلیکسیماب (رمیکید) و آدالیموماب (هیومیرا) از معروفترین این داروها هستند. نسلهای جدیدتر بیولوژیکها مانند اوستکینوماب (استلارا) و ودولیزوماب مسیرهای التهابی دیگری را مسدود میکنند. این داروها معمولاً به صورت تزریقی یا سرم تجویز میشوند و توانایی بالایی در ترمیم مخاط روده و پیشگیری از جراحی دارند. آنتیبیوتیکهایی مانند سیپروفلوکساسین و مترونیدازول نیز گاهی برای درمان عفونتهای ناشی از فیستول یا آبسه و همچنین کاهش باکتریهای مضر روده استفاده میشوند.
رژیم غذایی مناسب برای بیماری کرون
هیچ رژیم غذایی واحدی وجود ندارد که برای همه بیماران کرون مناسب باشد یا بتواند بیماری را درمان کند، اما تغذیه نقش حیاتی در کنترل علائم دارد. رژیم غذایی باید در دو فاز مختلف تنظیم شود: فاز شعلهوری (عود بیماری) و فاز خاموشی. در زمان عود بیماری، هدف اصلی کاهش فشار بر روی روده و جلوگیری از انسداد است. در این شرایط، رژیم “کمفیبر” یا “کمباقیمانده” (Low Residue Diet) توصیه میشود. بیماران باید از خوردن سبزیجات خام، میوههای با پوست، دانهها، آجیل و غلات کامل پرهیز کنند، زیرا فیبرهای نامحلول میتوانند روده ملتهب و تنگ شده را تحریک کرده و درد را افزایش دهند. مصرف نان سفید، برنج سفید، مرغ پخته و ماهی در این دوره بهتر تحمل میشود.
برخی بیماران مبتلا به کرون دچار عدم تحمل لاکتوز میشوند، زیرا التهاب روده باریک آنزیم لاکتاز را از بین میبرد. در این صورت، حذف شیر و لبنیات معمولی و جایگزینی آنها با محصولات بدون لاکتوز ضروری است. همچنین غذاهای چرب و سرخکردنی اغلب باعث تشدید اسهال میشوند و باید محدود گردند. وعدههای غذایی باید کوچک و متعدد (۵ تا ۶ وعده در روز) باشند تا بار هضمی روده کاهش یابد.
در دوران خاموشی بیماری، توصیه میشود که بیمار به تدریج تنوع غذایی خود را افزایش دهد تا دچار کمبود مواد مغذی نشود. در این دوره، مصرف فیبرهای محلول (مانند جو دوسر و سیب بدون پوست) میتواند مفید باشد. هیدراتاسیون یا نوشیدن آب کافی بسیار مهم است، به ویژه اگر بیمار اسهال داشته باشد. بیماران کرون اغلب دچار کمبود ویتامین B12، آهن، کلسیم و ویتامین D هستند؛ بنابراین مصرف مکملهای ویتامینی تحت نظر پزشک و متخصص تغذیه بخشی جداییناپذیر از رژیم درمانی است. یادداشتبرداری از غذاهای مصرفی و علائم ایجاد شده (Food Diary) بهترین راه برای شناسایی غذاهای محرک اختصاصی هر فرد است.
پیشگیری از بیماری کرون
در حال حاضر، هیچ راه شناختهشده و قطعی برای پیشگیری اولیه از ابتلا به بیماری کرون وجود ندارد، زیرا علت دقیق و ژنتیکی آن غیرقابل تغییر است. ما نمیتوانیم ژنهای خود را عوض کنیم. با این حال، میتوان با مدیریت عوامل محیطی، خطر شعلهور شدن بیماری یا شدت آن را کاهش داد. مهمترین و تنها اقدام پیشگیرانه ثابت شده، پرهیز از سیگار است. افرادی که سیگار میکشند، ریسک ابتلای بسیار بالاتری دارند و اگر مبتلا شوند، بیماری در آنها بسیار تهاجمیتر عمل میکند. ترک سیگار میتواند به اندازه مصرف داروهای سرکوبگر ایمنی در حفظ دوره خاموشی موثر باشد.
رعایت سبک زندگی سالم نیز ممکن است نقش محافظتی داشته باشد. برخی مطالعات نشان دادهاند که رژیمهای غذایی سرشار از میوه و سبزیجات (فیبر) و چربیهای سالم (مانند امگا-۳) و کممصرف کردن چربیهای حیوانی و شکر، ممکن است خطر ابتلا را کاهش دهند. همچنین مصرف بیرویه آنتیبیوتیکها در دوران کودکی ممکن است با برهم زدن تعادل میکروبی روده، ریسک IBD را افزایش دهد، بنابراین مصرف آنتیبیوتیک باید فقط در موارد ضروری باشد.
مدیریت استرس نیز نوعی پیشگیری ثانویه محسوب میشود. اگرچه استرس عامل ایجاد کرون نیست، اما به شدت با عود و شعلهور شدن علائم مرتبط است. یادگیری تکنیکهای مدیریت استرس میتواند به طولانیتر شدن دورههای خاموشی کمک کند. استفاده محتاطانه از داروهای مسکن ضدالتهابی غیراستروئیدی (NSAIDs) مانند ایبوپروفن و ناپروکسن نیز توصیه میشود، زیرا این داروها میتوانند باعث تحریک روده و عود بیماری شوند؛ بیماران کرون بهتر است از استامینوفن برای تسکین درد استفاده کنند.
درمان خانگی بیماری کرون (اقدامات حمایتی)
درمانهای خانگی برای بیماری کرون به معنای جایگزینی داروهای پزشکی نیستند، بلکه روشهایی مکمل برای تسکین علائم و بهبود کیفیت زندگی میباشند. یکی از موثرترین اقدامات خانگی، مدیریت استرس است. روده و مغز ارتباط تنگاتنگی با هم دارند. یوگا، مدیتیشن، تنفس عمیق و تمرینات ذهنآگاهی میتوانند سطح استرس را کاهش داده و حرکات روده را آرام کنند. ورزش ملایم و منظم نیز علاوه بر کاهش استرس، به بهبود عملکرد گوارش و تقویت استخوانها (که در اثر مصرف کورتون ضعیف میشوند) کمک میکند.
استفاده از دمنوشهای گیاهی با خاصیت ضدالتهابی و آرامبخش میتواند مفید باشد. چای بابونه، نعناع (با احتیاط در صورت داشتن رفلاکس) و زنجبیل میتوانند به کاهش تهوع و دردهای شکمی کمک کنند. زردچوبه (کورکومین) نیز خاصیت ضدالتهابی قوی دارد و برخی مطالعات نشان دادهاند که میتواند در کنار داروها به کنترل التهاب کمک کند. پروبیوتیکها (باکتریهای مفید) که در ماست یا مکملها یافت میشوند، ممکن است به بازیابی تعادل فلور روده کمک کنند، اما تاثیر آنها در کرون هنوز به اندازه برخی دیگر از بیماریهای گوارشی قطعی نیست و باید با مشورت پزشک مصرف شوند.
گرم کردن موضعی شکم با کیسه آب گرم میتواند به شل شدن عضلات روده و کاهش دردهای کرامپی کمک کند. در زمان اسهال شدید، مصرف مایعات الکترولیتدار خانگی یا او.آر.اس (ORS) برای جلوگیری از کمآبی ضروری است. همچنین، استفاده از پمادهای محافظتکننده یا نشستن در لگن آب گرم (Sitz bath) میتواند به تسکین درد و سوزش ناشی از هموروئید یا شقاق مقعدی که در بیماران کرون شایع است، کمک کند.
عوارض و خطرات بیماری کرون
بیماری کرون یک بیماری پیشرونده است و اگر به درستی کنترل نشود، میتواند منجر به عوارض جدی و گاهی تهدیدکننده حیات شود. یکی از شایعترین عوارض، انسداد روده است. التهاب مزمن باعث ضخیم شدن دیواره روده و ایجاد بافت اسکار (فیبروز) میشود که مجرای روده را تنگ میکند (Stricture). این تنگی میتواند مانع عبور غذا و مدفوع شود و باعث درد شدید، استفراغ و اتساع شکم گردد که گاهی نیاز به جراحی اورژانسی دارد.
عارضه اختصاصی و مهم دیگر، فیستول است. زخمهای کرون میتوانند آنقدر عمیق شوند که دیواره روده را سوراخ کرده و به اندامهای مجاور (مانند مثانه، پوست، واژن یا بخش دیگری از روده) راه باز کنند. فیستولهای اطراف مقعد بسیار شایع و آزاردهنده هستند و ممکن است باعث خروج چرک و مدفوع از پوست اطراف مقعد شوند. آبسههای شکمی (تجمع چرک) نیز در اثر نفوذ عفونت به حفره شکم ایجاد میشوند. سوءتغذیه شدید، کمخونی و پوکی استخوان از دیگر عوارض سیستمیک هستند.
خطر سرطان روده بزرگ در بیماران مبتلا به کرون (بهویژه اگر کولون درگیر باشد) بیشتر از افراد عادی است. التهاب مداوم سلولها را مستعد تغییرات سرطانی میکند. به همین دلیل، این بیماران نیاز به کولونوسکوپیهای غربالگری دقیقتر و زودتر از موعد دارند. همچنین عوارض ناشی از داروها، مانند خطر عفونت در اثر مصرف سرکوبگرهای ایمنی، نیز بخشی از خطرات مدیریت این بیماری است. مگاکولون سمی (اتساع شدید و خطرناک روده) اگرچه در کولیت اولسراتیو شایعتر است، اما در کرون کولون نیز ممکن است رخ دهد.
بیماری کرون در کودکان و در دوران بارداری
بیماری کرون در کودکان چالشهای منحصربهفردی دارد. مهمترین نگرانی در کودکان، اختلال در رشد است. التهاب مزمن و عدم جذب مواد مغذی میتواند باعث شود کودک وزن نگیرد و قد نکشد. گاهی کوتاهی قد و تاخیر در بلوغ جنسی تنها علامت بیماری قبل از شروع علائم گوارشی است. درمان در کودکان باید تهاجمی و دقیق باشد تا پنجره طلایی رشد از دست نرود. استفاده از رژیمهای غذایی مایع اختصاصی (Enteral Nutrition) در کودکان بسیار موثر است و گاهی به جای کورتون برای القای بهبودی استفاده میشود تا عوارض کورتون بر رشد استخوانها حذف شود. حمایت روانی از کودکانی که با بیماری مزمن، ظاهر متفاوت (ناشی از داروها) و نیاز مکرر به دستشویی روبرو هستند، در مدرسه و اجتماع بسیار حیاتی است.
در دوران بارداری، بسیاری از زنان نگران تاثیر بیماری و داروها بر جنین هستند. خبر خوب این است که اکثر زنان مبتلا به کرون میتوانند بارداری سالم و نوزاد سالمی داشته باشند، به شرطی که بیماری در زمان لقاح در مرحله خاموشی باشد. اگر بیماری در زمان باردار شدن فعال باشد، خطر سقط جنین، زایمان زودرس و وزن کم نوزاد افزایش مییابد. بنابراین توصیه میشود که بارداری در دوره بهبودی برنامهریزی شود.
اکثر داروهای کرون (مانند آمینوسالیسیلاتها و بیولوژیکها) در دوران بارداری ایمن هستند و قطع خودسرانه آنها خطرناکتر از ادامه مصرف است، زیرا شعلهور شدن بیماری بیشترین آسیب را به جنین میزند. با این حال، برخی داروها مانند متوترکسات باعث نقص عضو جنین میشوند و باید ماهها قبل از بارداری قطع شوند. زایمان طبیعی معمولاً امکانپذیر است، مگر اینکه بیمار دچار فیستول یا آبسه فعال در ناحیه مقعد باشد که در این صورت سزارین توصیه میشود تا از آسیب به عضلات کف لگن و پارگی فیستول جلوگیری شود.
تفاوت بیماری کرون در مردان و زنان
بیماری کرون تقریباً به نسبت مساوی مردان و زنان را درگیر میکند، اما تفاوتهای ظریفی در تظاهرات و تاثیرات آن وجود دارد. در زنان، علائم بیماری ممکن است در طول چرخه قاعدگی تغییر کند. بسیاری از زنان گزارش میدهند که علائم گوارشی (اسهال و درد) در زمان پریود تشدید میشود. همچنین، بیماری کرون میتواند بر باروری زنان تاثیر بگذارد، به خصوص اگر بیماری فعال باشد یا جراحیهای لگنی انجام شده باشد که باعث چسبندگی لولههای رحمی شود. مسائل مربوط به تصویر بدنی، صمیمیت جنسی و نگرانی از انتقال بیماری به فرزندان در زنان بارزتر است.
در مردان، بیماری کرون و برخی داروهای مورد استفاده برای درمان آن (مانند سولفاسالازین) میتوانند بر کیفیت اسپرم و باروری تاثیر بگذارند، هرچند این اثرات معمولاً موقتی و برگشتپذیر هستند. مردان مبتلا به کرون ممکن است بیشتر در معرض خطر فیستولهای پیچیده باشند. همچنین، مطالعات نشان داده که مردان جوان مبتلا به کرون ممکن است تاخیر بیشتری در مراجعه به پزشک و تشخیص داشته باشند، زیرا تمایل کمتری به صحبت در مورد علائم گوارشی دارند. خطر پوکی استخوان که معمولاً بیماری زنان تلقی میشود، در مردان مبتلا به کرون نیز به دلیل التهاب و مصرف کورتون بسیار جدی است و نباید نادیده گرفته شود.
طول درمان بیماری کرون چقدر است
بیماری کرون یک بیماری مادامالعمر و مزمن است. این جمله کلیدیترین بخش درک طول درمان است. در حال حاضر، هیچ درمانی وجود ندارد که بیماری را برای همیشه از بین ببرد و بیمار بتواند داروها را کاملاً کنار بگذارد. بنابراین، “طول درمان” برابر با “طول عمر” بیمار است. حتی زمانی که بیمار هیچ علامتی ندارد و کاملاً احساس سلامتی میکند (دوره خاموشی)، التهاب میکروسکوپی ممکن است وجود داشته باشد و قطع خودسرانه داروها ریسک بسیار بالایی برای بازگشت شدید بیماری دارد.
درمانهای نگهدارنده (Maintenance therapy) ممکن است برای سالها یا دههها ادامه یابند. البته نوع و دوز داروها در طول زمان تغییر میکند. پزشک ممکن است در دورههایی دوز دارو را کم کند یا نوع آن را تغییر دهد، اما نظارت پزشکی هرگز قطع نمیشود. هدف این است که بیمار بیشترین زمان ممکن را در خاموشی سپری کند. برخی بیماران ممکن است دورههای طولانی (۱۰ یا ۲۰ سال) بدون علامت باشند، اما همچنان باید چکاپهای سالانه و کولونوسکوپیهای نظارتی را انجام دهند. جراحی نیز پایان بیماری نیست و بیماری اغلب در محلهای جدید عود میکند. پذیرش ماهیت مزمن بیماری، اولین قدم برای مدیریت موفق و طولانیمدت آن است.
اسم های دیگر بیماری کرون
بیماری کرون در متون پزشکی و علمی با نامهای دیگری نیز شناخته میشود که اغلب به محل درگیری یا ماهیت پاتولوژیک آن اشاره دارند. نام اصلی آن Crohn’s Disease است که به افتخار دکتر “وریل کرون” که اولین بار آن را در سال ۱۹۳۲ توصیف کرد، نامگذاری شده است. سایر نامها عبارتند از:
-
آنتریت منطقهای (Regional Enteritis): این نام قدیمیتر است و به التهاب بخشهای خاصی از روده باریک اشاره دارد.
-
ایلئیت گرانولوماتوز (Granulomatous Ileitis): اشاره به درگیری ایلئوم (انتهای روده باریک) و وجود گرانولوم در بافتشناسی دارد.
-
کولیت گرانولوماتوز (Granulomatous Colitis): زمانی که بیماری فقط روده بزرگ را درگیر کرده باشد.
-
ایلئوکولیت (Ileocolitis): شایعترین فرم بیماری که هم ایلئوم و هم کولون را درگیر میکند.
دانستن این نامها به بیمار کمک میکند تا در هنگام مطالعه گزارشهای پزشکی یا پاتولوژی خود، دچار سردرگمی نشود. همه این اسامی زیرمجموعه IBD هستند.
تفاوت بیماری کرون و کولیت اولسراتیو (موضوع مرتبط اضافه شده)
تشخیص تفاوت بین بیماری کرون و کولیت اولسراتیو (UC) بسیار حیاتی است، زیرا اگرچه هر دو بیماریهای التهابی روده (IBD) هستند، اما رفتار و درمان آنها، بهویژه گزینه جراحی، متفاوت است. تفاوت اصلی در محل درگیری است. کولیت اولسراتیو فقط روده بزرگ (کولون و رکتوم) را درگیر میکند و التهاب آن پیوسته است (از مقعد شروع شده و به بالا میرود). اما کرون میتواند هر جایی از دهان تا مقعد را درگیر کند و التهاب آن تکهتکه (Skip lesions) است؛ یعنی بافت سالم بین بافت بیمار وجود دارد.
تفاوت دوم در عمق التهاب است. در کولیت، التهاب فقط لایه سطحی (مخاط) را درگیر میکند، بنابراین خونریزی شایعتر است اما فیستول و تنگی نادر است. در کرون، التهاب تمام ضخامت دیواره روده (ترانسمورال) را میگیرد، که منجر به تنگی، فیستول و آبسه میشود. تفاوت سوم در جراحی است. در کولیت اولسراتیو، برداشتن کامل روده بزرگ (کولوکتومی) عملاً بیماری را “درمان” میکند زیرا بیماری در جای دیگر عود نمیکند. اما در کرون، جراحی درمان قطعی نیست و بیماری میتواند در سایر قسمتهای باقیمانده دستگاه گوارش عود کند. تشخیص دقیق معمولاً با کولونوسکوپی و بیوپسی انجام میشود.
جمعبندی
بیماری کرون یک اختلال التهابی مزمن و مادامالعمر در دستگاه گوارش است که میتواند تمام لایههای دیواره روده را درگیر کرده و منجر به عوارضی همچون فیستول و تنگی روده شود. علائم اصلی شامل اسهال مزمن، درد شکم، کاهش وزن و خستگی است. تشخیص دقیق نیازمند انجام کولونوسکوپی و بیوپسی است تا آن را از سایر بیماریها مانند کولیت اولسراتیو متمایز کند. اگرچه علت دقیق ناشناخته است، اما ترکیبی از ژنتیک و اختلال سیستم ایمنی در آن نقش دارد. درمان شامل استفاده از داروهای ضدالتهاب، سرکوبگرهای ایمنی و داروهای بیولوژیک است و در موارد پیچیده، جراحی لازم میشود. با پرهیز از سیگار و رعایت رژیم غذایی مناسب، بیماران میتوانند بیماری را کنترل کرده و کیفیت زندگی خوبی داشته باشند.

