بیماری کارسینوم کلانژیو سلولار (Cholangiocarcinoma)

- کارسینوم کلانژیو سلولار (سرطان مجرای صفراوی): راهنمای جامع شناخت، درمان و زندگی با بیماری
- اسمهای دیگر بیماری و دستهبندیهای تخصصی
- نشانه های بیماری کارسینوم کلانژیو سلولار
- نحوه تشخیص بیماری
- علت ابتلا به سرطان مجرای صفراوی
- تفاوت بیماری در مردان و زنان
- روش های درمان کارسینوم کلانژیو سلولار
- درمان دارویی و شیمیدرمانی
- پیشگیری از بیماری
- رژیم غذایی مناسب برای بیماران
- درمان خانگی و مراقبتهای حمایتی
- عوارض و خطرات بیماری
- بیماری در کودکان و دوران بارداری
- طول درمان و پیشآگهی
- مرحلهبندی و گسترش بیماری (Staging)
کارسینوم کلانژیو سلولار (سرطان مجرای صفراوی): راهنمای جامع شناخت، درمان و زندگی با بیماری
کارسینوم کلانژیو سلولار (Cholangiocarcinoma) که اغلب با نام سرطان مجرای صفراوی شناخته میشود، یکی از انواع نادر اما جدی سرطان است که در لولههای باریک (مجرای صفراوی) که کبد را به روده کوچک متصل میکنند، شکل میگیرد. این مجاری وظیفه انتقال صفرا را دارند؛ مایعی که توسط کبد تولید شده و برای هضم چربیها در غذا ضروری است. درک ماهیت این بیماری، نحوه عملکرد آن و چگونگی تأثیر آن بر بدن، اولین قدم در مسیر مدیریت و درمان آن است. این سرطان میتواند در هر قسمتی از سیستم مجرای صفراوی رخ دهد و بسته به محل دقیق آن، علائم و روشهای درمانی متفاوتی خواهد داشت.
این بیماری اغلب به عنوان یک چالش بزرگ پزشکی در نظر گرفته میشود زیرا معمولاً علائم آن تا زمانی که بیماری به مراحل پیشرفته نرسیده باشد، آشکار نمیشوند. با این حال، پیشرفتهای اخیر در علم پزشکی و تکنولوژیهای تشخیصی، امیدهای تازهای را برای بیماران فراهم کرده است. در این مقاله، ما به بررسی عمیق و دقیق تمام جوانب این بیماری میپردازیم، از نامهای مختلف و علل پیدایش آن گرفته تا پیچیدهترین روشهای جراحی و دارویی، تا بتوانیم تصویری روشن و واقعی برای بیماران و خانوادههایشان ترسیم کنیم.
اسمهای دیگر بیماری و دستهبندیهای تخصصی
بیماری کارسینوم کلانژیو سلولار در متون پزشکی و گفتگوهای تخصصی ممکن است با نامهای متفاوتی خوانده شود که همگی به یک ماهیت اشاره دارند اما گاهی به محل دقیق تومور دلالت میکنند. نام رایج و عمومی آن “سرطان مجرای صفراوی” (Bile Duct Cancer) است. واژه “کلانژیو” به معنای مجرای صفراوی و “کارسینوم” به معنای سرطان است. بنابراین، وقتی پزشکان از این اصطلاح استفاده میکنند، به طور خاص به سلولهای پوشاننده مجرای صفراوی اشاره دارند که دچار تغییرات بدخیم شدهاند.
یکی از جنبههای مهم در نامگذاری این بیماری، تقسیمبندی آن بر اساس موقعیت مکانی تومور در درخت صفراوی است. این دستهبندی باعث میشود گاهی نامهای متفاوتی بشنوید. اگر سرطان در مجاری صفراوی که هنوز داخل کبد هستند ایجاد شود، به آن “کارسینوم کلانژیو سلولار داخل کبدی” (Intrahepatic) میگویند. این نوع گاهی با سرطان کبد اشتباه گرفته میشود، اما منشأ سلولی آن متفاوت است.
در مقابل، اگر سرطان در مجاری خارج از کبد رخ دهد، به آن “خارج کبدی” (Extrahepatic) گفته میشود. نوع خارج کبدی خود به دو دسته تقسیم میشود: یکی نوع “پریهیلار” (Perihilar) که در محل خروج مجاری از کبد ایجاد میشود و گاهی به نام “تومور کلاتسکین” (Klatskin tumor) شناخته میشود، و دیگری نوع “دیستال” (Distal) که در قسمتهای پایینتر مجرا و نزدیک به روده کوچک قرار دارد. دانستن این نامها و تفاوتها بسیار حیاتی است، زیرا استراتژی درمان برای هر کدام از این انواع کاملاً متفاوت است. برای مثال، تومور کلاتسکین چالشهای جراحی بسیار متفاوتی نسبت به نوع داخل کبدی دارد. بنابراین، اگر در پرونده پزشکی با هر یک از این واژهها روبرو شدید، بدانید که همه آنها زیرمجموعه کارسینوم کلانژیو سلولار هستند.
نشانه های بیماری کارسینوم کلانژیو سلولار
شناسایی علائم سرطان مجرای صفراوی یکی از دشوارترین مراحل در تشخیص زودهنگام است، زیرا این بیماری در مراحل اولیه معمولاً خاموش است. با این حال، با رشد تومور و مسدود شدن مجاری صفراوی، بدن شروع به ارسال سیگنالهایی میکند. یکی از شایعترین و بارزترین نشانهها، زردی یا یرقان است. این حالت زمانی رخ میدهد که جریان صفرا مسدود شده و بیلیروبین (رنگدانه زرد موجود در صفرا) نمیتواند به روده بریزد، بنابراین وارد جریان خون شده و باعث زرد شدن پوست و سفیدی چشمها میشود. زردی معمولاً بدون درد ظاهر میشود و شدت آن میتواند متغیر باشد.
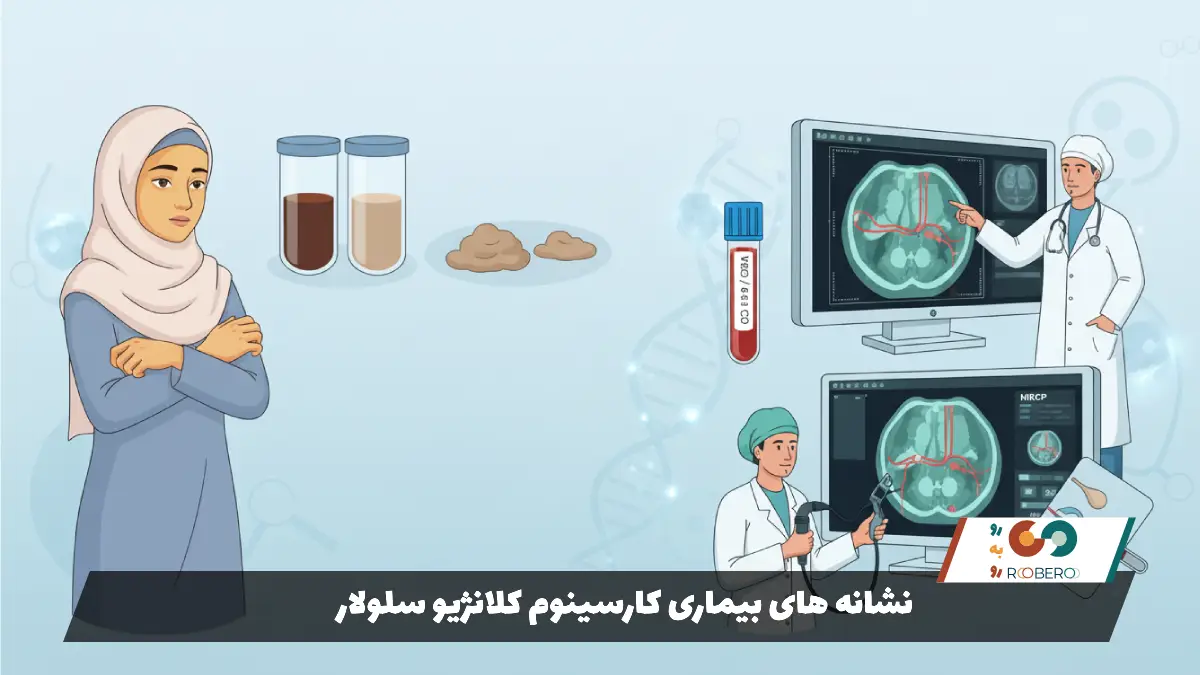
نشانه مهم دیگر خارش شدید پوست است. این خارش ناشی از تجمع املاح صفراوی در زیر پوست است و میتواند بسیار آزاردهنده باشد، به طوری که گاهی داروها نیز تأثیر کمی بر آن دارند. تغییر در رنگ ادرار و مدفوع نیز از علائم کلاسیک این بیماری است. ادرار ممکن است تیره و شبیه به رنگ چای شود، در حالی که مدفوع به دلیل نرسیدن صفرا (که مسئول رنگ قهوه ای مدفوع است)، رنگ پریده، خاکستری یا سفید میشود. این تغییرات رنگ بسیار مهم هستند و نباید نادیده گرفته شوند.
علاوه بر این علائم اختصاصی، نشانههای عمومی سرطان مانند کاهش وزن ناخواسته و بدون علت مشخص، از دست دادن اشتها و تب خفیف نیز ممکن است دیده شود. درد در ناحیه شکم، به ویژه در سمت راست و بالا (محل قرارگیری کبد و کیسه صفرا)، میتواند نشاندهنده پیشرفت تومور باشد. این درد ممکن است به پشت یا زیر شانه راست نیز تیر بکشد. خستگی مفرط و احساس ضعف کلی بدن که با استراحت برطرف نمیشود، از دیگر شکایتهای رایج بیماران است. نکته مهم این است که وجود این علائم لزوماً به معنای سرطان نیست و بسیاری از بیماریهای خوشخیم کبد و کیسه صفرا نیز علائم مشابهی ایجاد میکنند، اما پیگیری پزشکی فوری برای تشخیص قطعی ضروری است.
نحوه تشخیص بیماری
فرآیند تشخیص کارسینوم کلانژیو سلولار معمولاً با بررسی سوابق پزشکی و معاینه فیزیکی آغاز میشود، اما برای تأیید قطعی نیاز به استفاده از روشهای تصویربرداری و آزمایشگاهی پیشرفته است. پزشک ابتدا آزمایش خون تجویز میکند تا عملکرد کبد را بررسی کند. بالا بودن سطح آنزیمهای کبدی و بیلیروبین میتواند نشاندهنده انسداد در مجاری صفراوی باشد. همچنین اندازه گیری نشانگرهای تومور (تومور مارکرها) مانند CA 19-9 و CEA در خون میتواند به تشخیص کمک کند، هرچند بالا بودن این اعداد همیشه به معنای سرطان نیست و ممکن است در التهابات معمولی نیز دیده شود.
تصویربرداری نقش کلیدی در تشخیص دارد. سونوگرافی معمولاً اولین روش تصویربرداری است که انجام میشود، زیرا غیرتهاجمی و در دسترس است. اما برای دیدن جزئیات دقیقتر، از سیتی اسکن (CT Scan) و امآرآی (MRI) استفاده میشود. نوع خاصی از MRI به نام MRCP وجود دارد که به طور اختصاصی برای تصویربرداری از مجاری صفراوی و پانکراس طراحی شده است. این روش میتواند تصاویر بسیار دقیقی از انسدادها و تومورها بدون نیاز به ابزارهای تهاجمی ارائه دهد و امروزه یکی از بهترین روشهای تشخیصی غیرتهاجمی محسوب میشود.
در مواردی که تصاویر رادیولوژی کافی نباشد یا نیاز به نمونهبرداری باشد، از روشهای تهاجمیتر مانند ERCP (کلانژیوپانکراتوگرافی رتروگراد آندوسکوپیک) استفاده میشود. در این روش، پزشک یک لوله انعطافپذیر (آندوسکوپ) را از طریق دهان وارد معده و روده کوچک میکند تا به مجرای صفراوی دسترسی پیدا کند. از طریق این لوله میتوان ماده حاجب تزریق کرد تا مجاری در عکسبرداری بهتر دیده شوند و همچنین میتوان از بافت مشکوک نمونهبرداری (بیوپسی) کرد. نمونهبرداری تنها راه قطعی برای تایید نوع سلولهای سرطانی زیر میکروسکوپ است. گاهی اوقات نیز از روشی به نام EUS (سونوگرافی آندوسکوپیک) استفاده میشود که در آن پروب سونوگرافی در نوک آندوسکوپ قرار دارد و از داخل بدن تصاویر دقیقی از بافتهای اطراف مجرا میگیرد.
علت ابتلا به سرطان مجرای صفراوی
علت دقیق ایجاد کارسینوم کلانژیو سلولار در بسیاری از موارد ناشناخته باقی میماند، اما تحقیقات پزشکی عوامل خطر مشخصی را شناسایی کردهاند که احتمال ابتلا به این بیماری را افزایش میدهند. مکانیسم اصلی معمولاً التهاب مزمن و طولانیمدت در مجاری صفراوی است که منجر به تغییرات در DNA سلولها و در نهایت سرطانی شدن آنها میشود. یکی از مهمترین عوامل خطر، بیماری “کلانژیت اسکلروزان اولیه” (PSC) است. این یک بیماری خودایمنی است که باعث التهاب و زخم شدن مجاری صفراوی میشود و افراد مبتلا به آن ریسک بالاتری برای ابتلا به این سرطان دارند.

عفونتهای انگلی نیز در برخی مناطق جغرافیایی نقش پررنگی دارند. در بخشهایی از جنوب شرقی آسیا، انگلهای کبدی (مانند فلوکهای کبدی) که از طریق خوردن ماهی خام یا نیمبپز وارد بدن میشوند، میتوانند در مجاری صفراوی ساکن شده و باعث التهاب مزمن و سرطان شوند. اگرچه این مورد در کشورهای غربی و خاورمیانه کمتر شایع است، اما به عنوان یک عامل جهانی شناخته میشود. بیماریهای مادرزادی مجاری صفراوی مانند کیستهای کلدوک (Choledochal cysts) نیز که باعث گشاد شدن و ناهنجاری مجاری میشوند، بستر مناسبی برای رشد سلولهای سرطانی فراهم میکنند.
سنگهای مجاری صفراوی که برای مدت طولانی درمان نشدهاند و باعث تحریک مداوم دیواره مجرا میشوند نیز به عنوان یک عامل خطر مطرح هستند. علاوه بر این، بیماریهای مزمن کبدی مانند هپاتیت B و C و سیروز کبدی که به بافت کبد آسیب میرسانند، خطر ابتلا به نوع داخل کبدی این سرطان را افزایش میدهند. عوامل سبک زندگی مانند مصرف دخانیات، چاقی و دیابت نیز ممکن است خطر ابتلا را بالا ببرند، هرچند ارتباط آنها به اندازه عوامل التهابی مستقیم قوی نیست. تماس با برخی مواد شیمیایی صنعتی خاص مانند دیاکسینها و نیتروزامینها نیز در برخی مطالعات به عنوان عوامل خطر احتمالی ذکر شدهاند.
تفاوت بیماری در مردان و زنان
مطالعات اپیدمیولوژیک نشان دادهاند که کارسینوم کلانژیو سلولار تفاوتهای جنسیتی جزئی اما قابل توجهی دارد. به طور کلی، این بیماری در مردان کمی شایعتر از زنان است. یکی از دلایل اصلی این تفاوت، شیوع بالاتر بیماری کلانژیت اسکلروزان اولیه (PSC) در مردان است. از آنجا که PSC یکی از قویترین عوامل خطر برای سرطان مجرای صفراوی است، طبیعی است که مردان بیشتر در معرض خطر باشند. نسبت ابتلا معمولاً حدود 1.5 مرد به ازای هر 1 زن گزارش میشود، هرچند این آمار بسته به منطقه جغرافیایی و عوامل خطر محیطی میتواند تغییر کند.
در زنان، عوامل خطر متفاوتی ممکن است برجستهتر باشند. برخی مطالعات نشان دادهاند که زنان ممکن است در سنین بالاتر نسبت به مردان به این بیماری مبتلا شوند. همچنین، سنگهای کیسه صفرا و مجاری صفراوی در زنان شایعتر است و این میتواند یک عامل زمینهساز متفاوت باشد، هرچند سنگها بیشتر با سرطان کیسه صفرا مرتبط هستند تا سرطان مجرای صفراوی. با این حال، التهاب مزمن ناشی از سنگها در مجاری میتواند ریسک را در هر دو جنس افزایش دهد.
از نظر پاسخ به درمان و پیشآگهی، تفاوت چشمگیری بین زنان و مردان گزارش نشده است. هر دو جنس در صورتی که بیماری در مراحل اولیه تشخیص داده شود، شانس درمان مشابهی دارند. با این حال، برخی پژوهشها در حال بررسی نقش هورمونهای جنسی (استروژن و تستوسترون) در رشد سلولهای اپیتلیال مجاری صفراوی هستند تا ببینند آیا این هورمونها میتوانند بر سرعت پیشرفت بیماری یا پاسخ به داروها تأثیر بگذارند یا خیر. فعلاً شواهد قطعی مبنی بر اینکه جنسیت به تنهایی تعیینکننده روش درمان یا طول عمر بیمار باشد، وجود ندارد و پروتکلهای درمانی برای مردان و زنان یکسان اجرا میشود.
روش های درمان کارسینوم کلانژیو سلولار
درمان کارسینوم کلانژیو سلولار به شدت به محل تومور، اندازه آن، میزان گسترش آن به عروق خونی و کبد، و سلامت کلی بیمار بستگی دارد. هدف اصلی درمان، حذف کامل تومور است، اما در بسیاری از موارد که بیماری دیر تشخیص داده میشود، هدف به کنترل بیماری و کاهش علائم تغییر میکند. جراحی تنها روشی است که پتانسیل درمان کامل را دارد. اگر تومور محدود بوده و گسترش نیافته باشد، جراحان سعی میکنند آن را به طور کامل بردارند. نوع جراحی بسته به محل تومور متفاوت است؛ ممکن است شامل برداشتن بخشی از کبد (هپاتکتومی)، برداشتن مجاری صفراوی، و یا عمل پیچیدهای به نام “ویپل” (Whipple procedure) باشد که در آن بخشی از پانکراس، روده و مجاری صفراوی برداشته میشود.
در صورتی که تومور قابل جراحی نباشد، گزینههای دیگری مانند پیوند کبد مطرح میشود. پیوند کبد برای گروه بسیار خاصی از بیماران با شرایط ویژه (معمولاً در مراحل اولیه و بدون گسترش خارج از کبد) انجام میشود و پروتکلهای بسیار سختگیرانهای دارد. اگر جراحی امکانپذیر نباشد، درمانهای سیستمیک و موضعی وارد عمل میشوند. پرتودرمانی (رادیوتراپی) یکی از این روشهاست که از پرتوهای پرانرژی برای کشتن سلولهای سرطانی استفاده میکند. تکنیکهای جدید پرتودرمانی سعی دارند با دقت بالا فقط تومور را هدف قرار دهند و به بافت سالم کبد آسیب نرسانند.
روشهای نوینتری نیز مانند “آمبولیزاسیون” وجود دارد که در آن دانههای ریز رادیواکتیو یا حاوی دارو مستقیماً به رگ تغذیهکننده تومور تزریق میشوند تا خونرسانی به تومور قطع شده و دارو مستقیماً به آن برسد. همچنین قرار دادن “استنت” (Stent) در مجاری صفراوی یکی از اقدامات مهم درمانی است. استنت یک لوله کوچک توری یا پلاستیکی است که با روش آندوسکوپی داخل مجرای مسدود شده قرار میگیرد تا راه عبور صفرا را باز نگه دارد. این کار اگرچه سرطان را درمان نمیکند، اما زردی و خارش را از بین برده و کیفیت زندگی بیمار را به شدت بهبود میبخشد و کبد را از نارسایی نجات میدهد.
درمان دارویی و شیمیدرمانی
درمان دارویی بخش جداییناپذیر از مدیریت سرطان مجرای صفراوی است، به ویژه زمانی که جراحی امکانپذیر نیست یا برای پیشگیری از عود بیماری بعد از جراحی استفاده میشود. شیمیدرمانی استانداردترین روش درمان دارویی است. داروهایی مانند “جمسیتابین” (Gemcitabine) و “سیسپلاتین” (Cisplatin) معمولاً به صورت ترکیبی تجویز میشوند. این داروها وارد جریان خون شده و به سراسر بدن میروند تا سلولهایی را که به سرعت در حال تقسیم هستند، از بین ببرند. شیمیدرمانی میتواند به کوچک شدن تومور قبل از جراحی کمک کند یا عمر بیماران غیرقابل جراحی را افزایش دهد.
در سالهای اخیر، پیشرفتهای چشمگیری در زمینه “درمان هدفمند” (Targeted Therapy) صورت گرفته است. برخلاف شیمیدرمانی که بر همه سلولهای در حال تکثیر اثر میگذارد، داروهای هدفمند به مولکولهای خاصی در داخل سلولهای سرطانی حمله میکنند که مسئول رشد و بقای آنها هستند. برای مثال، برخی بیماران دارای جهشهای ژنتیکی خاصی (مانند تغییرات در ژن FGFR2 یا IDH1) هستند. داروهایی مانند “پمیگاتینیب” (Pemigatinib) یا “ایووسیدنیب” (Ivosidenib) به طور خاص برای هدف قرار دادن این جهشها طراحی شدهاند. قبل از شروع این درمانها، معمولاً آزمایش ژنتیک روی نمونه تومور انجام میشود تا مشخص شود آیا بیمار کاندیدای مناسبی برای این داروها هست یا خیر.
ایمونوتراپی یا ایمنیدرمانی نیز جبهه جدیدی در درمان این بیماری است. این داروها به سیستم ایمنی بدن کمک میکنند تا سلولهای سرطانی را شناسایی کرده و به آنها حمله کند. اگرچه ایمونوتراپی در برخی سرطانها انقلابی ایجاد کرده، اما در سرطان مجرای صفراوی هنوز در حال بررسی است و معمولاً در ترکیب با شیمیدرمانی یا در کارآزماییهای بالینی استفاده میشود. پزشکان دائماً در حال ترکیب این روشهای دارویی هستند تا بهترین نتیجه را با کمترین عوارض جانبی برای بیمار فراهم کنند. مدیریت عوارض دارویی نیز بخشی از پروسه درمان است و تیم پزشکی داروهایی برای کنترل تهوع، ضعف و سایر عوارض جانبی شیمیدرمانی تجویز خواهد کرد.
پیشگیری از بیماری
از آنجا که علت دقیق بسیاری از موارد کارسینوم کلانژیو سلولار نامشخص است، هیچ راه تضمینشدهای برای پیشگیری صددرصدی وجود ندارد. با این حال، با کاهش عوامل خطر قابل کنترل، میتوان احتمال ابتلا را کاهش داد. مهمترین اقدام، محافظت از کبد در برابر التهابهای مزمن است. واکسیناسیون علیه هپاتیت B و درمان موثر هپاتیت C میتواند از آسیبهای کبدی که ممکن است زمینهساز سرطان شوند، جلوگیری کند. جلوگیری از سیروز کبدی با پرهیز از مصرف الکل و حفظ وزن متعادل برای جلوگیری از بیماری کبد چرب نیز بسیار حیاتی است.
در مناطقی که انگلهای کبدی شایع هستند، پختن کامل ماهی و پرهیز از مصرف آبهای آلوده، راهکار اصلی پیشگیری است. اگر فردی مشکوک به عفونت انگلی باشد، درمان سریع با داروهای ضد انگل میتواند از آسیبهای طولانیمدت به مجاری صفراوی جلوگیری کند. همچنین، درمان به موقع سنگهای صفراوی علامتدار و پیگیری پزشکی برای بیماریهایی مانند کیستهای مادرزادی مجاری صفراوی توصیه میشود.
برای افرادی که دارای بیماریهای زمینهای پرخطر مانند کلانژیت اسکلروزان اولیه (PSC) هستند، غربالگری منظم و ویزیتهای دورهای توسط پزشک متخصص گوارش ضروری است. اگرچه این کار از بروز سرطان جلوگیری نمیکند، اما میتواند به تشخیص بیماری در مراحل اولیه که قابل درمان است، کمک کند. ترک سیگار نیز به عنوان یک توصیه عمومی برای پیشگیری از تمام انواع سرطانها، در اینجا نیز صادق است. سبک زندگی سالم شامل ورزش منظم و رژیم غذایی سرشار از میوه و سبزیجات نیز سیستم ایمنی بدن را تقویت کرده و خطر کلی سرطان را کاهش میدهد.
رژیم غذایی مناسب برای بیماران
تغذیه نقش بسیار مهمی در مدیریت بیماری و حفظ توانایی بدن برای مقابله با درمانهای سنگین دارد. بیماران مبتلا به سرطان مجرای صفراوی اغلب با مشکلاتی در هضم چربیها روبرو هستند، زیرا جریان صفرا که برای هضم چربی ضروری است، مختل میشود. بنابراین، اولین گام در رژیم غذایی، مدیریت چربیهاست. استفاده از چربیهای سالم و زودهضم مانند روغن زیتون یا آووکادو و پرهیز از غذاهای سرخکرده و سنگین توصیه میشود. گاهی اوقات پزشک مکملهای آنزیمی تجویز میکند تا به هضم غذا کمک کند.
از آنجا که بیماران ممکن است دچار کاهش وزن و تحلیل عضلانی شوند، رژیم غذایی باید سرشار از پروتئین و کالری کافی باشد. منابع پروتئینی کمچرب مانند مرغ، ماهی، تخممرغ، حبوبات و لبنیات کمچرب گزینههای مناسبی هستند. مصرف وعدههای غذایی کوچک و متعدد (مثلاً 5 تا 6 وعده در روز) به جای سه وعده بزرگ، فشار کمتری به سیستم گوارش وارد میکند و جذب مواد مغذی را بهبود میبخشد. هیدراتاسیون یا مصرف آب کافی نیز بسیار مهم است، به ویژه اگر بیمار دچار اسهال یا استفراغ ناشی از درمان باشد.
ویتامینهای محلول در چربی (A, D, E, K) ممکن است در بدن این بیماران به خوبی جذب نشوند. بنابراین، نظارت بر سطح این ویتامینها و مصرف مکملهای دارویی زیر نظر پزشک معمولاً ضروری است. مصرف میوهها و سبزیجات تازه به دلیل داشتن آنتیاکسیدانها توصیه میشود، اما باید به خوبی شسته شوند تا از هرگونه عفونت جلوگیری شود، به خصوص زمانی که سیستم ایمنی بیمار تحت تأثیر شیمیدرمانی ضعیف شده است. از مصرف الکل باید به طور کامل پرهیز شود زیرا فشار مضاعفی بر کبد وارد میکند. مشاوره با یک متخصص تغذیه انکولوژی (سرطان) میتواند برنامهای شخصیسازی شده بر اساس نیازهای خاص هر بیمار ارائه دهد.
درمان خانگی و مراقبتهای حمایتی
باید به صراحت گفت که هیچ درمان خانگی، گیاهی یا سنتی وجود ندارد که بتواند سرطان مجرای صفراوی را درمان کند یا جایگزین جراحی و شیمیدرمانی شود. تکیه بر روشهای اثباتنشده میتواند فرصت طلایی درمان اصلی را از بین ببرد. با این حال، “درمانهای خانگی” در اینجا به معنای راهکارهایی برای مدیریت عوارض، کاهش درد و بهبود کیفیت زندگی در کنار درمانهای اصلی است. طب تسکینی یا مراقبتهای حمایتی بخش مهمی از این فرآیند است.
برای مدیریت خارش پوست که یکی از آزاردهندهترین علائم است، خنک نگه داشتن پوست، استفاده از لباسهای نخی گشاد، و استفاده از لوسیونهای مرطوبکننده ملایم و بدون عطر میتواند کمککننده باشد. حمام با آب ولرم (نه داغ) و اضافه کردن جو دوسر کلوئیدی به آب حمام نیز میتواند التهاب پوست را کاهش دهد. ماساژ ملایم (با مشورت پزشک) و تکنیکهای آرامسازی مانند مدیتیشن میتوانند به کاهش استرس و اضطراب ناشی از بیماری کمک کنند.
استفاده از دمنوشهای ملایم مانند زنجبیل میتواند به کاهش حالت تهوع ناشی از شیمیدرمانی کمک کند، اما همیشه باید قبل از مصرف هر گونه مکمل گیاهی با پزشک مشورت کرد، زیرا برخی گیاهان میتوانند با داروهای شیمیدرمانی تداخل داشته باشند و اثر آنها را کم کنند یا عوارض کبدی ایجاد کنند. حمایت روانی از بیمار در خانه بسیار مهم است. ایجاد محیطی آرام، کمک به بیمار در انجام کارهای روزمره و اطمینان از استراحت کافی، همگی بخشی از مراقبت خانگی محسوب میشوند. تمرکز بر کیفیت خواب و مدیریت درد با استفاده دقیق از مسکنهای تجویز شده نیز از وظایف همراهان بیمار در خانه است.
عوارض و خطرات بیماری
کارسینوم کلانژیو سلولار میتواند عوارض جدی و تهدیدکننده حیات ایجاد کند که نیازمند مداخله فوری پزشکی است. یکی از شایعترین عوارض، “کلانژیت” یا عفونت مجاری صفراوی است. وقتی مجرا مسدود میشود، باکتریها در صفرای راکد رشد میکنند و باعث عفونت شدید، تب بالا و لرز میشوند. این وضعیت اورژانسی است و نیاز به آنتیبیوتیکهای قوی و تخلیه مجرا دارد. نارسایی کبد نیز یک خطر جدی است؛ اگر تومور بخش بزرگی از کبد را درگیر کند یا باعث انسداد طولانیمدت شود، کبد توانایی خود را برای پاکسازی سموم خون از دست میدهد.
گسترش سرطان (متاستاز) به سایر اعضای بدن از دیگر خطرات اصلی است. این سرطان معمولاً به غدد لنفاوی مجاور، کبد، صفاق (پرده پوشاننده شکم) و ریهها گسترش مییابد. متاستاز باعث میشود که درمان متمرکز موضعی (مثل جراحی) دشوار یا غیرممکن شود و درمانهای سیستمیک ضرورت پیدا کنند. همچنین، سوءتغذیه شدید به دلیل اختلال در جذب مواد غذایی و کاهش اشتها میتواند بدن را ضعیف کرده و توانایی مقابله با عفونتها را کاهش دهد.
لخته شدن خون (ترومبوز) نیز در بیماران سرطانی، به ویژه سرطانهای دستگاه گوارش و کبد، شایعتر است. این لختهها میتوانند در رگهای پا ایجاد شده و به ریه حرکت کنند (آمبولی ریه) که بسیار خطرناک است. خونریزی داخلی نیز ممکن است رخ دهد، به خصوص اگر تومور به عروق خونی بزرگ حمله کند. عوارض جانبی درمانها مانند نارسایی کلیه ناشی از داروها یا عفونت بعد از جراحی نیز جزو خطراتی هستند که تیم پزشکی همواره آنها را پایش میکند. مدیریت دقیق و پیگیری مداوم میتواند به کنترل بسیاری از این عوارض کمک کند.
بیماری در کودکان و دوران بارداری
کارسینوم کلانژیو سلولار در کودکان بسیار نادر است و یک بیماری عمدتاً بزرگسالان (معمولاً بالای 65 سال) محسوب میشود. با این حال، در موارد بسیار نادری که کودکان به این بیماری مبتلا میشوند، معمولاً یک بیماری زمینهای وجود دارد، مانند کیستهای کلدوک مادرزادی یا بیماریهای التهابی روده. علائم در کودکان مشابه بزرگسالان است (زردی، درد شکم)، اما تشخیص ممکن است دشوارتر باشد زیرا پزشکان در ابتدا به بیماریهای شایعتر کودکی (مانند هپاتیت ویروسی) شک میکنند. درمان در کودکان چالشبرانگیز است و نیاز به تیمی متخصص در سرطانهای اطفال و جراحی کبد کودکان دارد، زیرا بدن در حال رشد آنها حساسیت بیشتری نسبت به درمانهای تهاجمی دارد.
در دوران بارداری نیز تشخیص این بیماری بسیار نادر و پیچیده است. علائم بیماری مانند تهوع و استفراغ ممکن است با علائم معمول بارداری اشتباه گرفته شوند. تشخیص قطعی دشوار است زیرا استفاده از سیتی اسکن به دلیل اشعه برای جنین خطرناک است و معمولاً از MRI یا سونوگرافی استفاده میشود. مدیریت درمان در بارداری یک چالش اخلاقی و پزشکی بزرگ است. جراحی ممکن است در برخی ماههای بارداری امکانپذیر باشد، اما شیمیدرمانی و پرتودرمانی معمولاً به دلیل خطرات جدی برای جنین، به بعد از زایمان موکول میشوند یا در شرایط خاص و با احتیاط شدید در سه ماهه دوم یا سوم انجام میشوند.
تصمیمگیری در مورد درمان در دوران بارداری نیاز به همکاری نزدیک بین انکولوژیست، متخصص زنان و زایمان و متخصص نوزادان دارد تا تعادلی بین سلامت مادر و سلامت جنین برقرار شود. در برخی موارد که بیماری پیشرفته است، ممکن است نیاز به زایمان زودرس باشد تا مادر بتواند درمانهای تهاجمی را سریعتر شروع کند. اولویت همیشه حفظ جان مادر است، اما تیم پزشکی تمام تلاش خود را برای حفظ بارداری تا حد امکان انجام میدهد.
طول درمان و پیشآگهی
طول دوره درمان و پیشآگهی (شانس بقا) در کارسینوم کلانژیو سلولار به شدت متغیر است و به فاکتورهای متعددی بستگی دارد. مهمترین فاکتور، مرحله بیماری (Stage) در زمان تشخیص است. اگر سرطان در مراحل اولیه تشخیص داده شود و با جراحی به طور کامل برداشته شود، طول درمان شامل دوران نقاهت جراحی (چند هفته تا چند ماه) و احتمالا یک دوره 6 ماهه شیمیدرمانی کمکی است. در این موارد، شانس درمان قطعی و بقای طولانیمدت وجود دارد.
متاسفانه، بسیاری از بیماران در مراحل پیشرفته تشخیص داده میشوند که جراحی امکانپذیر نیست. در این حالت، درمان به صورت یک پروسه مزمن و مداوم در میآید. شیمیدرمانی ممکن است برای دورههای طولانی ادامه یابد تا زمانی که بیماری تحت کنترل باشد. طول عمر در این مرحله به پاسخ بدن به داروها بستگی دارد. برخی بیماران با درمانهای نوین و هدفمند میتوانند سالها با کیفیت زندگی نسبتاً خوب زندگی کنند، در حالی که در برخی دیگر بیماری سیر سریعتری دارد. آمارهای پزشکی معمولاً نرخ بقای 5 ساله را گزارش میدهند، اما باید توجه داشت که این آمارها کلی هستند و شرایط هر فرد منحصر به فرد است.
پیگیریهای پزشکی پس از درمان اولیه بسیار حیاتی است. بیماران باید به صورت منظم (مثلاً هر 3 تا 6 ماه) آزمایش خون و تصویربرداری انجام دهند تا هرگونه عود احتمالی سریعاً شناسایی شود. طول درمان فقط شامل روزهای بستری در بیمارستان نیست، بلکه یک مسیر طولانی مراقبت و پایش است. حمایت روانی و امید به زندگی نقش مهمی در تحمل طول درمان دارد. پیشرفتهای علمی مداوم در حال بهبود آمار بقا هستند و گزینههای درمانی که امروز وجود دارند، بسیار موثرتر از یک دهه پیش هستند.
مرحلهبندی و گسترش بیماری (Staging)
درک مرحلهبندی (Staging) سرطان برای تعیین بهترین روش درمان حیاتی است. سیستم مرحلهبندی TNM رایجترین روش است که بر اساس اندازه تومور (T)، درگیری گرههای لنفاوی (N) و متاستاز به سایر اعضا (M) تعریف میشود. در مرحله صفر (Carcinoma in situ)، سلولهای غیرطبیعی فقط در لایه داخلی مجرا دیده میشوند و هنوز به بافتهای عمیقتر نفوذ نکردهاند. این مرحله بهترین پیشآگهی را دارد اما به ندرت تشخیص داده میشود.
در مرحله یک، تومور به دیوارههای مجرای صفراوی نفوذ کرده اما هنوز به خارج از آن گسترش نیافته است. در مرحله دو، سرطان ممکن است به بافتهای چربی اطراف، کبد یا اندامهای مجاور سرایت کرده باشد اما هنوز غدد لنفاوی دوردست یا اعضای دور را درگیر نکرده است. جراحی در مراحل یک و دو بیشترین شانس موفقیت را دارد.
مرحله سه زمانی است که سرطان به رگهای خونی اصلی یا غدد لنفاوی مجاور گسترش یافته است. در این مرحله جراحی دشوارتر میشود و معمولاً نیاز به ترکیب جراحی با شیمیدرمانی است. مرحله چهار یا متاستاتیک، پیشرفتهترین مرحله است که سرطان به اعضای دورتر مانند ریهها، استخوانها یا بخشهای دور کبد پخش شده است. در این مرحله، تمرکز درمان بر کنترل بیماری، کاهش علائم و افزایش طول عمر است و معمولاً جراحی برای برداشتن تومور انجام نمیشود، مگر برای باز کردن انسداد و کاهش علائم. دانستن مرحله بیماری به بیمار کمک میکند تا انتظارات واقعبینانهای از درمان داشته باشد و با پزشک خود در مورد بهترین گزینههای موجود صحبت کند.
جمعبندی
کارسینوم کلانژیو سلولار یا سرطان مجرای صفراوی، بیماری پیچیدهای است که نیازمند توجه دقیق پزشکی و آگاهی کامل بیمار و خانواده است. اگرچه شنیدن نام این بیماری میتواند ترسناک باشد، اما درک ماهیت آن، از نحوه تشخیص با استفاده از روشهای مدرن مانند MRCP تا گزینههای متنوع روش های درمان شامل جراحیهای پیشرفته و درمانهای هدفمند، میتواند مسیر مبارزه را روشنتر کند. کلید اصلی در مدیریت این بیماری، تشخیص زودهنگام علائمی مانند زردی و خارش و اقدام سریع است.
آگاهی از علت ابتلا و عوامل خطر مانند التهابهای مزمن کبد، به افراد در معرض خطر کمک میکند تا با پیگیریهای منظم، شانس تشخیص زودهنگام را افزایش دهند. اگرچه درمان خانگی جایگزین پزشکی نیست، اما مراقبتهای حمایتی و رژیم غذایی مناسب نقش بسزایی در حفظ کیفیت زندگی بیمار دارند. مسیر درمان ممکن است دشوار باشد و عوارض و خطرات خاص خود را داشته باشد، اما با وجود تیم پزشکی متخصص و پیشرفتهای علمی، امیدواری به کنترل بیماری و زندگی باکیفیت همواره وجود دارد. مهم است که بیماران با تکیه بر اطلاعات صحیح و دوری از شایعات، بهترین تصمیمات را برای سلامتی خود بگیرند.

