بیماری پرفشاری خون ثانویه (Secondary Hypertension)

- پرفشاری خون ثانویه (Secondary Hypertension): وقتی فشار خون علامت یک بیماری دیگر است
- اسمهای دیگر بیماری و واژهشناسی پزشکی
- نشانههای بیماری پرفشاری خون ثانویه
- نحوه تشخیص بیماری
- علت ابتلا به پرفشاری خون ثانویه
- تفاوت بیماری در مردان و زنان
- روشهای درمان (مداخلهای و جراحی)
- درمان دارویی (مدیریت علت و علامت)
- درمان خانگی و سبک زندگی
- رژیم غذایی مناسب برای پرفشاری خون ثانویه
- عوارض و خطرات پرفشاری خون ثانویه
- بیماری در کودکان و دوران بارداری
- طول درمان و پیشآگهی
- پرفشاری خون ناشی از دارو
- ارتباط مرموز آپنه خواب و فشار خون
پرفشاری خون ثانویه (Secondary Hypertension): وقتی فشار خون علامت یک بیماری دیگر است
پرفشاری خون ثانویه نوعی از فشار خون بالا است که بر خلاف نوع اولیه (که علت مشخصی ندارد)، مستقیماً ناشی از یک بیماری یا شرایط پزشکی دیگر است. در حالی که ۹۰ تا ۹۵ درصد موارد فشار خون از نوع اولیه هستند، فشار خون ثانویه حدود ۵ تا ۱۰ درصد موارد را شامل میشود. اهمیت تشخیص این نوع فشار خون در این است که اگر بیماری زمینهای درمان شود، فشار خون نیز اغلب درمان شده و به حالت نرمال باز میگردد، یا حداقل کنترل آن بسیار آسانتر میشود. این یعنی برخلاف فشار خون اولیه که معمولاً نیاز به مصرف مادامالعمر دارو دارد، در نوع ثانویه امید به “درمان قطعی” وجود دارد.
این بیماری میتواند به سرعت به شریانها، قلب، مغز و کلیهها آسیب برساند و حتی مقاومتر از فشار خون اولیه عمل کند. بسیاری از بیمارانی که با وجود مصرف سه یا چهار نوع دارو هنوز فشار خونشان کنترل نمیشود، در واقع مبتلا به فشار خون ثانویه تشخیص داده نشده هستند. درک این بیماری نیازمند نگاهی کارآگاهی به بدن است؛ پزشک باید به دنبال سرنخهایی در کلیهها، غدد هورمونی و سیستم عروقی بگردد. در این مقاله جامع، ما به بررسی دقیق تمام علل، علائم و روشهای درمانی این وضعیت میپردازیم تا شما با آگاهی کامل بتوانید سلامت خود را مدیریت کنید.
اسمهای دیگر بیماری و واژهشناسی پزشکی
در متون پزشکی و گفتگوهای تخصصی، پرفشاری خون ثانویه ممکن است با نامهای دیگری خوانده شود که اغلب به علت زمینهای آن اشاره دارند. نام علمی و عمومی آن Secondary Hypertension است که ترجمه دقیق آن “پرفشاری خون ثانویه” میباشد. واژه “ثانویه” به این معناست که این مشکل در نتیجه یا “به تبع” مشکل دیگری ایجاد شده است و خود به خودی نیست.
گاهی اوقات پزشکان بر اساس ارگان درگیر، نامهای اختصاصیتری به کار میبرند. برای مثال، اگر علت بیماری مشکل کلیوی باشد، به آن “پرفشاری خون رنوواسکولار” (Renovascular Hypertension) یا فشار خون کلیوی میگویند. اگر مشکل ناشی از اختلالات غدد درونریز باشد، اصطلاح “پرفشاری خون اندوکرین” (Endocrine Hypertension) استفاده میشود.
یکی دیگر از اصطلاحاتی که بسیار با فشار خون ثانویه گره خورده است، “پرفشاری خون مقاوم” (Resistant Hypertension) است. اگرچه این دو دقیقاً یکی نیستند، اما همپوشانی زیادی دارند. فشار خون مقاوم به وضعیتی گفته میشود که فشار خون بیمار با وجود مصرف همزمان سه داروی مختلف (که یکی از آنها ادرارآور است) همچنان بالاست. در چنین مواردی، پزشک تقریباً همیشه به وجود یک علت ثانویه شک میکند. شناخت این واژگان به بیمار کمک میکند تا درک بهتری از فرآیند تشخیصی پزشک داشته باشد و بداند که چرا آزمایشهای تخصصی برای او تجویز میشود.
نشانههای بیماری پرفشاری خون ثانویه
علائم پرفشاری خون ثانویه میتواند ترکیبی از علائم عمومی فشار خون بالا و علائم اختصاصی بیماری زمینهای باشد. همانند فشار خون اولیه، این بیماری نیز ممکن است تا مدتی بیعلامت باشد، اما نشانههایی وجود دارد که آن را متمایز میکند. مهمترین نشانه، شروع ناگهانی فشار خون بالا است؛ به خصوص در افرادی که قبلاً فشار خون نرمال داشتهاند. همچنین اگر فشار خون بالا در سنین بسیار پایین (زیر ۳۰ سال) یا سنین بالا (بالای ۵۰ سال) بدون سابقه قبلی ظاهر شود، شک به نوع ثانویه قوت میگیرد.

شدت فشار خون در نوع ثانویه معمولاً بیشتر است و به سختی به داروها پاسخ میدهد. علائم عمومی شامل سردردهای شدید، خستگی مفرط، مشکلات بینایی، درد قفسه سینه و تنگی نفس است. اما علائم اختصاصی بسته به علت بیماری متفاوت است. برای مثال، اگر علت بیماری “فئوکروموسیتوما” (تومور غده فوق کلیوی) باشد، بیمار حملات ناگهانی شامل تپش قلب شدید، تعریق فراوان، اضطراب و رنگپریدگی را تجربه میکند.
اگر علت “سندروم کوشینگ” (افزایش کورتیزول) باشد، علائمی مانند افزایش وزن در ناحیه تنه، گرد شدن صورت (صورت ماه شکل)، رشد موهای زائد و خطوط بنفش روی شکم دیده میشود. در موارد مربوط به “تنگی شریان کلیوی”، ممکن است عملکرد کلیه به سرعت افت کند. در افرادی که علت بیماریشان “آپنه خواب” است، خروپف شدید شبانه و خوابآلودگی مفرط در طول روز از علائم بارز است. ضعف عضلانی و تشنگی زیاد نیز میتواند نشانهای از “آلدوسترونیسم اولیه” (یک اختلال هورمونی) باشد. توجه به این جزئیات و گزارش دقیق آنها به پزشک، کلید تشخیص سریع است.
نحوه تشخیص بیماری
تشخیص پرفشاری خون ثانویه فرآیندی پیچیده و مرحلهبهمرحله است که نیاز به دقت بالایی دارد. پزشک معمولاً زمانی جستجو برای علل ثانویه را آغاز میکند که فشار خون بیمار به درمانهای معمول پاسخ ندهد، شروع ناگهانی داشته باشد، یا بیمار علائم بالینی خاصی را نشان دهد. اولین قدم، انجام آزمایشهای خون و ادرار کامل است. در آزمایش خون، سطح الکترولیتها (مانند سدیم و پتاسیم)، کراتینین (برای بررسی عملکرد کلیه)، قند خون و سطح هورمونهایی مانند تیروئید، آلدوسترون، رنین و کورتیزول اندازهگیری میشود. پایین بودن پتاسیم خون میتواند سرنخ مهمی برای مشکلات غده فوق کلیوی باشد.
تصویربرداری نقش حیاتی در تشخیص دارد. سونوگرافی کلیه و داپلر شریانهای کلیوی اولین روش برای بررسی اندازه کلیهها و جریان خون آنهاست. اگر در سونوگرافی تنگی شریان مشاهده شود، ممکن است سیتی آنژیوگرافی یا امآرآی (MRI) برای دیدن دقیق عروق تجویز شود. برای بررسی تومورهای غده فوق کلیوی نیز سیتیاسکن یا امآرآی شکم انجام میشود.
اگر پزشک به مشکلات خواب شک کند، “تست خواب” (Polysomnography) را درخواست میکند تا وضعیت تنفس بیمار در خواب بررسی شود. در برخی موارد خاص، ممکن است نیاز به نمونهبرداری از وریدهای کلیوی یا آزمایشهای هستهای باشد. تشخیص دقیق علت، نقشه راه درمان را مشخص میکند و میتواند بیمار را از مصرف مادامالعمر داروهای فشار خون نجات دهد.
علت ابتلا به پرفشاری خون ثانویه
علل ابتلا به پرفشاری خون ثانویه بسیار متنوع هستند و میتوانند ارگانهای مختلفی را درگیر کنند. شایعترین علت، بیماریهای کلیوی است. کلیهها نقش اصلی را در تنظیم فشار خون دارند. هرگونه آسیب به بافت کلیه (مانند بیماری کلیه پلیکیستیک یا نفروپاتی دیابتی) یا تنگی در شریانهایی که به کلیه خونرسانی میکنند (تنگی شریان کلیوی)، باعث میشود کلیه هورمونهایی ترشح کند که فشار خون را به شدت بالا میبرند تا جریان خون خود را حفظ کنند.
دومین گروه مهم، اختلالات غدد درونریز (هورمونی) هستند. غدد فوق کلیوی (آدرنال) در بالای کلیهها قرار دارند و هورمونهای تنظیمکننده فشار خون را تولید میکنند. تومورهای خوشخیم در این غدد میتوانند باعث ترشح بیش از حد آلدوسترون (سندرم کان) شوند که باعث احتباس آب و نمک و افزایش فشار خون میشود. همچنین تومورهای نادری به نام فئوکروموسیتوما باعث ترشح آدرنالین زیاد و افزایش ناگهانی فشار میشوند. مشکلات تیروئید (هم کمکاری و هم پرکاری) و پاراتیروئید نیز میتوانند فشار خون را تحت تأثیر قرار دهند.
آپنه انسدادی خواب یکی دیگر از علل بسیار شایع و اغلب نادیده گرفته شده است. در این حالت، تنفس فرد در خواب بارها قطع میشود. این قطع تنفس باعث افت اکسیژن خون و استرس شدید به بدن میشود که سیستم عصبی را تحریک کرده و فشار خون را بالا میبرد. ناهنجاریهای مادرزادی رگها مانند “کوارکتاسیون آئورت” (تنگی مادرزادی آئورت) نیز میتواند علت فشار خون بالا در جوانان باشد. مصرف برخی داروها، الکل و مواد مخدر نیز از علل دارویی و محیطی محسوب میشوند.
تفاوت بیماری در مردان و زنان
پرفشاری خون ثانویه در مردان و زنان میتواند الگوهای متفاوتی داشته باشد که ناشی از تفاوتهای هورمونی و آناتومیک است. در زنان جوان، یکی از علل شایع تنگی شریان کلیوی، بیماری به نام “دیسپلازی فیبرomuskuلار” است. در این بیماری، دیواره شریانها به صورت غیرطبیعی رشد میکند و باعث تنگی میشود، در حالی که در مردان تنگی شریان کلیوی بیشتر ناشی از رسوب چربی (آترواسکلروز) در سنین بالاتر است.
همچنین زنان به دلیل مصرف قرصهای ضدبارداری خوراکی (OCP) بیشتر در معرض فشار خون ثانویه هستند. استروژن موجود در این قرصها میتواند در برخی افراد باعث افزایش فشار خون شود. بارداری نیز دوران حساسی است که در آن فشار خون ثانویه میتواند به شکل پره اکلامپسی بروز کند.
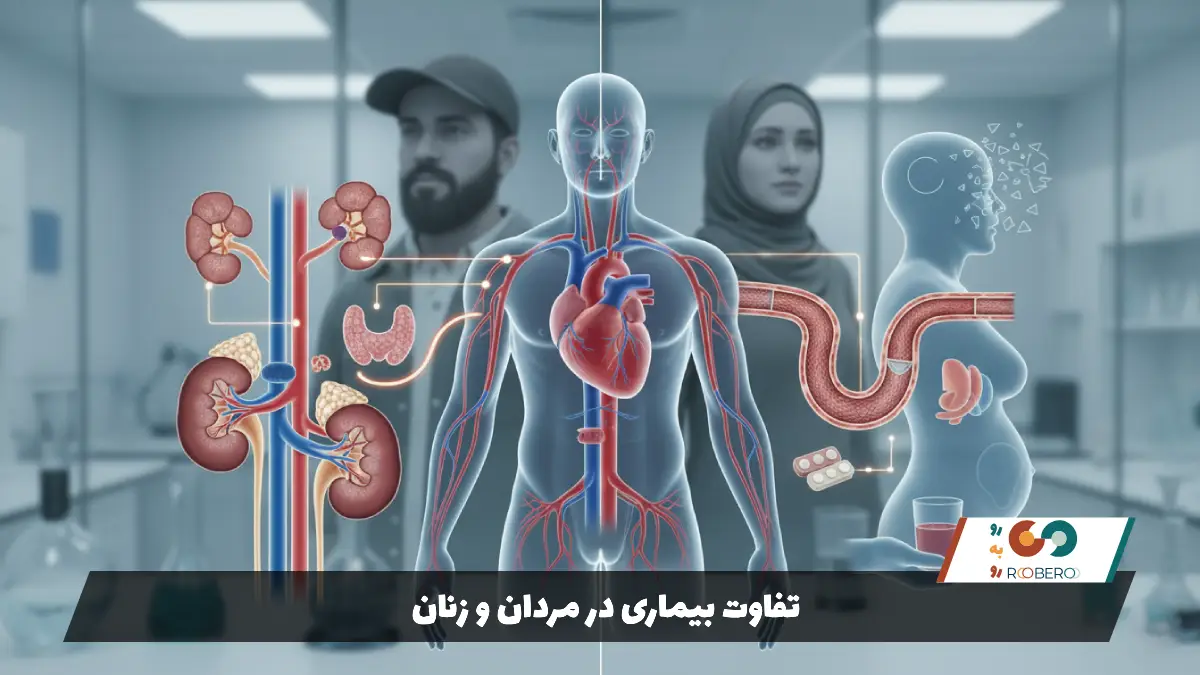
در مقابل، مردان شیوع بالاتری در ابتلا به آپنه انسدادی خواب دارند. چاقی بالا تنه و ساختار گردن در مردان، آنها را مستعدتر به خروپف و وقفه تنفسی میکند که یکی از قویترین محرکهای فشار خون ثانویه است. همچنین شیوع مصرف الکل و برخی مواد مخدر محرک در مردان ممکن است بیشتر باشد که خود عاملی برای افزایش فشار خون است. با این حال، بیماریهایی مانند تومورهای غدد فوق کلیوی (مانند آلدوسترونیسم) در هر دو جنس تقریباً با شیوع یکسانی دیده میشوند و علائم مشابهی ایجاد میکنند.
روشهای درمان (مداخلهای و جراحی)
روش درمان پرفشاری خون ثانویه مستقیماً به علت آن بستگی دارد و هدف اصلی، رفع عامل ایجادکننده است. اگر علت بیماری تنگی شریان کلیوی باشد، ممکن است پزشک از روش آنژیوپلاستی استفاده کند. در این روش، یک بالن کوچک وارد رگ تنگ شده میشود و باد میشود تا مسیر جریان خون باز شود و اغلب یک استنت (فنر) در محل قرار داده میشود تا رگ باز بماند. این کار میتواند خونرسانی به کلیه را اصلاح کرده و فشار خون را درمان کند.
اگر علت بیماری تومورهای غده فوق کلیوی (مانند فئوکروموسیتوما یا آلدوسترونیسم) باشد، جراحی لاپاراسکوپی برای برداشتن غده یا تومور انجام میشود. این جراحی معمولاً منجر به بهبودی کامل یا کاهش چشمگیر نیاز به دارو میشود. در مواردی که تومور خوشخیم باشد و جراحی امکانپذیر نباشد، درمانهای دارویی خاص برای بلوک کردن اثر هورمونها استفاده میشود.
برای بیمارانی که از آپنه خواب رنج میبرند، استفاده از دستگاه CPAP در هنگام خواب درمان اصلی است. این دستگاه با دمیدن هوا با فشار مثبت به داخل مجاری تنفسی، راه هوایی را باز نگه میدارد و از افت اکسیژن جلوگیری میکند. درمان آپنه خواب میتواند تأثیر شگفتانگیزی در کاهش فشار خون داشته باشد. در مواردی که علت بیماری مشکلات تیروئید یا پاراتیروئید باشد، درمان دارویی یا جراحی آن غدد، فشار خون را نیز اصلاح میکند.
درمان دارویی (مدیریت علت و علامت)
درمان دارویی در فشار خون ثانویه دو جنبه دارد: یکی کنترل فشار خون بالا برای جلوگیری از سکته و آسیب قلبی، و دیگری درمان دارویی بیماری زمینهای. تا زمانی که بیماری اصلی درمان نشود (یا اگر قابل درمان قطعی نباشد)، پزشک داروهای فشار خون قوی تجویز میکند. در مواردی مانند آلدوسترونیسم اولیه (تولید زیاد آلدوسترون)، داروی خاصی به نام اسپیرونولاکتون (Spironolactone) تجویز میشود. این دارو دقیقاً اثر هورمون آلدوسترون را مسدود میکند و بسیار موثرتر از سایر داروهای فشار خون در این بیماران عمل میکند.
برای بیماران مبتلا به فئوکروموسیتوما، قبل از جراحی از داروهای مسدودکننده آلفا و بتا (مانند فنوکسیبنزامین و پروپرانولول) استفاده میشود تا اثرات آدرنالین بر قلب و عروق کنترل شود. در بیمارانی که مشکل کلیوی دارند، داروهای خانواده مهارکننده ACE یا ARB (مانند لوزارتان) معمولاً ترجیح داده میشوند زیرا از بافت کلیه محافظت میکنند، البته به شرطی که تنگی دوطرفه شریان کلیوی وجود نداشته باشد.
نکته مهم این است که گاهی اوقات حتی پس از رفع علت ثانویه (مثلاً جراحی تومور)، فشار خون بلافاصله نرمال نمیشود. دلیل این امر تغییرات ساختاری است که در طول زمان در رگها ایجاد شده است. در این موارد، ممکن است نیاز باشد بیمار برای مدتی یا همیشه دوز کمی از دارو را ادامه دهد. پایبندی به مصرف داروها در این بیماران حیاتی است زیرا نوسانات فشار خون در نوع ثانویه میتواند بسیار شدید و خطرناک باشد.
درمان خانگی و سبک زندگی
درمانهای خانگی در پرفشاری خون ثانویه نقش مکمل و حمایتی دارند. اگرچه اصلاح سبک زندگی به تنهایی نمیتواند یک تومور یا تنگی شریان را درمان کند، اما برای موفقیت درمان پزشکی ضروری است. یکی از مهمترین اقدامات، کاهش وزن است. به ویژه در بیمارانی که دچار آپنه خواب هستند، کاهش وزن میتواند شدت آپنه را کم کرده و فشار خون را بهبود بخشد. حتی ۱۰ درصد کاهش وزن میتواند تفاوت بزرگی ایجاد کند.
مدیریت استرس نیز بسیار مهم است. استرس میتواند باعث ترشح هورمونهایی شود که وضعیت را در بیماریهایی مانند کوشینگ یا مشکلات تیروئید بدتر میکند. تکنیکهای آرامسازی، یوگا و خواب کافی به تعادل هورمونی بدن کمک میکنند. ترک سیگار و الکل یک ضرورت مطلق است، زیرا این مواد با بسیاری از داروها تداخل دارند و خودشان فشار خون را بالا میبرند.
پایش مداوم فشار خون در خانه و ثبت دقیق آن، به پزشک کمک میکند تا بفهمد آیا درمان علت زمینهای موفقیتآمیز بوده است یا خیر. بیمار باید یاد بگیرد که فشار خون خود را در شرایط آرام و به روش صحیح اندازهگیری کند. همچنین پرهیز از داروهای بدون نسخهای که فشار خون را بالا میبرند (مانند مسکنهای NSAID مثل ایبوپروفن یا قطرههای ضد احتقان بینی) بخشی از مراقبتهای خانگی است.
رژیم غذایی مناسب برای پرفشاری خون ثانویه
رژیم غذایی در این بیماران باید هم فشار خون را هدف بگیرد و هم ملاحظات بیماری زمینهای را در نظر داشته باشد. اصل کلی، همان رژیم DASH و کمنمک است. محدودیت شدید سدیم (نمک) به کمتر از ۱۵۰۰ میلیگرم در روز برای همه بیماران، به ویژه کسانی که مشکل کلیوی یا آلدوسترونیسم دارند، حیاتی است. نمک باعث احتباس آب شده و اثرات هورمونهای فشار خون را تشدید میکند.
برای بیماران کلیوی، ممکن است محدودیت در مصرف پروتئین، پتاسیم و فسفر نیز لازم باشد. این بیماران باید تحت نظر متخصص تغذیه باشند تا تعادل الکترولیتهای بدنشان به هم نریزد (مثلاً مصرف زیاد موز یا گوجهفرنگی که پتاسیم دارند، برای برخی بیماران کلیوی خطرناک است). اما برای سایر بیماران، مصرف پتاسیم کافی (از طریق میوه و سبزی) مفید است.
بیماران مبتلا به سندرم کوشینگ باید مراقب مصرف قند و کربوهیدرات باشند، زیرا این بیماری آنها را مستعد دیابت میکند. رژیم غذایی سرشار از فیبر، غلات کامل و چربیهای سالم (مانند روغن زیتون) به حفظ سلامت قلب و عروق که تحت فشار هستند، کمک میکند. پرهیز از مصرف شیرینبیان (که حاوی مادهای شبیه آلدوسترون است) و نوشیدنیهای انرژیزا نیز توصیه میشود.
عوارض و خطرات پرفشاری خون ثانویه
پرفشاری خون ثانویه اگر تشخیص داده نشود یا درمان نگردد، خطرات بسیار جدیتری نسبت به نوع اولیه دارد، زیرا هم فشار خون بالاتر است و هم بیماری زمینهای به بدن آسیب میزند. خطر سکته مغزی (هم خونریزی و هم انسداد) در این بیماران بسیار بالاست. قلب تحت فشار زیاد دچار ضخیم شدگی دیواره (هیپرتروفی) و در نهایت نارسایی قلبی میشود.
آسیب کلیوی در این بیماری یک چرخه معیوب است؛ بیماری کلیوی باعث فشار خون میشود و فشار خون بالا، بافت باقیمانده کلیه را تخریب میکند و بیمار را به سمت دیالیز یا پیوند کلیه میبرد. آنوریسم (باد کردن و پارگی رگهای اصلی مانند آئورت) یکی دیگر از خطرات کشنده است.
آسیب به شبکیه چشم (رتینوپاتی) میتواند منجر به تاری دید و نابینایی شود. علاوه بر این، بیماریهای زمینهای عوارض خود را دارند؛ مثلاً آپنه خواب درمان نشده خطر حوادث حین رانندگی و سکته قلبی در خواب را افزایش میدهد. تومورهای هورمونی نیز میتوانند باعث مشکلات متابولیک شدید شوند. تشخیص زودهنگام تنها راه پیشگیری از این آسیبهای دائمی است.
بیماری در کودکان و دوران بارداری
در کودکان، برخلاف بزرگسالان، اکثر موارد فشار خون بالا از نوع ثانویه است. یعنی اگر کودکی فشار خون بالا داشته باشد، پزشک با احتمال ۷۰ تا ۸۰ درصد به دنبال یک علت مشخص میگردد. شایعترین علل در کودکان، مشکلات کلیوی (مانند عفونتهای مکرر، ناهنجاریهای ساختاری کلیه) و مشکلات قلبی (مانند کوارکتاسیون آئورت) است. درمان در کودکان اغلب متمرکز بر رفع این مشکلات ساختاری است.
در دوران بارداری، پرفشاری خون ثانویه میتواند بسیار خطرناک باشد. زنانی که بیماری کلیوی یا مشکلات هورمونی دارند، بارداری پرخطری را تجربه میکنند. فشار خون بالا میتواند منجر به پره اکلامپسی، زایمان زودرس، جدا شدن جفت و محدودیت رشد جنین شود. برخی از داروهای معمول فشار خون برای جنین سمی هستند و باید قبل یا حین بارداری با داروهای ایمنتر (مانند متیلدوپا یا لابتالول) جایگزین شوند. کنترل دقیق فشار خون و پایش مداوم مادر و جنین در این دوران حیاتی است.
طول درمان و پیشآگهی
طول درمان در پرفشاری خون ثانویه کاملاً وابسته به علت آن است و این نقطه قوت این بیماری است. اگر علت قابل رفع باشد (مانند برداشتن تومور آدرنال یا باز کردن تنگی شریان کلیوی)، بیمار ممکن است به طور کامل درمان شود و دیگر نیازی به دارو نداشته باشد. این یعنی طول درمان محدود به دوره جراحی و نقاهت است.
اما اگر علت بیماری مزمن و غیرقابل برگشت باشد (مانند نارسایی مزمن کلیه)، درمان مادامالعمر خواهد بود و هدف کنترل بیماری است. حتی در مواردی که جراحی موفقیتآمیز است، اگر فشار خون برای سالهای طولانی بالا بوده باشد، ممکن است تغییرات ساختاری در رگها ایجاد شده باشد که باعث میشود فشار خون کاملاً به حالت نرمال برنگردد، اما با دوز کمتری از دارو کنترل شود. پیگیریهای منظم پس از درمان علت زمینهای ضروری است تا از عدم عود بیماری اطمینان حاصل شود.
پرفشاری خون ناشی از دارو
یکی از شایعترین و قابل پیشگیریترین انواع فشار خون ثانویه، نوع دارویی است. بسیاری از افراد نمیدانند که داروهای رایجی که مصرف میکنند، عامل بالا رفتن فشارشان است. مسکنهای ضدالتهاب غیراستروئیدی (NSAIDs) مانند ایبوپروفن، ناپروکسن و دیکلوفناک، با احتباس آب و نمک و تنگ کردن عروق کلیه، فشار خون را بالا میبرند.
داروهای ضد احتقان بینی (مانند سودوافدرین) که در قرصهای سرماخوردگی وجود دارند، محرک هستند و فشار را افزایش میدهند. برخی داروهای ضدافسردگی، کورتونها و قرصهای لاغری حاوی محرک نیز متهمان ردیف اول هستند. قطع یا جایگزینی این داروها تحت نظر پزشک، سادهترین راه درمان این نوع فشار خون است.
ارتباط مرموز آپنه خواب و فشار خون
آپنه انسدادی خواب (OSA) رابطهای دوطرفه و قدرتمند با فشار خون دارد. وقتی در خواب راه هوایی بسته میشود، سطح اکسیژن خون افت میکند. مغز برای نجات بدن از خفگی، سیگنال بیداری میفرستد و همزمان حجم زیادی هورمون استرس (آدرنالین) آزاد میکند تا رگها منقبض شوند و خون اکسیژندار به مغز و قلب برسد. این اتفاق ممکن است صدها بار در شب رخ دهد. این نوسانات شدید شبانه باعث میشود فشار خون در طول روز نیز بالا بماند. درمان آپنه با دستگاه CPAP اغلب باعث کاهش چشمگیر نیاز به داروهای فشار خون میشود.
جمعبندی
پرفشاری خون ثانویه وضعیتی است که در آن فشار خون بالا، علامت یک بیماری زمینهای دیگر مانند مشکلات کلیوی، اختلالات غدد آدرنال یا آپنه خواب است. نشانههای بیماری شامل شروع ناگهانی، مقاومت به دارو و علائم خاص هورمونی است. نحوه تشخیص نیازمند آزمایشهای خون، ادرار و تصویربرداری دقیق است.
روشهای درمان بر رفع علت اصلی متمرکز است؛ از جراحی تومور و آنژیوپلاستی گرفته تا استفاده از دستگاه CPAP. درمان دارویی شامل داروهای فشار خون و داروهای خاص بیماری زمینهای (مثل اسپیرونولاکتون) است. رژیم غذایی مناسب کمنمک است. تفاوت بیماری در مردان و زنان در علل زمینهای (مثل دیسپلازی در زنان و آپنه در مردان) دیده میشود. عوارض و خطرات جدی است اما با تشخیص درست، امکان درمان قطعی در بسیاری از موارد وجود دارد که این بزرگترین تفاوت آن با نوع اولیه است.

