بیماری سیروز صفراوی اولیه (Primary Biliary Cirrhosis – PBC)

- راهنمای جامع کلانژیت صفراوی اولیه (PBC): از تغییر نام تا مدیریت مادامالعمر
- نامهای دیگر بیماری و تغییر نام مهم در تاریخ پزشکی
- نشانههای بیماری کلانژیت صفراوی اولیه (PBC)
- علت ابتلا به کلانژیت صفراوی اولیه
- نحوه تشخیص بیماری PBC
- تفاوت بیماری در مردان و زنان
- روشهای درمان و درمان دارویی PBC
- رژیم غذایی مناسب برای PBC
- درمان خانگی و اصلاح سبک زندگی
- عوارض و خطرات بیماری
- کلانژیت صفراوی اولیه در کودکان و دوران بارداری
- پیشگیری از بیماری
- طول درمان PBC
راهنمای جامع کلانژیت صفراوی اولیه (PBC): از تغییر نام تا مدیریت مادامالعمر
نامهای دیگر بیماری و تغییر نام مهم در تاریخ پزشکی
در متون پزشکی و جستجوهای اینترنتی، ممکن است با دو نام برای این بیماری روبرو شوید: سیروز صفراوی اولیه (Primary Biliary Cirrhosis) و کلانژیت صفراوی اولیه (Primary Biliary Cholangitis). هر دو نام به یک بیماری اشاره دارند و مخفف هر دو در انگلیسی PBC است. اما درک تفاوت این دو نام برای بیمار بسیار حیاتی است و بار روانی متفاوتی دارد. برای دههها، پزشکان از واژه “سیروز” استفاده میکردند. کلمه سیروز در پزشکی به معنای مرحله نهایی آسیب کبدی است که در آن بافت کبد بهطور کامل با بافت اسکار (زخم) جایگزین شده و عملکرد خود را از دست داده است. این واژه برای بیمارانی که تازه تشخیص داده میشدند، بسیار ترسناک بود زیرا تداعیکننده نارسایی کبد و نیاز به پیوند بود.
اما واقعیت این است که اکثر بیمارانی که امروزه شناسایی میشوند، در مراحل اولیه بیماری هستند و اصلاً دچار سیروز نشدهاند. داروهای مدرن نیز به خوبی از پیشرفت بیماری جلوگیری میکنند. به همین دلیل، در سال ۲۰۱۵، انجمنهای کبدشناسی آمریکا و اروپا رسماً نام بیماری را به “کلانژیت صفراوی اولیه” تغییر دادند. واژه “کلانژیت” (Cholangitis) به معنای “التهاب مجاری صفراوی” است. این نام بسیار دقیقتر است، زیرا مشکل اصلی در این بیماری، التهاب مجاری ریز داخل کبد است، نه اسکار نهایی کبد. بنابراین، اگر جایی نام قدیمی را دیدید، نترسید؛ این فقط یک نامگذاری قدیمی است و لزوماً به معنای وضعیت کبد شما نیست.
علاوه بر این دو نام اصلی، در متون تخصصی ممکن است با اصطلاح “Chronic Nonsuppurative Destructive Cholangitis” نیز روبرو شوید که توصیف پاتولوژیک بیماری است: التهاب مزمن، بدون چرک و تخریبکننده مجاری صفراوی. شناخت این نامها به شما کمک میکند تا هنگام مطالعه آزمایشها یا مقالات خارجی دچار سردرگمی نشوید. مهمترین نکتهای که باید به خاطر بسپارید این است که PBC یک بیماری خودایمنی است که کبد را هدف میگیرد، اما با تشخیص زودهنگام، لزوماً به نارسایی کبد ختم نمیشود.
نشانههای بیماری کلانژیت صفراوی اولیه (PBC)
بیماری PBC اغلب به عنوان یک “بیماری خاموش” شناخته میشود. تعداد زیادی از بیماران (شاید بیش از ۵۰ درصد) در لحظه تشخیص هیچگونه علامتی ندارند و بیماری آنها صرفاً به دلیل بالا بودن آنزیمهای کبدی در یک آزمایش خون چکاپ روتین کشف میشود. با این حال، زمانی که علائم ظاهر میشوند، میتوانند کیفیت زندگی فرد را تحت تأثیر قرار دهند. شایعترین و اغلب ناتوانکنندهترین علامت این بیماری، خستگی مفرط (Fatigue) است. این خستگی با خستگی معمولی ناشی از کار زیاد تفاوت دارد؛ نوعی احساس فرسودگی عمیق است که حتی با خواب کافی هم برطرف نمیشود و لزوماً به شدت آسیب کبدی مرتبط نیست (یعنی ممکن است کبد آسیب کمی دیده باشد اما خستگی شدید باشد).
دومین علامت بسیار شایع و آزاردهنده، خارش پوست (Pruritus) است. این خارش میتواند در هر جای بدن رخ دهد اما اغلب در کف دستها و پاها شروع میشود و شبها شدت میگیرد، بهطوری که مانع خواب راحت بیمار میشود. علت دقیق این خارش هنوز کاملاً مشخص نیست، اما تجمع مواد صفراوی یا ترکیبات خاصی در خون که باید توسط کبد دفع میشدند، عامل تحریک پایانه های عصبی پوست هستند. برخلاف حساسیتهای پوستی، در این حالت معمولاً راش یا جوش پوستی (قبل از خاراندن) دیده نمیشود و خارش حالتی درونی دارد.
سایر علائم بالینی که ممکن است در مراحل پیشرفتهتر یا در برخی افراد دیده شوند شامل خشکی چشم و خشکی دهان است که به آن “سندرم سیککا” (Sicca Syndrome) میگویند. همچنین ممکن است بیمار در ناحیه بالا و سمت راست شکم (محل قرارگیری کبد) احساس درد یا ناراحتی مبهم داشته باشد. تیرگی پوست (هایپرپیگمانتاسیون) ناشی از خاراندن مداوم و تغییرات ملانین نیز ممکن است رخ دهد.
یک علامت فیزیکی خاص دیگر، پیدایش تودههای کوچک زرد رنگ چربی زیر پوست است که به آنها “زانتوما” (Xanthomas) یا “زانتلاسما” (Xanthelasmas – اگر اطراف چشم باشد) میگویند. این تودهها به دلیل اختلال در متابولیسم چربیها و کلسترول بالا (که در این بیماری شایع است) ایجاد میشوند. در مراحل نهایی و اگر بیماری درمان نشود و به سیروز ختم شود، علائم نارسایی کبد مثل زردی شدید چشم و پوست (یرقان)، تجمع آب در شکم (آسیت) و تورم پاها بروز میکند.
علت ابتلا به کلانژیت صفراوی اولیه
علت دقیق بروز PBC هنوز یک معمای حلنشده در دنیای پزشکی است، اما دانشمندان با قطعیت میدانند که این یک بیماری خودایمنی است. در بیماریهای خودایمنی، سیستم دفاعی بدن به اشتباه بافتهای خودی را بیگانه تشخیص داده و به آنها حمله میکند. در PBC، سلولهای ایمنی (به ویژه لنفوسیتهای T) به مجاری صفراوی کوچک و متوسط درون کبد حمله میکنند. این مجاری وظیفه دارند صفرا را که کبد تولید میکند به روده ببرند. وقتی این مجاری تخریب شوند، صفرا در کبد تجمع مییابد. صفرا مایعی است که اگر در جای درست نباشد، مانند اسید عمل کرده و باعث تخریب بافت کبد میشود.
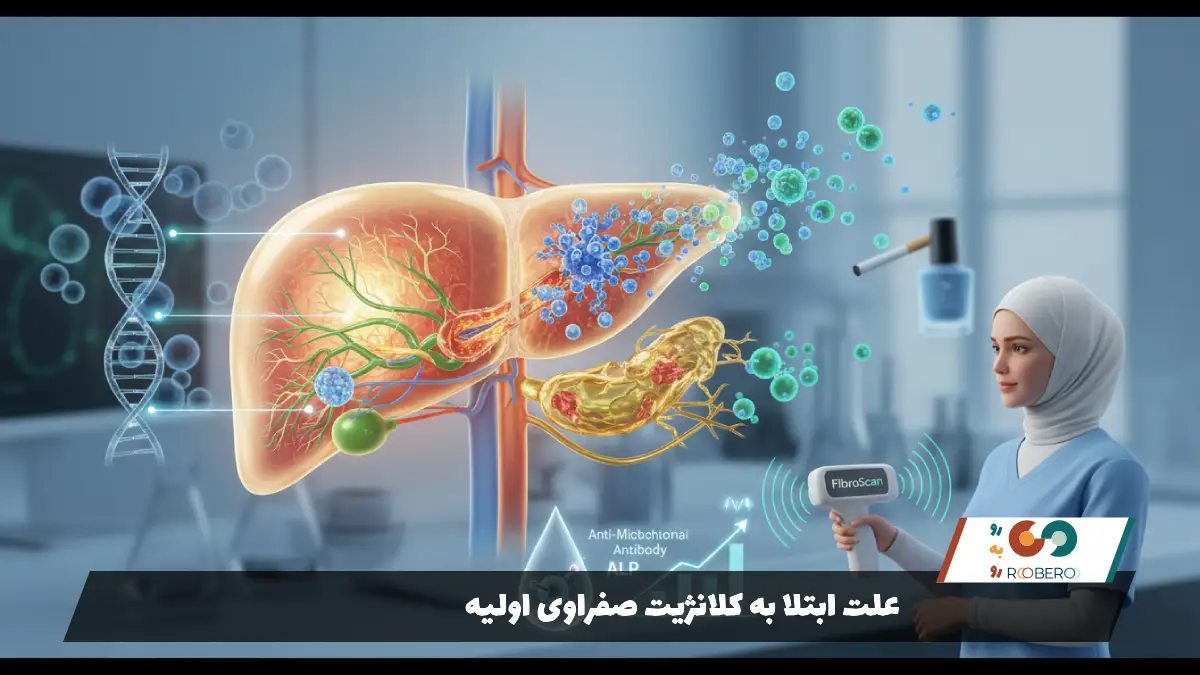
فرضیه غالب در پزشکی مدرن، ترکیبی از “ژنتیک” و “محرکهای محیطی” است. از نظر ژنتیکی، اگر یکی از بستگان درجه یک (مادر یا خواهر) مبتلا باشد، ریسک ابتلا در فرد دیگر خانواده کمی بالاتر میرود، اما این بیماری بهصورت مستقیم مثل هموفیلی به ارث نمیرسد. ژنهای خاصی که مسئول تنظیم سیستم ایمنی هستند در افراد مبتلا تفاوتهایی دارند که آنها را مستعد میکند.
در مورد محرکهای محیطی، تئوریهای جذابی وجود دارد. یکی از قویترین آنها “تقلید مولکولی” (Molecular Mimicry) است. دانشمندان معتقدند ممکن است سیستم ایمنی فرد ابتدا برای مبارزه با یک باکتری (مانند باکتریهای عفونت ادراری مثل E. coli) یا ویروس فعال شود. پروتئینهای این میکروبها شباهت زیادی به پروتئینهای سطح مجاری صفراوی دارند. پس از نابودی میکروب، سیستم ایمنی گیج شده و همچنان به حمله خود علیه بافت کبد که شبیه میکروب است، ادامه میدهد.
عوامل محیطی دیگری نیز به عنوان محرک یا تشدیدکننده شناسایی شدهاند. سیگار کشیدن یکی از فاکتورهای خطر محیطی تایید شده است که میتواند مواد شیمیایی سمی را وارد بدن کند. همچنین تماس با مواد سمی محیطی در خاکهای آلوده یا مواد شیمیایی صنعتی نیز مورد بررسی قرار گرفتهاند. استفاده زیاد از لوازم آرایشی ناخن (لاک ناخن) و رنگ مو در برخی مطالعات اپیدمیولوژیک قدیمی به عنوان فاکتور خطر مطرح شد، اما هنوز قطعیت کامل ندارد. در نهایت، PBC نتیجه یک بدشانسی بیولوژیک است که در آن فردِ دارای زمینه ژنتیکی با یک عامل محیطی روبرو شده و سیستم ایمنیاش از کنترل خارج میشود.
نحوه تشخیص بیماری PBC
تشخیص PBC امروزه بسیار دقیقتر و کمتهاجمیتر از گذشته انجام میشود. کلید طلایی تشخیص این بیماری، یک آزمایش خون اختصاصی است. پزشکان ابتدا آنزیمهای کبدی را بررسی میکنند. در PBC، آنزیمی به نام آلکالین فسفاتاز (ALP) به طور غیرطبیعی و مداوم بالا است. بالا بودن ALP نشاندهنده انسداد یا آسیب در مجاری صفراوی است. اگر این آنزیم بالا باشد، پزشک به سراغ تست اختصاصیتری میرود.
آزمایش آنتیبادی ضدمیتوکندریایی یا Anti-Mitochondrial Antibody (AMA) مهمترین ابزار تشخیصی است. این آنتیبادی در خون حدود ۹۵ درصد از بیماران مبتلا به PBC وجود دارد و بسیار اختصاصی است؛ یعنی به ندرت در افراد سالم یا بیماران دیگر دیده میشود. اگر فردی آنزیم ALP بالا داشته باشد و تست AMA او نیز مثبت باشد، تشخیص PBC تقریباً قطعی است و معمولاً نیاز به اقدام دیگری نیست.
در مواردی که تست AMA منفی است اما پزشک همچنان به بیماری مشکوک است (که به آن PBC با AMA منفی میگویند)، ممکن است آزمایشهای آنتیبادی دیگری مثل ANA (آنتیبادی ضد هسته) درخواست شود. در این موارد خاص، یا زمانی که پزشک میخواهد میزان آسیب وارده به کبد (درجه فیبروز یا اسکار) را بداند، از روشهای تصویربرداری استفاده میشود. سونوگرافی کبد معمولاً اولین قدم است تا مطمئن شوند سنگ کیسه صفرا یا تومور باعث انسداد نشده است.
برای تعیین میزان سفتی کبد و مرحله بیماری، امروزه به جای نمونهبرداری دردناک، از روشی به نام “فیبرو اسکن” (FibroScan) استفاده میشود. این دستگاه مانند سونوگرافی است و با ارسال امواج لرزشی، میزان سفتی بافت کبد را میسنجد. هرچه کبد سفتتر باشد، یعنی آسیب و اسکار بیشتری دارد. بیوپسی یا نمونهبرداری از کبد (وارد کردن سوزن به کبد و برداشتن تکهای از بافت) که زمانی استاندارد طلایی بود، امروزه تنها در موارد پیچیده که تشخیص با آزمایش خون ممکن نیست یا شک به وجود همزمان هپاتیت خودایمنی وجود دارد، انجام میشود.
تفاوت بیماری در مردان و زنان
یکی از بارزترین ویژگیهای کلانژیت صفراوی اولیه، تفاوت خیرهکننده شیوع آن بین دو جنس است. PBC به شدت زنانه است؛ به طوری که حدود ۹۰ درصد از مبتلایان را زنان تشکیل میدهند. این نسبت ۹ به ۱، یکی از بالاترین تفاوتهای جنسیتی در میان بیماریهای خودایمنی است. بیماری معمولاً در زنان میانسال (بین ۴۰ تا ۶۰ سال) تشخیص داده میشود.

دلیل این تفاوت چشمگیر احتمالاً در هورمونهای جنسی و کروموزومها نهفته است. سیستم ایمنی زنان به طور کلی فعالتر و قویتر از مردان است (که باعث مقاومت بیشتر در برابر عفونتها میشود)، اما همین ویژگی آنها را مستعد بیماریهای خودایمنی میکند. استروژن ممکن است بر سیستم ایمنی تأثیر بگذارد و واکنشهای علیه خودی را تقویت کند. همچنین برخی ژنهای مرتبط با ایمنی روی کروموزوم X قرار دارند و چون زنان دو کروموزوم X دارند، ممکن است بیان این ژنها در آنها بیشتر باشد.
در مورد مردان، اگرچه کمتر مبتلا میشوند، اما روند بیماری ممکن است متفاوت باشد. مطالعات نشان دادهاند که مردان اغلب در سنین بالاتر تشخیص داده میشوند و متاسفانه در زمان تشخیص، بیماری آنها پیشرفتهتر است. این شاید به این دلیل باشد که پزشکان کمتر به احتمال وجود این بیماری در مردان شک میکنند و آزمایشهای لازم را دیرتر درخواست میکنند. همچنین شواهدی وجود دارد که نشان میدهد پاسخ به درمان در مردان ممکن است کمی ضعیفتر باشد یا ریسک ابتلا به سرطان کبد (هپاتوسلولار کارسینوما) در مردان مبتلا به سیروز ناشی از PBC، نسبت به زنان کمی بالاتر باشد. با این حال، اصول درمانی برای هر دو جنس یکسان است.
روشهای درمان و درمان دارویی PBC
هدف اصلی درمان در PBC، توقف یا کند کردن روند تخریب مجاری صفراوی و مدیریت علائم آزاردهنده است. خبر خوب این است که اگر درمان در مراحل اولیه شروع شود، اکثر بیماران میتوانند طول عمر طبیعی داشته باشند. داروی خط اول و استاندارد طلایی درمان، اورسودیوکسی کولیک اسید (Ursodeoxycholic Acid) یا به اختصار UDCA است. این دارو یک اسید صفراوی طبیعی و غیرسمی است که در بدن خرسها به وفور یافت میشود (نام آن از کلمه لاتین Ursa به معنی خرس گرفته شده است).
مکانیسم اثر UDCA جالب است: این دارو جایگزین اسیدهای صفراوی سمی در کبد میشود، جریان صفرا را تسهیل میکند و التهاب را کاهش میدهد. این دارو باید بهصورت مادامالعمر مصرف شود. حدود ۶۰ تا ۷۰ درصد بیماران به UDCA پاسخ کامل میدهند، یعنی آنزیمهای کبدی آنها به حد نرمال بازمیگردد و پیشرفت بیماری متوقف میشود. این دارو عوارض جانبی کمی دارد که شایعترین آن افزایش وزن مختصر یا ریزش موی موقت است.
برای بیمارانی که به UDCA پاسخ کافی نمیدهند، داروهای خط دوم وارد میدان میشوند. یکی از این داروها اوبتیکولیک اسید (Obeticholic Acid – OCA) است که در سالهای اخیر تایید شده است. این دارو میتواند به تنهایی یا همراه با UDCA مصرف شود. همچنین داروهای دیگری از خانواده “فیبراتها” (مانند بنزافیبرات) که معمولاً برای چربی خون استفاده میشوند، نشان دادهاند که میتوانند در بهبود PBC موثر باشند و گاهی توسط متخصصان کبد تجویز میشوند.
بخش مهم دیگر درمان، مدیریت علائم است. برای کنترل خارش شدید، از پودری به نام “کلستیرامین” استفاده میشود که به اسیدهای صفراوی در روده متصل شده و آنها را دفع میکند. داروهای دیگری مثل ریفامپین (آنتیبیوتیک) یا نالتروکسون (ضد مخدر) نیز برای خارشهای مقاوم کاربرد دارند. برای خشکی چشم از قطرههای اشک مصنوعی و برای خشکی دهان از بزاق مصنوعی یا آدامسهای بدون قند استفاده میشود. در نهایت، برای تعداد کمی از بیماران که درمانهای دارویی پاسخگو نیست و کبد دچار نارسایی کامل میشود، پیوند کبد تنها راه نجات است که خوشبختانه نتایج بسیار موفقی در بیماران PBC دارد.
رژیم غذایی مناسب برای PBC
رژیم غذایی در PBC نقش درمانی مستقیم ندارد (یعنی بیماری را درمان نمیکند) اما برای حفظ سلامت کبد و جلوگیری از عوارض حیاتی است. از آنجایی که در این بیماری جریان صفرا به روده کم میشود، هضم و جذب چربیها مختل میگردد. ویتامینهای محلول در چربی (A, D, E, K) برای جذب شدن نیاز به صفرا دارند. بنابراین، کمبود این ویتامینها در بیماران PBC شایع است. رژیم غذایی باید شامل مکملهای این ویتامینها تحت نظر پزشک باشد تا از مشکلاتی مثل پوکی استخوان (کمبود ویتامین D و K) یا مشکلات بینایی (کمبود ویتامین A) جلوگیری شود.
بیماران باید از یک رژیم غذایی متعادل شامل میوهها، سبزیجات، غلات کامل و پروتئینهای بدون چربی پیروی کنند. اگر بیمار دچار اضافه وزن است، کاهش وزن تدریجی بسیار مهم است زیرا کبد چرب میتواند آسیب وارده به کبدِ بیمارِ PBC را تشدید کند. برخلاف تصور عموم، حذف کامل چربی لازم نیست، اما باید از چربیهای سالم (مثل روغن زیتون) استفاده شود و چربیهای اشباع محدود گردند.
یک نکته بسیار مهم در مورد مصرف نمک است. اگر بیماری پیشرفت کرده و علائمی از تجمع آب در بدن (ورم پا یا آسیت) دیده میشود، محدودیت شدید سدیم (نمک) ضروری است. غذاهای کنسروی، فستفودها و تنقلات شور باید حذف شوند. همچنین پرهیز از الکل برای همه بیماران کبدی یک قانون طلایی است، زیرا الکل سم مستقیم کبد است و سرعت تخریب آن را چند برابر میکند. قهوه (بدون شکر و خامه زیاد) در مطالعات متعدد اثرات محافظتی بر کبد نشان داده است و مصرف متعادل آن معمولاً مجاز و حتی توصیه میشود.
درمان خانگی و اصلاح سبک زندگی
هیچ درمان خانگی، گیاهی یا سنتی نمیتواند فرآیند خودایمنی PBC را متوقف کند و جایگزین داروی اصلی (UDCA) شود. با این حال، راهکارهای خانگی میتوانند در تسکین علائم آزاردهنده بسیار موثر باشند. برای مقابله با خارش پوست که بدترین کابوس بیماران است، خنک نگه داشتن محیط خانه و پوست بسیار کمککننده است. حمام آب ولرم (نه داغ) با استفاده از صابونهای ملایم و بدون عطر، و استفاده مداوم از لوسیونهای مرطوبکننده که در یخچال نگهداری شدهاند، میتواند خارش را تسکین دهد. پوشیدن لباسهای نخی و گشاد به جای لباسهای پشمی یا تنگ نیز تحریک پوست را کم میکند.
برای مقابله با خستگی، مدیریت انرژی (Pacing) توصیه میشود. بیماران نباید سعی کنند همه کارها را در یک روز انجام دهند. تقسیم فعالیتها، استراحتهای کوتاه بین کار و داشتن خواب منظم شبانه ضروری است. ورزشهای سبک مانند پیادهروی یا یوگا، برخلاف تصور، میتواند سطح انرژی را در درازمدت افزایش دهد و از تحلیل عضلانی جلوگیری کند.
خشکی چشم و دهان را نیز میتوان با روشهای خانگی مدیریت کرد. نوشیدن جرعهجرعه آب در طول روز، استفاده از دستگاه بخور در اتاق خواب برای افزایش رطوبت هوا و مکیدن تکههای یخ یا آبنباتهای ترش بدون قند برای تحریک ترشح بزاق مفید است. رعایت بهداشت دهان و دندان بسیار مهم است زیرا خشکی دهان خطر پوسیدگی دندان را به شدت افزایش میدهد.
عوارض و خطرات بیماری
اگر PBC درمان نشود یا به درمان پاسخ ندهد، میتواند منجر به عوارض جدی شود. مهمترین خطر، پیشرفت به سمت سیروز کبدی است. در این مرحله، کبد سفت شده و عملکرد سمزدایی و تولید پروتئین آن مختل میشود. سیروز میتواند منجر به واریس مری (رگهای متورم در مری که خطر خونریزی دارند)، آسیت (آب آوردن شکم) و آنسفالوپاتی کبدی (گیجی و کما ناشی از تجمع سموم در مغز) شود.
یکی از عوارض خاموش اما خطرناک PBC، پوکی استخوان (Osteoporosis) است. حتی در مراحل اولیه بیماری و قبل از سیروز، استخوانهای بیماران ضعیف و شکننده میشود. دلیل آن ترکیبی از سوءجذب ویتامین D و کلسیم و تأثیرات خود بیماری بر متابولیسم استخوان است. بنابراین، سنجش تراکم استخوان باید به طور منظم انجام شود.
عوارض دیگر شامل کمبود ویتامینهای محلول در چربی است. کمبود ویتامین E میتواند مشکلات عصبی ایجاد کند و کمبود ویتامین K باعث اختلال در انعقاد خون و خونریزیهای غیرعادی میشود. همچنین، از آنجایی که PBC یک بیماری خودایمنی است، بیماران در معرض خطر ابتلا به سایر بیماریهای خودایمنی نیز هستند. اختلالات تیروئید (هاشیموتو)، سندرم شوگرن (خشکی چشم و دهان) و بیماری سلیاک در این بیماران شایعتر از جمعیت عادی است. افزایش کلسترول خون نیز شایع است، هرچند خوشبختانه این کلسترول بالا در بیماران PBC معمولاً باعث سکته قلبی نمیشود، اما باعث ایجاد همان تودههای چربی (زانتوما) زیر پوست میگردد.
کلانژیت صفراوی اولیه در کودکان و دوران بارداری
بیماری PBC در کودکان تقریباً دیده نمیشود. این بیماری مختص بزرگسالان است و دیدن آن در افراد زیر ۲۰ سال بسیار نادر است. اگر کودکی علائم مشابه داشته باشد، پزشکان به دنبال بیماریهای دیگر کبدی مانند “کلانژیت اسکلروزان اولیه” (PSC) یا هپاتیت خودایمنی میگردند، نه PBC.
در مورد دوران بارداری، چالشهای خاصی وجود دارد. زنانی که PBC دارند معمولاً میتوانند باردار شوند و بچه سالم به دنیا بیاورند، اما بارداری پرخطر محسوب میشود. بزرگترین مشکل در بارداری، تشدید خارش پوست است. سطح بالای هورمونهای بارداری (استروژن) میتواند جریان صفرا را کندتر کرده و خارش ناشی از PBC را غیرقابل تحمل کند.
داروی اصلی، UDCA، معمولاً در دوران بارداری ایمن تلقی میشود و پزشکان اغلب توصیه میکنند مصرف آن ادامه یابد تا از پیشرفت بیماری مادر و آسیب به جنین جلوگیری شود. با این حال، تصمیمگیری نهایی همیشه با متخصص کبد و زنان است. خطر زایمان زودرس در مادران مبتلا کمی بالاتر است. نکته مهم این است که پس از زایمان، ممکن است آنزیمهای کبدی مادر به طور ناگهانی بالا برود (Flare-up)، بنابراین پایش دقیق در ماههای اول پس از زایمان ضروری است.
پیشگیری از بیماری
از آنجایی که PBC یک بیماری خودایمنی با زمینه ژنتیکی است، راه قطعی و مشخصی برای پیشگیری از ابتلا به آن وجود ندارد. ما نمیتوانیم ژنهای خود را تغییر دهیم. با این حال، میتوان از عوامل محرک محیطی دوری کرد تا ریسک “روشن شدن” این ژنها کاهش یابد.
مهمترین اقدام پیشگیرانه، پرهیز از سیگار است. مطالعات متعددی ارتباط بین سیگار کشیدن و ابتلا به PBC را نشان دادهاند. همچنین سیگار باعث تسریع روند فیبروز (اسکار) کبد در بیماران مبتلا میشود. کاهش تماس با مواد شیمیایی سمی محیطی و رعایت بهداشت برای جلوگیری از عفونتهای مکرر ادراری (که به عنوان یک محرک احتمالی شناخته میشوند) نیز توصیههای عقلانی هستند.
برای اعضای خانواده بیماران (دختران یا خواهران)، انجام غربالگری روتین توصیه نمیشود مگر اینکه آنزیمهای کبدی در آزمایش چکاپ بالا باشد. استرس و اضطراب نیز به عنوان عوامل تشدیدکننده سیستم ایمنی شناخته میشوند، بنابراین مدیریت استرس میتواند بخشی از سبک زندگی سالم برای پیشگیری از شعلهور شدن بیماریهای خودایمنی باشد.
طول درمان PBC
کلانژیت صفراوی اولیه یک بیماری مزمن است، به این معنی که درمان آن مادامالعمر است. هیچ درمان قطعی برای “ریشهکن کردن” بیماری وجود ندارد (مگر پیوند کبد که آن هم چالشهای خود را دارد). بیمار باید تا پایان عمر داروی UDCA را مصرف کند. قطع دارو حتی در صورت طبیعی شدن آزمایشها، معمولاً باعث عود بیماری و بدتر شدن وضعیت کبد میشود.
با این حال، “طول درمان” به معنای “مدت زمان زنده ماندن” نیست. بیماران تحت درمان، امید به زندگی مشابه یا بسیار نزدیک به افراد سالم دارند. ویزیتهای پزشکی معمولاً هر ۳ تا ۶ ماه برای بررسی آزمایش خون و هر سال برای سونوگرافی و بررسی تراکم استخوان انجام میشود. پذیرش اینکه باید هر روز دارو مصرف کنید، بخش مهمی از فرآیند درمان است.
جمعبندی
بیماری کلانژیت صفراوی اولیه (PBC) که در گذشته با نام سیروز صفراوی اولیه شناخته میشد، یک بیماری خودایمنی مزمن است که عمدتاً زنان میانسال را درگیر میکند. در این بیماری، سیستم ایمنی بدن به مجاری صفراوی کوچک کبد حمله کرده و باعث التهاب و تخریب آنها میشود. مهمترین نشانههای آن خستگی مفرط و خارش پوست است، هرچند بسیاری از بیماران در مراحل اولیه بدون علامت هستند. تشخیص قطعی معمولاً با آزمایش خون و شناسایی آنتیبادی AMA انجام میشود.
اگرچه PBC درمان قطعی ندارد، اما مصرف مداوم داروی اورسودیوکسی کولیک اسید (UDCA) میتواند در اکثر بیماران روند بیماری را متوقف کرده و از رسیدن به مرحله نهایی یعنی نارسایی کبد جلوگیری کند. رژیم غذایی سالم، مکملهای ویتامین و پرهیز از الکل و سیگار اجزای کلیدی مدیریت بیماری هستند. با تشخیص زودهنگام و پایبندی به درمان دارویی، مبتلایان میتوانند از طول عمر طبیعی و کیفیت زندگی مطلوب برخوردار باشند.

