بیماری سرطان کبد (Hepatocellular Carcinoma – HCC)

- راهنمای جامع سرطان کبد (Hepatocellular Carcinoma): از تشخیص و علتشناسی تا درمانهای نوین
- اسمهای دیگر بیماری و ترمینولوژی تخصصی سرطان کبد
- نشانههای بیماری سرطان کبد (HCC)
- علت ابتلا به سرطان کبد
- نحوه تشخیص سرطان کبد
- تفاوت سرطان کبد در مردان و زنان
- روشهای درمان سرطان کبد
- درمان دارویی سرطان کبد
- درمان خانگی و طب مکمل (بایدها و نبایدها)
- رژیم غذایی مناسب برای سرطان کبد
- عوارض و خطرات سرطان کبد
- سرطان کبد در کودکان و دوران بارداری
- پیشگیری از سرطان کبد (استراتژیهای طلایی)
- طول درمان و پیشآگهی بیماری
راهنمای جامع سرطان کبد (Hepatocellular Carcinoma): از تشخیص و علتشناسی تا درمانهای نوین
اسمهای دیگر بیماری و ترمینولوژی تخصصی سرطان کبد
در دنیای پزشکی و زمانی که صحبت از سرطان کبد میشود، واژگان و اصطلاحات متعددی به کار میرود که ممکن است برای بیماران گیجکننده باشد. نام علمی و دقیق شایعترین نوع سرطان اولیه کبد، Hepatocellular Carcinoma است که به اختصار HCC نامیده میشود. بیایید این کلمه را کالبدشکافی کنیم: “Hepat” به معنای کبد، “Cellular” به معنای سلولی و “Carcinoma” به معنای سرطانی است که از بافت پوششی یا غددی آغاز میشود. بنابراین، ترجمه دقیق آن “کارسینوم سلولهای کبدی” است. این نامگذاری به این دلیل است که این سرطان مستقیماً از سلولهای اصلی کبد که “هپاتوسیت” نام دارند، آغاز میشود.
اما این تنها نامی نیست که میشنوید. گاهی اوقات پزشکان از واژه قدیمیتر “هپاتوما” (Hepatoma) استفاده میکنند. اگرچه این واژه هنوز در برخی متون دیده میشود، اما اصطلاح دقیقتر همان HCC است. نکته بسیار حیاتی در ترمینولوژی سرطان کبد، تمایز قائل شدن بین “سرطان اولیه کبد” و “سرطان ثانویه یا متاستاتیک کبد” است. وقتی مردم میگویند “فلانی سرطان کبد دارد”، در بسیاری از موارد منظورشان این است که سرطان از جای دیگری (مثلاً روده، سینه یا ریه) آغاز شده و به کبد پخش شده است. در پزشکی، به این حالت “متاستاز کبد” میگویند و رفتار و درمان آن کاملاً با HCC متفاوت است. HCC یعنی سرطان واقعاً از خودِ کبد شروع شده است.
در دستهبندیهای پزشکی، سرطانهای اولیه کبد انواع دیگری هم دارند، مانند “کلانژیوکارسینوما” (سرطان مجاری صفراوی داخل کبد) یا “آنژیوسارکوما” (سرطان رگهای خونی کبد)، اما وقتی واژه “سرطان کبد” بدون هیچ پیشوندی استفاده میشود، در ۹۰ درصد موارد منظور همان HCC است. دانستن این نامها به بیمار کمک میکند تا گزارشهای پاتولوژی و سونوگرافی خود را بهتر درک کند. برای مثال، اگر در گزارشی واژه “Mass” یا “Lesion” (ضایعه) دیده شود، هنوز به معنی سرطان نیست و پزشک باید با استفاده از اصطلاحات تخصصیتر مثل LI-RADS (سیستم گزارشدهی ضایعات کبد) احتمال بدخیمی را بررسی کند.
نشانههای بیماری سرطان کبد (HCC)
سرطان کبد اغلب به عنوان یک “قاتل خاموش” شناخته میشود، زیرا در مراحل اولیه که بیماری قابل درمان است، معمولاً هیچ علامت خاصی ایجاد نمیکند. کبد یک عضو بسیار صبور و بزرگ است و حتی اگر بخش بزرگی از آن توسط تومور درگیر شود، بخشهای سالم باقیمانده میتوانند وظایف حیاتی بدن را انجام دهند. به همین دلیل، علائم معمولاً زمانی ظاهر میشوند که تومور بسیار بزرگ شده یا عملکرد کبد به شدت مختل شده است. یکی از اولین نشانههای مبهم، کاهش وزن بدون دلیل و از دست دادن اشتها است. فرد احساس میکند که زود سیر میشود یا میلی به غذا ندارد.
با پیشرفت بیماری، علائم اختصاصیتر ظاهر میشوند. درد در ناحیه ربع فوقانی راست شکم (درست زیر دندههای راست) شایع است. این درد ممکن است به سمت شانه راست یا پشت تیر بکشد. دلیل این درد، کشیده شدن کپسول پوشاننده کبد (کپسول گلیسون) در اثر بزرگ شدن تومور است. علامت کلاسیک دیگر، “یرقان” یا زردی است که در آن سفیدی چشمها و پوست بدن زرد میشود. این اتفاق زمانی میافتد که تومور مجاری صفراوی را مسدود کرده یا سلولهای کبد دیگر نمیتوانند بیلیروبین را تصفیه کنند. همراه با زردی، ادرار تیره (رنگ چای) و مدفوع کمرنگ (رنگ خاک رس) نیز دیده میشود.
یکی از عوارض جدی که به عنوان نشانه پیشرفته بیماری شناخته میشود، “آسیت” یا آب آوردن شکم است. در این حالت شکم بیمار متورم و سفت میشود که ناشی از نشت مایع به داخل حفره شکم به دلیل نارسایی کبد و فشار خون بالا در ورید باب (پورت) است. همچنین، بیماران ممکن است دچار کبودیهای آسان یا خونریزیهای غیرعادی (مثل خونریزی لثه یا بینی) شوند، زیرا کبد مسئول ساخت فاکتورهای انعقاد خون است و وقتی بیمار شود، خون به خوبی لخته نمیشود.
گاهی اوقات سرطان کبد علائمی ایجاد میکند که هیچ ربطی به کبد ندارند؛ به اینها “سندرمهای پارانئوپلاستیک” میگویند. مثلاً سلولهای سرطانی ممکن است موادی ترشح کنند که باعث افت قند خون (هیپوگلیسمی)، افزایش کلسیم خون (که باعث گیجی و یبوست میشود)، افزایش گلبولهای قرمز (که باعث قرمزی صورت میشود) یا حتی بزرگ شدن سینهها در مردان (ژینکوماستی) شود. خستگی مفرط و ضعف عمومی که با استراحت برطرف نمیشود نیز شکایت مشترک اکثر بیماران است. توجه به تغییرات ناگهانی در وضعیت بیماری که قبلاً سیروز داشته (مثلاً بدتر شدن ناگهانی آسیت)، میتواند زنگ خطری برای تبدیل سیروز به سرطان باشد.
علت ابتلا به سرطان کبد
برخلاف بسیاری از سرطانها که علت آنها ناشناخته است، در مورد کارسینوم هپاتوسلولار (HCC)، پزشکان عوامل خطر را به خوبی میشناسند. تقریباً در تمام موارد، این سرطان در زمینهی یک آسیب مزمن و طولانیمدت کبدی ایجاد میشود. مهمترین و اصلیترین بستر ایجاد سرطان کبد، سیروز کبدی است. سیروز وضعیتی است که در آن بافت سالم کبد در اثر التهاب مداوم، با بافت اسکار (زخم) جایگزین میشود. وقتی سلولهای کبد دائماً میمیرند و تلاش میکنند بازسازی شوند، احتمال بروز خطا در DNA آنها و تبدیل شدن به سلول سرطانی افزایش مییابد.

شایعترین علت سیروز و در نتیجه سرطان کبد در سطح جهان، عفونت مزمن هپاتیت B و C است. ویروس هپاتیت B میتواند مستقیماً DNA خود را وارد ژنوم سلولهای کبد کند و باعث سرطان شود، حتی گاهی بدون اینکه فرد دچار سیروز کامل شده باشد. ویروس هپاتیت C عمدتاً با ایجاد التهاب مزمن و سیروز باعث سرطان میشود. در کشورهای آسیایی و آفریقایی، هپاتیت B عامل اصلی است، در حالی که در کشورهای غربی و ژاپن، هپاتیت C نقش پررنگتری داشته است.
مصرف طولانیمدت و بیش از حد الکل، یکی دیگر از علل شناخته شده سیروز و سرطان کبد است. الکل یک سم مستقیم برای کبد است و متابولیسم آن مواد سمی تولید میکند که به DNA سلولها آسیب میزند. اما در سالهای اخیر، یک عامل خطر جدید و به سرعت در حال رشد شناسایی شده است: بیماری کبد چرب غیرالکلی (NAFLD) و شکل شدیدتر آن یعنی استئاتوهپاتیت (NASH). این بیماری که با چاقی، دیابت نوع ۲ و سندرم متابولیک مرتبط است، در حال تبدیل شدن به یکی از علل اصلی سرطان کبد در کشورهای توسعه یافته است.
عوامل محیطی و ژنتیکی خاصی نیز وجود دارند. سم “آفلاتوکسین” که توسط نوعی قارچ روی غلات و آجیلهای انبار شده در شرایط مرطوب (مانند ذرت و بادام زمینی) تولید میشود، یک سرطانزای بسیار قوی برای کبد است و در بخشهایی از آفریقا و آسیا شایع است. بیماریهای متابولیک ارثی مانند “هموکروماتوز” (جذب بیش از حد آهن) که باعث رسوب آهن در کبد میشود، یا کمبود آلفا-۱ آنتیتریپسین نیز خطر ابتلا به HCC را به شدت افزایش میدهند. مصرف استروئیدهای آنابولیک برای بدنسازی در طولانیمدت نیز با تومورهای کبدی مرتبط دانسته شده است.
نحوه تشخیص سرطان کبد
تشخیص سرطان کبد فرآیندی چند مرحلهای است که اغلب با “غربالگری” در افراد پرخطر شروع میشود. افرادی که سیروز دارند یا ناقل هپاتیت B مزمن هستند، باید هر ۶ ماه یکبار سونوگرافی کبد انجام دهند. اگر در سونوگرافی توده یا گرهای مشکوک دیده شود، مراحل تشخیصی پیشرفته آغاز میشود. نکته جالب در مورد HCC این است که برخلاف بسیاری از سرطانها، اغلب میتوان آن را بدون نیاز به نمونهبرداری (بیوپسی) و تنها با تصویربرداری دقیق تشخیص داد.
روش استاندارد طلایی برای تشخیص، سیتی اسکن (CT Scan) یا امآرآی (MRI) با تزریق ماده حاجب دینامیک است. تومورهای کبد خونرسانی متفاوتی نسبت به بافت سالم کبد دارند. آنها خون خود را مستقیماً از شریان کبدی میگیرند، در حالی که بافت سالم کبد بیشتر خونش را از ورید باب دریافت میکند. در تصویربرداری، این تفاوت باعث پدیدهای به نام “Washout” میشود؛ یعنی تومور در فاز شریانی به سرعت ماده حاجب را جذب کرده و روشن میشود و در فاز وریدی به سرعت آن را تخلیه کرده و تیرهتر از بافت اطراف میشود. دیدن این الگو برای رادیولوژیست کافی است تا تشخیص HCC را قطعی کند.
آزمایش خون نیز نقش مهمی دارد. اندازهگیری سطح پروتئینی به نام آلفا-فتوپروتئین (AFP) کمککننده است. این پروتئین به طور طبیعی در جنین تولید میشود اما در بزرگسالان باید سطح آن بسیار پایین باشد. در بسیاری از موارد سرطان کبد، سلولهای سرطانی دوباره شروع به تولید AFP میکنند و سطح آن در خون بالا میرود. البته AFP همیشه بالا نیست و گاهی در بیماریهای غیرسرطانی هم بالا میرود، بنابراین به تنهایی برای تشخیص کافی نیست.
بیوپسی یا نمونهبرداری با سوزن، تنها در مواردی انجام میشود که تصویربرداری نتواند تشخیص قطعی بدهد یا پزشک بخواهد ویژگیهای مولکولی تومور را برای درمانهای خاص بررسی کند. دلیل پرهیز از بیوپسی در همه موارد، خطر خونریزی (چون کبد پرخون است و بیماران مشکل انعقادی دارند) و خطر اندک پخش شدن سلولهای سرطانی در مسیر سوزن است. پزشکان همچنین وضعیت عملکردی کبد را با سیستمهای امتیازدهی مثل Child-Pugh بررسی میکنند تا ببینند آیا کبد تحمل درمانهایی مثل جراحی را دارد یا خیر.
تفاوت سرطان کبد در مردان و زنان
آمارها در سراسر جهان نشان میدهند که سرطان کبد یک بیماری با غلبه جنسیتی مردانه است. مردان ۲ تا ۴ برابر بیشتر از زنان به HCC مبتلا میشوند. دلایل این تفاوت چشمگیر ترکیبی از عوامل رفتاری، محیطی و بیولوژیک است. از نظر رفتاری، مردان به طور تاریخی نرخ بالاتری از مصرف الکل و سیگار را داشتهاند که هر دو از عوامل خطر هستند. همچنین احتمال ابتلای مردان به هپاتیت B و C مزمن در برخی جوامع به دلیل رفتارهای پرخطر بیشتر بوده است.
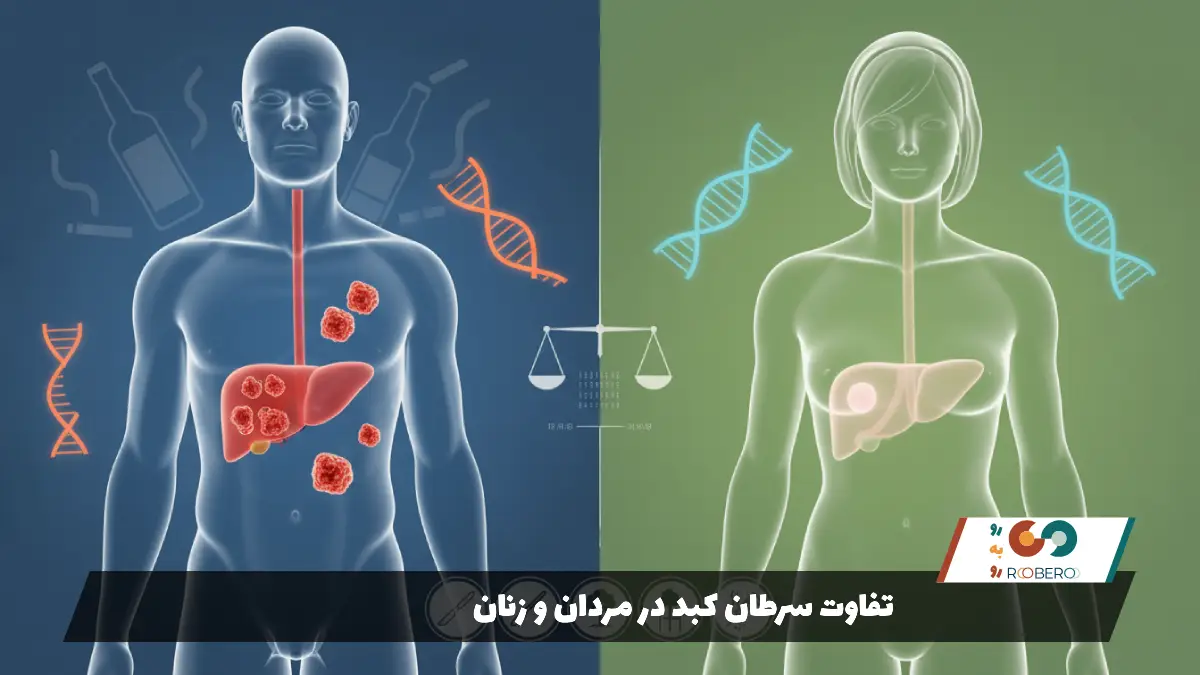
اما تفاوتهای رفتاری همه چیز را توضیح نمیدهند. تحقیقات نشان دادهاند که هورمونهای جنسی نقش محافظتی یا مخرب دارند. به نظر میرسد هورمون استروژن در زنان نقش محافظتی در برابر ایجاد سرطان کبد ایفا میکند. مطالعات آزمایشگاهی نشان دادهاند که استروژن میتواند تولید یک عامل التهابی به نام اینترلوکین-۶ (IL-6) را که در پیشرفت سرطان کبد موثر است، سرکوب کند. در مقابل، هورمونهای آندروژن (تستوسترون) در مردان ممکن است رشد سلولهای سرطانی کبد را تحریک کنند.
علاوه بر شیوع، پاسخ به درمان و پیشآگهی نیز ممکن است متفاوت باشد. برخی مطالعات نشان میدهند که زنان مبتلا به سرطان کبد ممکن است بقای عمر کمی بهتری نسبت به مردان داشته باشند، که بخشی از آن به دلیل سبک زندگی سالمتر و پیگیری بهتر پزشکی در زنان است. با این حال، با افزایش شیوع چاقی و کبد چرب در هر دو جنس، و تغییر الگوهای مصرف الکل، فاصله جنسیتی در برخی مناطق در حال کاهش است. همچنین پس از یائسگی در زنان، با کاهش سطح استروژن، اثر محافظتی هورمونی از بین میرود و ریسک ابتلا در زنان مسن افزایش مییابد.
روشهای درمان سرطان کبد
درمان سرطان کبد بسیار پیچیده است و به تیمی از متخصصان (جراح، انکولوژیست، رادیولوژیست مداخلهای و متخصص گوارش) نیاز دارد. انتخاب روش درمان بستگی به اندازه تومور، تعداد تومورها، وضعیت عملکردی کبد (وجود یا عدم وجود سیروز) و سلامت عمومی بیمار دارد. سیستم مرحلهبندی BCLC معمولاً برای تصمیمگیری استفاده میشود.
اگر تومور کوچک باشد و عملکرد کبد خوب باشد، بهترین گزینه جراحی برداشتن تومور (Resection) است. در این روش، جراح بخشی از کبد که تومور در آن قرار دارد را برمیدارد. از آنجا که کبد قدرت بازسازی دارد، بخش باقیمانده رشد میکند. اما بسیاری از بیماران به دلیل داشتن سیروز شدید، کبدشان تحمل جراحی را ندارد. برای این افراد، اگر شرایط خاصی (موسوم به معیارهای میلان) را داشته باشند، پیوند کبد بهترین درمان است. پیوند کبد هم تومور را حذف میکند و هم کبد بیمار (سیروتیک) را تعویض میکند و شانس درمان قطعی را بسیار بالا میبرد.
برای بیمارانی که امکان جراحی ندارند، روشهای “فرسایش” یا Ablation استفاده میشود. در روش RFA (فرسایش با امواج رادیویی) یا مایکروویو، پزشک با هدایت سونوگرافی سوزنی را وارد تومور کرده و با ایجاد گرما، سلولهای سرطانی را میسوزاند. این روش برای تومورهای کوچک بسیار موثر است.
یک روش بسیار رایج دیگر، کمآمبولیزاسیون (Chemoembolization) یا TACE است. در این روش، رادیولوژیست از طریق رگ کشاله ران، لولهای را وارد شریان کبدی میکند و ذرات حاوی داروی شیمیدرمانی را مستقیماً به داخل رگ تغذیهکننده تومور تزریق میکند. این کار هم خونرسانی به تومور را قطع میکند و هم دارو را با غلظت بالا به تومور میرساند، بدون اینکه عوارض سیستمیک شدیدی ایجاد کند. روش جدیدتری به نام “رادیوآمبولیزاسیون” (TARE) نیز وجود دارد که به جای دارو، ذرات رادیواکتیو به تومور تزریق میشود.
درمان دارویی سرطان کبد
در گذشته، سرطان کبد یکی از مقاومترین سرطانها به شیمیدرمانیهای معمولی بود و گزینههای دارویی بسیار محدود بودند. اما در دهه اخیر، انقلابی در درمان دارویی HCC رخ داده است. امروزه به جای شیمیدرمانی سنتی (که سلولهای سالم و بیمار را با هم میکشد)، از درمانهای هدفمند (Targeted Therapy) و ایمونوتراپی استفاده میشود. این داروها معمولاً برای مراحل پیشرفته بیماری که جراحی یا اقدامات موضعی ممکن نیست، تجویز میشوند.
اولین دارویی که تایید شد، سورافنیب (Sorafenib) بود. این دارو یک قرص خوراکی است که با مهار کردن آنزیمهای خاص (تیروزین کیناز) جلوی رگسازی تومور را میگیرد و رشد آن را کند میکند. بعد از آن، داروهای دیگری مثل لنواتینیب (Lenvatinib) به عنوان خط اول درمان معرفی شدند. این داروها تومور را از بین نمیبرند اما میتوانند طول عمر بیمار را به میزان قابل توجهی افزایش دهند و کیفیت زندگی را حفظ کنند.
جدیدترین و امیدبخشترین پیشرفت، استفاده از ایمونوتراپی است. ترکیب داروی آتزولیزوماب (Atezolizumab) و بواسیزوماب (Bevacizumab) اکنون به عنوان استاندارد طلایی درمان در بسیاری از کشورها شناخته میشود. آتزولیزوماب به سیستم ایمنی بدن کمک میکند تا سلولهای سرطانی را شناسایی کرده و به آنها حمله کند، و بواسیزوماب جلوی خونرسانی به تومور را میگیرد. این ترکیب نتایج بهتری نسبت به داروهای قبلی نشان داده است. داروهای دیگری مثل پمبرولیزوماب و نیوولوماب نیز در خطوط بعدی درمان کاربرد دارند. مدیریت عوارض جانبی این داروها (مثل فشار خون بالا، مشکلات پوستی یا اختلالات خودایمنی) بخش مهمی از درمان دارویی است.
درمان خانگی و طب مکمل (بایدها و نبایدها)
بسیار حیاتی است که بیماران بدانند هیچ درمان خانگی، گیاهی یا سنتی وجود ندارد که بتواند سرطان کبد را درمان کند. تکیه بر روشهای غیرعلمی و به تعویق انداختن درمانهای پزشکی میتواند فرصت طلایی درمان (مثل پیوند کبد) را از بین ببرد و منجر به مرگ شود. با این حال، درمانهای خانگی میتوانند نقش “حمایتی” داشته باشند و به کاهش عوارض بیماری یا عوارض درمان کمک کنند.
گیاه خار مریم (Milk Thistle) و ماده موثره آن “سیلیمارین”، مشهورترین مکمل گیاهی برای کبد است. برخی مطالعات نشان دادهاند که سیلیمارین ممکن است خاصیت آنتیاکسیدانی داشته باشد و آنزیمهای کبدی را بهبود بخشد، اما هیچ مدرکی وجود ندارد که بتواند سلول سرطانی را بکشد. بیماران حتماً باید قبل از مصرف آن با انکولوژیست خود مشورت کنند، زیرا ممکن است با داروهای شیمیدرمانی تداخل داشته باشد.
استفاده از زنجبیل میتواند به کنترل تهوع ناشی از درمانهای دارویی کمک کند. تکنیکهای آرامسازی مثل مدیتیشن، یوگا و طب سوزنی (توسط متخصص معتبر) میتوانند در مدیریت درد و کاهش استرس و اضطراب ناشی از بیماری موثر باشند. ماساژ درمانی نیز میتواند به رفع خستگی کمک کند، اما باید با احتیاط انجام شود تا فشاری به ناحیه کبد و شکم وارد نشود. مهمترین درمان خانگی، پرهیز مطلق از الکل و سیگار است که میتواند اثر درمانهای پزشکی را خنثی کند.
رژیم غذایی مناسب برای سرطان کبد
تغذیه در بیماران مبتلا به سرطان کبد چالشبرانگیز است، زیرا بسیاری از آنها به دلیل سیروز دچار سوءتغذیه هستند. هدف اصلی رژیم غذایی، حفظ وزن، جلوگیری از تحلیل عضلانی و کاهش فشار بر کبد است. رژیم غذایی باید متعادل و حاوی انرژی کافی باشد. برخلاف باور عمومی که بیماران کبدی نباید پروتئین بخورند، بیماران سرطانی به پروتئین با کیفیت بالا (مثل مرغ، ماهی، تخم مرغ، حبوبات و لبنیات کمچرب) نیاز دارند تا بافتهای بدن را ترمیم کنند. محدودیت پروتئین تنها در زمانی اعمال میشود که بیمار دچار “آنسفالوپاتی کبدی” (گیجی ناشی از سموم) شده باشد که آن هم باید موقتی و تحت نظر پزشک باشد.
محدودیت نمک (سدیم) یکی از ارکان مهم رژیم غذایی است، بهویژه اگر بیمار دچار ورم پا یا آسیت (آب آوردن شکم) باشد. غذاهای کنسروی، فستفودها، تنقلات شور و نمک سفره باید حذف شوند. استفاده از ادویههای گیاهی و آبلیمو برای طعمدار کردن غذا جایگزین مناسبی است. خوردن وعدههای غذایی کوچک و متعدد (مثلاً ۶ وعده در روز) به جای ۳ وعده حجیم، به هضم بهتر کمک کرده و از احساس سنگینی و تهوع جلوگیری میکند.
مطالعات متعددی نشان دادهاند که نوشیدن قهوه ممکن است اثرات مثبتی بر سلامت کبد داشته باشد و حتی ریسک پیشرفت سرطان را کاهش دهد. اگر بیمار منع پزشکی (مثل تپش قلب) ندارد، مصرف متعادل قهوه میتواند مفید باشد. ایمنی غذایی نیز بسیار مهم است؛ بیماران باید از خوردن غذاهای دریایی خام (مثل سوشی یا صدف خام) پرهیز کنند، زیرا خطر عفونتهای باکتریایی مرگبار در افراد با کبد ضعیف بسیار بالاست. همچنین باید از خوردن غلات یا آجیلهای کهنه که ممکن است حاوی قارچ و سم آفلاتوکسین باشند، خودداری کرد.
عوارض و خطرات سرطان کبد
عوارض سرطان کبد ناشی از دو عامل است: خودِ تومور و نارسایی کبد زمینهای. یکی از خطرناکترین عوارض، نارسایی کبد است. وقتی تومور بخش زیادی از کبد را اشغال کند، کبد دیگر نمیتواند سموم را دفع کند، پروتئین بسازد یا قند خون را تنظیم کند. این منجر به زردی شدید، اختلالات انعقادی (خونریزیهای غیرقابل کنترل) و گیجی و کما (آنسفالوپاتی) میشود.
عارضه مکانیکی تومور، پارگی تومور است. تومورهای بزرگ و پرخون ممکن است خودبهخود پاره شوند و باعث خونریزی شدید داخلی و درد ناگهانی در شکم شوند که یک اورژانس جراحی است. انسداد وریدهای اصلی کبد (مانند ورید پورت) توسط تومور نیز شایع است که باعث تشدید آب آوردن شکم و واریسهای مری میشود. خونریزی از واریسهای مری یکی از علل شایع مرگ در این بیماران است.
گسترش سرطان یا متاستاز به سایر اعضا نیز رخ میدهد. شایعترین محلهای متاستاز سرطان کبد، ریهها و استخوانها هستند. متاستاز استخوانی میتواند بسیار دردناک باشد و باعث شکستگیهای پاتولوژیک شود. همچنین سرطان کبد میتواند باعث سندرم “هپاتورنال” شود که در آن کلیهها به دلیل نارسایی کبد از کار میافتند، بدون اینکه خودشان بیماری ساختاری داشته باشند.
سرطان کبد در کودکان و دوران بارداری
سرطان کبد نوع هپاتوسلولار (HCC) در کودکان بسیار نادر است. شایعترین سرطان کبد در کودکان هپاتوبلاستوما است که با HCC فرق دارد و معمولاً در ۳ سال اول زندگی رخ میدهد و درمانش متفاوت است. با این حال، کودکان بزرگتر و نوجوانان ممکن است به HCC مبتلا شوند، به خصوص اگر زمینه بیماریهای متابولیک ارثی (مثل تیروزینمی یا کمبود آلفا-۱ آنتیتریپسین) داشته باشند یا از مادر خود هپاتیت B را در هنگام تولد دریافت کرده باشند. واکسیناسیون جهانی هپاتیت B خوشبختانه نرخ ابتلا در کودکان را به شدت کاهش داده است.
در دوران بارداری، تشخیص HCC بسیار نادر اما بسیار پیچیده است. بارداری باعث افزایش هورمون استروژن میشود و اگر توموری وجود داشته باشد، ممکن است رشد آن تسریع شود. تشخیص معمولاً با سونوگرافی (که بیخطر است) انجام میشود، اما سیتی اسکن به دلیل اشعه ممنوع است و از MRI استفاده میشود. درمان در بارداری چالشبرانگیز است؛ اگر تومور در اوایل بارداری تشخیص داده شود، ممکن است جراحی انجام شود. اما در مراحل پیشرفته، گاهی پزشکان مجبور میشوند برای نجات جان مادر، زایمان زودرس انجام دهند تا بتوانند درمان سرطان را شروع کنند. شیمیدرمانی و رادیوتراپی خطرات زیادی برای جنین دارند و با احتیاط شدید یا بعد از زایمان استفاده میشوند.
پیشگیری از سرطان کبد (استراتژیهای طلایی)
پیشگیری از سرطان کبد یکی از موفقترین حوزههای پزشکی پیشگیری است، زیرا عوامل خطر آن کاملاً مشخص هستند. مهمترین و موثرترین اقدام، واکسیناسیون علیه هپاتیت B است. این واکسن که در بدو تولد به نوزادان تزریق میشود، تقریباً به طور کامل از عفونت و سرطان ناشی از آن جلوگیری میکند. برای کسانی که واکسن نزدهاند، تزریق واکسن در هر سنی توصیه میشود.
برای هپاتیت C هنوز واکسنی وجود ندارد، اما پیشگیری از رفتارهای پرخطر (مانند استفاده از سرنگ مشترک، تاتو در مراکز غیربهداشتی و روابط جنسی محافظت نشده) حیاتی است. خبر خوب اینکه درمانهای جدید ضدویروسی میتوانند هپاتیت C را به طور کامل درمان کنند و ریسک سرطان را به شدت کاهش دهند.
کنترل بیماری کبد چرب از طریق رژیم غذایی سالم، ورزش منظم و کاهش وزن، خط مقدم جدید پیشگیری از سرطان کبد در دنیای مدرن است. پرهیز از مصرف الکل یا محدود کردن شدید آن، خطر سیروز الکلی را از بین میبرد. همچنین اجتناب از مصرف غلات کپکزده (برای جلوگیری از سم آفلاتوکسین) در مناطق در خطر اهمیت دارد. برای افرادی که هماکنون سیروز دارند، شرکت منظم در برنامههای غربالگری (سونوگرافی هر ۶ ماه) نوعی پیشگیری ثانویه است که باعث میشود سرطان در مرحلهای کشف شود که قابل درمان باشد.
طول درمان و پیشآگهی بیماری
طول درمان سرطان کبد متغیر است و به مرحله بیماری در زمان تشخیص بستگی دارد. اگر سرطان در مراحل بسیار اولیه (تومور کوچک، تککانونی) تشخیص داده شود و بیمار تحت جراحی رزکسیون یا پیوند کبد قرار گیرد، طول درمان محدود به دوره جراحی و نقاهت (چند ماه) است و شانس درمان کامل (Cure) و زندگی طبیعی بسیار بالاست (بیش از ۷۰ درصد بقای ۵ ساله).
اما اگر بیماری در مراحل پیشرفتهتر باشد که جراحی ممکن نیست، درمان تبدیل به یک فرآیند مزمن و مداوم میشود. روشهایی مثل TACE (آمبولیزاسیون) ممکن است نیاز باشد هر چند ماه یکبار تکرار شوند. درمانهای دارویی سیستمیک (هدفمند و ایمونوتراپی) باید تا زمانی که بیماری کنترل شده است و بیمار عوارض جانبی را تحمل میکند، ادامه یابند که ممکن است سالها طول بکشد. در این حالت، هدف درمان “کنترل بیماری” و “افزایش طول عمر” است، نه لزوماً ریشهکن کردن آن.
پیشآگهی بیماری در مراحل متاستاتیک یا زمانی که کبد دچار نارسایی شدید شده است، ضعیف است و طول عمر ممکن است به کمتر از یک سال برسد. با این حال، پیشرفتهای اخیر دارویی توانستهاند امید به زندگی را حتی در مراحل پیشرفته به طور قابل توجهی بهبود بخشند. پیگیری منظم و پایبندی به درمان، کلید اصلی در مدیریت طولانیمدت این بیماری است.
جمعبندی
بیماری سرطان کبد (HCC) عمدتاً در اثر آسیبهای طولانیمدت به کبد مانند سیروز، عفونتهای مزمن هپاتیت B و C، مصرف الکل و کبد چرب ایجاد میشود. این بیماری در مراحل اولیه علائم کمی دارد، اما با پیشرفت میتواند باعث زردی، درد شکم، کاهش وزن و آب آوردن شکم شود. تشخیص قطعی آن اغلب با سیتی اسکن یا امآرآی و سنجش پروتئین AFP در خون انجام میشود و معمولاً نیازی به بیوپسی نیست.
روشهای درمانی بسته به مرحله بیماری شامل جراحی، پیوند کبد، سوزاندن تومور (RFA) و آمبولیزاسیون است. در مراحل پیشرفته، داروهای هدفمند و ایمونوتراپی جایگزین شیمیدرمانی سنتی شدهاند. مردان بیشتر از زنان در معرض خطر هستند و بهترین راه پیشگیری، واکسیناسیون هپاتیت B، درمان هپاتیت C و اصلاح سبک زندگی برای جلوگیری از کبد چرب است. اگرچه سرطان کبد بیماری جدی است، اما تشخیص زودهنگام میتواند شانس درمان قطعی را به شدت افزایش دهد.

