بیماری سرطان معده (Stomach Cancer)
- سرطان معده: راهنمای جامع شناخت، پیشگیری و مسیر درمان
- نشانه های بیماری سرطان معده
- علت ابتلا به بیماری سرطان معده
- نحوه تشخیص بیماری سرطان معده
- روش های درمان بیماری سرطان معده
- درمان دارویی بیماری سرطان معده
- رژیم غذایی مناسب برای بیماری سرطان معده
- تفاوت بیماری سرطان معده در مردان و زنان
- درمان خانگی بیماری سرطان معده (مراقبتهای حمایتی)
- عوارض و خطرات بیماری سرطان معده
- پیشگیری از بیماری سرطان معده
- بیماری سرطان معده در کودکان و در دوران بارداری
- طول درمان بیماری سرطان معده چقدر است
- انواع سرطان معده (آدنوکارسینوم و غیره)
- اسم های دیگر بیماری سرطان معده
سرطان معده: راهنمای جامع شناخت، پیشگیری و مسیر درمان
سرطان معده که در اصطلاح پزشکی به آن گاستریک کنسر (Gastric Cancer) گفته میشود، زمانی رخ میدهد که سلولهای سالم در دیواره معده دچار تغییرات ژنتیکی شده و شروع به رشد غیرقابل کنترل میکنند. معده عضوی عضلانی و کیسهمانند در قسمت بالای شکم است که وظیفه نگهداری غذا و شروع فرآیند هضم را بر عهده دارد. سرطان میتواند در هر بخشی از معده ایجاد شود، اما در اکثر نقاط جهان، سرطان در بدنه اصلی معده شایعتر است. با این حال، در ایالات متحده و برخی کشورهای غربی، نوعی از سرطان معده که محل اتصال مری به معده (کاردیا) را درگیر میکند، رو به افزایش است.
این بیماری معمولاً به آرامی و در طی سالیان متمادی پیشرفت میکند. قبل از اینکه سرطان واقعی ایجاد شود، اغلب تغییرات پیشسرطانی در پوشش داخلی معده (مخاط) رخ میدهد. این تغییرات اولیه به ندرت علائمی ایجاد میکنند و همین موضوع باعث میشود که سرطان معده اغلب در مراحل پیشرفته تشخیص داده شود. درک عمیق آناتومی معده برای شناخت این بیماری ضروری است. دیواره معده از پنج لایه تشکیل شده است. سرطان معمولاً از درونیترین لایه (مخاط) شروع میشود و با رشد خود به لایههای عمیقتر نفوذ میکند. هرچه سرطان به لایههای بیرونیتر برسد، احتمال گسترش آن به سایر اندامها و غدد لنفاوی بیشتر میشود.
در دهههای گذشته، سرطان معده یکی از شایعترین علل مرگومیر ناشی از سرطان در جهان بود. خوشبختانه با بهبود روشهای نگهداری مواد غذایی (استفاده از یخچال به جای نمکسود کردن) و شناخت باکتری هلیکوباکتر پیلوری، میزان شیوع این بیماری در بسیاری از نقاط جهان کاهش یافته است. با این وجود، سرطان معده همچنان یک چالش بزرگ بهداشتی است و تشخیص زودهنگام آن کلید اصلی موفقیت در درمان محسوب میشود. در این مقاله جامع، تمامی ابعاد این بیماری را از علائم اولیه تا پیشرفتهترین روشهای درمانی بررسی خواهیم کرد.
نشانه های بیماری سرطان معده
یکی از بزرگترین چالشها در مقابله با سرطان معده این است که این بیماری در مراحل اولیه خود بسیار “مرموز” و کمعلامت است. بسیاری از علائم اولیه آن شباهت زیادی به بیماریهای خوشخیم و کمخطر گوارشی مانند ورم معده (گاستریت)، زخم معده یا حتی یک سوءهاضمه ساده دارند. این شباهت باعث میشود بیماران و حتی گاهی پزشکان، علائم را نادیده بگیرند. با این حال، توجه دقیق به تغییرات بدن میتواند نجاتبخش باشد. یکی از شایعترین علائم، سوءهاضمه مداوم و ناراحتی در ناحیه بالای شکم (بالای ناف) است.
احساس سیری زودرس، نشانهای کلیدی است. فرد ممکن است با خوردن مقدار کمی غذا احساس کند که معدهاش کاملاً پر شده است و دیگر میلی به ادامه غذا ندارد. این حالت اغلب با کاهش وزن ناخواسته همراه است. اگر فردی بدون رژیم غذایی یا فعالیت ورزشی خاصی، وزن قابل توجهی کم کند، باید حتماً تحت بررسی قرار گیرد. بیاشتهایی مداوم، به ویژه نسبت به غذاهایی که قبلاً مورد علاقه فرد بوده (و گاهی تنفر ناگهانی از گوشت قرمز)، نیز میتواند زنگ خطری باشد.
با پیشرفت بیماری، علائم جدیتر ظاهر میشوند. تهوع و استفراغ که ممکن است مداوم باشد، یکی از این علائم است. اگر استفراغ حاوی خون باشد، نشاندهنده خونریزی فعال در معده است. همچنین وجود خون در مدفوع که باعث میشود مدفوع به رنگ سیاه قیری و بدبو (ملنا) درآید، نشانهای از خونریزی گوارشی فوقانی است. خستگی مفرط و ضعف که ناشی از کمخونی (آنمی) است نیز در این بیماران دیده میشود؛ زیرا تومور ممکن است باعث خونریزی مخفی و تدریجی شود. اشکال در بلع (دیسفاژی) نیز اگر تومور در قسمت بالایی معده و نزدیک به ورودی مری باشد، رخ میدهد. لمس توده در شکم یا زردی پوست و چشمها (یرقان) معمولاً نشانههای مراحل پیشرفته بیماری و درگیری کبد هستند.
علت ابتلا به بیماری سرطان معده
علت دقیق جهشهای سلولی که منجر به سرطان معده میشود در تمام موارد مشخص نیست، اما علم پزشکی مجموعهای از عوامل خطر قدرتمند را شناسایی کرده است که شانس ابتلا را به شدت افزایش میدهند. در صدر این لیست، عفونت با باکتری هلیکوباکتر پیلوری (H. pylori) قرار دارد. این باکتری شایع باعث التهاب مزمن در لایه داخلی معده میشود و در درازمدت میتواند منجر به زخم و تغییرات پیشسرطانی در سلولها شود. البته باید توجه داشت که بسیاری از افراد آلوده به این باکتری هرگز به سرطان مبتلا نمیشوند، اما حضور آن یک ریسک فاکتور اصلی است.
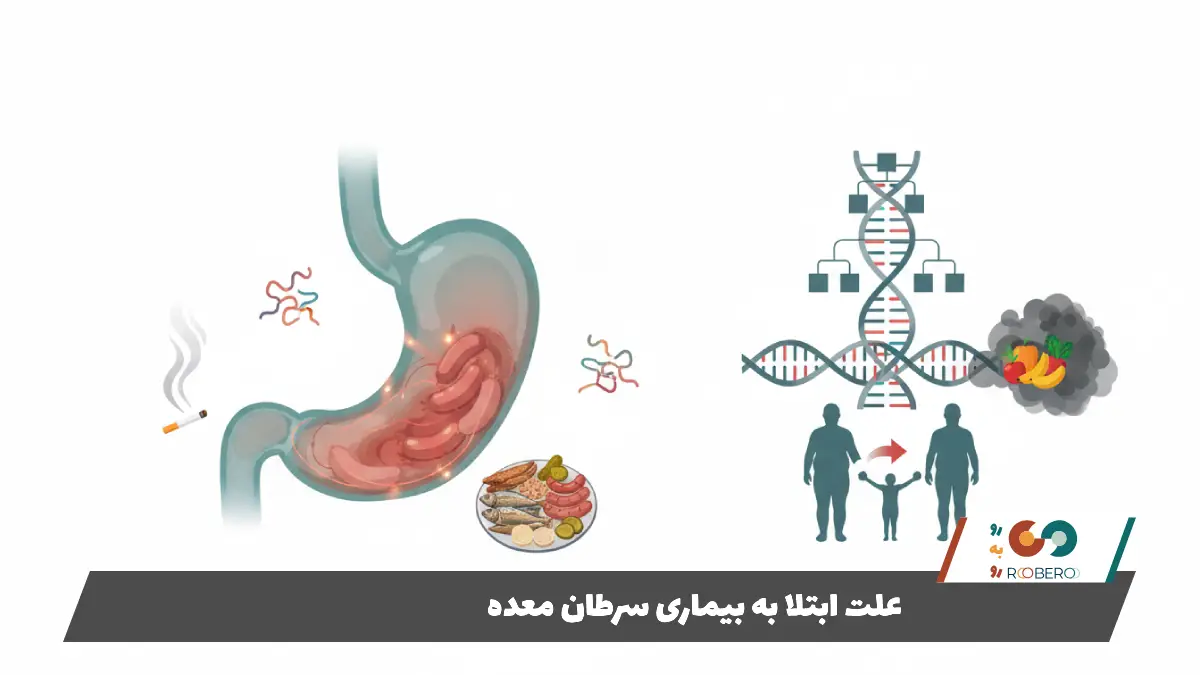
رژیم غذایی نقش بسیار پررنگی در ابتلا به سرطان معده دارد. مطالعات متعدد نشان دادهاند که مصرف زیاد غذاهای دودی، نمکسود شده، ترشیجات و گوشتهای فرآوری شده (مانند سوسیس و کالباس) خطر ابتلا را افزایش میدهد. این مواد غذایی حاوی مقادیر زیادی نیترات و نیتریت هستند که در معده به مواد سرطانزا تبدیل میشوند. در مقابل، کمبود میوهها و سبزیجات تازه در رژیم غذایی، بدن را از آنتیاکسیدانهای محافظ محروم میکند. مصرف دخانیات (سیگار و قلیان) نیز خطر سرطان معده، به ویژه در قسمت بالایی معده را دو برابر میکند.
عوامل ژنتیکی و سابقه خانوادگی نیز دخیل هستند. افرادی که بستگان درجه یک آنها (پدر، مادر، خواهر یا برادر) به سرطان معده مبتلا بودهاند، در معرض خطر بیشتری هستند. برخی سندرمهای ژنتیکی خاص مانند سرطان معده منتشر ارثی (HDGC) که با جهش در ژن CDH1 مرتبط است، خطر ابتلا را بسیار بالا میبرند. همچنین بیماریهایی مانند پولیپهای معده، کمخونی پرنیشیوز (نوعی کمخونی ناشی از کمبود ویتامین B12) و گروه خونی A نیز با افزایش ریسک سرطان معده مرتبط دانسته شدهاند. چاقی و اضافه وزن نیز یک عامل خطر مدرن است که باعث افزایش التهاب در بدن و رفلاکس اسید میشود.
نحوه تشخیص بیماری سرطان معده
تشخیص سرطان معده فرآیندی چندمرحلهای است که با معاینه بالینی و گرفتن شرح حال دقیق آغاز میشود. پزشک ابتدا در مورد علائم، سابقه خانوادگی و عوامل خطر (مانند سیگار کشیدن یا رژیم غذایی) سوال میکند. اگر پزشک به سرطان مشکوک شود، دقیقترین و اصلیترین روش تشخیصی، آندوسکوپی فوقانی (EGD) است. در این روش، بیمار تحت آرامبخشی قرار میگیرد و پزشک یک لوله باریک و انعطافپذیر مجهز به دوربین را از دهان وارد مری و معده میکند. این دوربین به پزشک اجازه میدهد تا تمام سطح داخلی معده را با دقت مشاهده کند.
اگر در حین آندوسکوپی ناحیه مشکوک، زخم یا تودهای مشاهده شود، پزشک اقدام به نمونهبرداری یا بیوپسی میکند. در بیوپسی، تکه کوچکی از بافت مشکوک برداشته میشود تا در آزمایشگاه پاتولوژی زیر میکروسکوپ بررسی شود. این تنها راه قطعی برای تایید وجود سلولهای سرطانی است. آزمایشگاه نه تنها سرطانی بودن سلولها را تشخیص میدهد، بلکه نوع دقیق سرطان و ویژگیهای ژنتیکی آن (مانند وجود پروتئین HER2) را نیز تعیین میکند که برای انتخاب درمان بسیار مهم است.
پس از تایید تشخیص سرطان، مرحله بعدی تعیین میزان گسترش بیماری یا “استیجینگ” است. برای این کار از روشهای تصویربرداری مختلفی استفاده میشود. سیتی اسکن (CT Scan) قفسه سینه، شکم و لگن برای بررسی گسترش سرطان به کبد، ریهها یا غدد لنفاوی دوردست انجام میشود. سونوگرافی آندوسکوپیک (EUS) روشی است که در آن پروب سونوگرافی روی نوک آندوسکوپ نصب شده و میتواند عمق نفوذ تومور در دیواره معده را با دقت بالا نشان دهد. پت اسکن (PET Scan) نیز ممکن است برای یافتن متاستازهای فعال در سراسر بدن استفاده شود. گاهی اوقات، جراحی تشخیصی لاپاراسکوپی برای بررسی دقیق حفره شکم و پرده صفاق لازم میشود تا متاستازهای ریز که در اسکنها دیده نمیشوند، شناسایی گردند.
روش های درمان بیماری سرطان معده
درمان سرطان معده نیازمند همکاری یک تیم پزشکی شامل جراح، انکولوژیست (متخصص سرطان)، رادیوتراپیست و متخصص تغذیه است. انتخاب روش درمان بستگی زیادی به مرحله بیماری، محل دقیق تومور و سلامت عمومی بیمار دارد. در مراحل اولیه که سرطان محدود به لایههای سطحی معده است و پخش نشده، جراحی اصلیترین و موثرترین درمان است. هدف از جراحی، برداشتن کامل تومور به همراه حاشیهای از بافت سالم اطراف آن است.
عمل جراحی برداشتن معده، گاسترکتومی نامیده میشود. این عمل به دو صورت انجام میشود: گاسترکتومی سابتوتا (برداشتن بخشی از معده) و گاسترکتومی توتال (برداشتن کل معده). در مواردی که تومور در قسمت پایینی معده قرار دارد، ممکن است فقط بخشی از معده برداشته شود. اما اگر تومور در قسمت بالایی یا میانی باشد، اغلب لازم است کل معده برداشته شود. در این حالت، جراح مری را مستقیماً به روده کوچک متصل میکند تا مسیر گوارش حفظ شود. در حین جراحی، غدد لنفاوی اطراف معده نیز برداشته میشوند تا از نظر وجود سلولهای سرطانی بررسی شوند.
در بسیاری از موارد، جراحی به تنهایی کافی نیست و از درمانهای ترکیبی استفاده میشود. شیمیدرمانی ممکن است قبل از جراحی (نئдьوادجوانت) انجام شود تا تومور کوچک شده و جراحی آسانتر شود، یا بعد از جراحی (ادجوانت) تجویز شود تا سلولهای سرطانی باقیمانده میکروسکوپی از بین بروند و خطر عود کاهش یابد. پرتو درمانی (رادیوتراپی) نیز گاهی همراه با شیمیدرمانی برای افزایش اثر درمان استفاده میشود. در مراحل پیشرفته که سرطان متاستاز داده و قابل جراحی نیست، درمانهای سیستمیک با هدف کنترل بیماری، کاهش علائم و افزایش طول عمر و کیفیت زندگی بیمار انجام میشود.
درمان دارویی بیماری سرطان معده
درمان دارویی سرطان معده در سالهای اخیر پیشرفتهای چشمگیری داشته و از شیمیدرمانی سنتی فراتر رفته است. شیمیدرمانی همچنان پایه اصلی درمان است و شامل داروهایی میشود که سلولهای با رشد سریع را هدف قرار میدهند و میکشند. داروهای رایج شیمیدرمانی برای سرطان معده شامل ترکیبات پلاتینیوم (مانند سیسپلاتین و اگزالیپلاتین)، فلوروپیریمیدینها (مانند 5-FU و کپسیتابین) و تاکسانها (مانند دوسهتاکسل) هستند. این داروها معمولاً به صورت ترکیبی و در دورههای زمانی مشخص تجویز میشوند.
علاوه بر شیمیدرمانی، درمانهای هدفمند (Targeted Therapy) نیز نقش مهمی پیدا کردهاند. این داروها به مولکولهای خاصی روی سلولهای سرطانی حمله میکنند که مسئول رشد و بقای آنها هستند. به عنوان مثال، در حدود ۲۰ درصد از بیماران مبتلا به سرطان معده، سلولهای تومور مقدار زیادی پروتئین HER2 تولید میکنند. داروی تراستوزوماب (Trastuzumab) یک آنتیبادی است که به این پروتئین متصل شده و رشد سلولهای سرطانی را متوقف میکند. داروی دیگر، راموسیروماب است که با جلوگیری از تشکیل رگهای خونی جدید در تومور، جلوی تغذیه آن را میگیرد.
ایمونوتراپی یا ایمنیدرمانی، جدیدترین روش درمان دارویی است که به سیستم ایمنی بدن بیمار کمک میکند تا سرطان را شناسایی و نابود کند. داروهایی مانند پمبرولیزوماب (Keytruda) و نیوولوماب، مهارکنندههای نقاط بازرسی ایمنی هستند که در برخی بیماران با سرطان پیشرفته معده استفاده میشوند. این داروها “ترمز” سیستم ایمنی را رها میکنند تا بتواند به تومور حمله کند. انتخاب داروی مناسب نیازمند آزمایشهای ژنتیکی و مولکولی روی نمونه تومور است تا مشخص شود کدام دارو بیشترین تاثیر را بر سرطان خاصِ آن بیمار خواهد داشت. مدیریت عوارض جانبی داروها نیز بخشی از فرآیند درمان است و شامل داروهای ضد تهوع، تقویتکننده گلبولهای خون و مسکنها میشود.
رژیم غذایی مناسب برای بیماری سرطان معده
تغذیه در بیماران مبتلا به سرطان معده یکی از چالشبرانگیزترین بخشهای درمان است، به ویژه پس از جراحی برداشتن معده. وقتی تمام یا بخشی از معده برداشته میشود، ظرفیت ذخیرهسازی غذا به شدت کاهش مییابد و فرآیند هضم تغییر میکند. هدف اصلی رژیم غذایی، پیشگیری از سوءتغذیه، حفظ وزن و جلوگیری از سندروم دامپینگ (Dumping Syndrome) است. سندروم دامپینگ زمانی رخ میدهد که غذا (مخصوصاً قندها) خیلی سریع وارد روده کوچک میشوند و باعث تهوع، اسهال، تعریق و ضعف ناگهانی میگردند.
بیماران باید الگوی غذا خوردن خود را کاملاً تغییر دهند. به جای سه وعده غذایی بزرگ، باید ۶ تا ۸ وعده غذایی کوچک و کمحجم در طول روز مصرف کنند. غذا خوردن باید آهسته باشد و هر لقمه به خوبی جویده شود تا هضم آن برای روده آسانتر گردد. مصرف مایعات همراه با غذا باید محدود شود؛ بهتر است مایعات ۳۰ دقیقه قبل یا بعد از غذا نوشیده شوند تا حجم محدود معده یا روده با مایعات پر نشود و غذا سریع تخلیه نگردد.
رژیم غذایی باید سرشار از پروتئین (مانند تخممرغ، ماهی، مرغ و لبنیات) باشد تا به ترمیم بافتها پس از جراحی کمک کند. مصرف قندهای ساده (شکر، شیرینی، آبمیوه صنعتی) باید به حداقل برسد زیرا محرک اصلی سندروم دامپینگ هستند. چربیها معمولاً بهتر تحمل میشوند و منبع خوبی برای کالری هستند، اما باید به تدریج به رژیم اضافه شوند. مکملهای ویتامینی، به ویژه ویتامین B12، آهن، کلسیم و ویتامین D برای بیمارانی که کل معده خود را برداشتهاند ضروری است، زیرا معده نقش کلیدی در جذب این مواد دارد و پس از جراحی این جذب مختل میشود. ویتامین B12 معمولاً باید به صورت تزریقی دریافت شود.
تفاوت بیماری سرطان معده در مردان و زنان
آمار جهانی و مطالعات اپیدمیولوژیک نشان میدهند که سرطان معده در مردان به طور قابل توجهی شایعتر از زنان است. نسبت ابتلا در مردان به زنان حدوداً ۲ به ۱ است؛ یعنی مردان دو برابر زنان در معرض خطر ابتلا به این بیماری هستند. این تفاوت جنسیتی در اکثر کشورهای جهان مشاهده میشود و دلایل متعددی برای آن مطرح شده است که شامل عوامل هورمونی، رفتاری و شغلی میشود.
یکی از تئوریهای اصلی، نقش محافظتی هورمونهای زنانه، به ویژه استروژن است. تحقیقات نشان دادهاند که استروژن ممکن است با تغییر در محیط التهابی معده یا محافظت از سلولها در برابر جهش، خطر ابتلا به آدنوکارسینوم معده را کاهش دهد. این نظریه با مشاهده اینکه خطر ابتلا در زنان پس از یائسگی (زمانی که سطح استروژن کاهش مییابد) بیشتر میشود، تقویت میگردد. برخی مطالعات حیوانی نیز نشان دادهاند که درمان با استروژن میتواند از پیشرفت سرطان معده جلوگیری کند.
علاوه بر هورمونها، تفاوتهای سبک زندگی نیز نقش مهمی دارند. مردان به طور سنتی نرخ بالاتری در مصرف دخانیات و الکل دارند که هر دو از عوامل خطر اصلی سرطان معده هستند. همچنین، الگوی تغذیهای و مواجهه شغلی با مواد شیمیایی صنعتی (مانند گرد و غبار زغالسنگ یا فلزات) در مردان بیشتر است. با این حال، از نظر علائم بالینی، روشهای تشخیص و پاسخ به درمانهای شیمیدرمانی یا جراحی، تفاوت بنیادینی بین مردان و زنان وجود ندارد. نکته مهم این است که اگرچه شیوع در زنان کمتر است، اما نباید علائم گوارشی در زنان نادیده گرفته شود، زیرا تشخیص دیرهنگام در هر دو جنس خطرناک است.
درمان خانگی بیماری سرطان معده (مراقبتهای حمایتی)
باید به صراحت تاکید کرد که هیچ درمان خانگی، گیاهی یا طبیعی برای درمان قطعی سرطان معده یا از بین بردن تومور وجود ندارد. اعتماد به روشهای غیرعلمی به عنوان جایگزین درمانهای پزشکی استاندارد (جراحی و شیمیدرمانی) میتواند عواقب مرگبار و جبرانناپذیری داشته باشد و فرصت درمان را از بیمار بگیرد. با این حال، درمانهای خانگی و طب مکمل میتوانند نقش مهمی در “مراقبتهای حمایتی” و کاهش عوارض جانبی درمان یا علائم بیماری ایفا کنند.
زنجبیل یکی از شناختهشدهترین درمانهای خانگی برای کنترل تهوع است. بیماران تحت شیمیدرمانی میتوانند با مشورت پزشک، از دمنوش زنجبیل یا آبنباتهای زنجبیلی برای کاهش حالت تهوع استفاده کنند. مدیتیشن، یوگا و تمرینات تنفسی نیز میتوانند به کاهش استرس، اضطراب و درد کمک کنند و کیفیت خواب بیمار را بهبود بخشند. طب سوزنی نیز در برخی مطالعات برای کاهش دردهای ناشی از سرطان و تهوع شیمیدرمانی موثر نشان داده شده است، اما حتماً باید توسط متخصص انجام شود.
رعایت بهداشت دهان و دندان در طول درمان بسیار مهم است. شستشوی دهان با محلول آب و نمک رقیق میتواند به پیشگیری یا درمان زخمهای دهانی (موکوزیت) ناشی از شیمیدرمانی کمک کند. استفاده از لباسهای گشاد و راحت برای کاهش فشار بر ناحیه شکم، بالا نگه داشتن سر هنگام خواب برای کاهش رفلاکس و پیادهرویهای کوتاه و ملایم برای حفظ روحیه و جلوگیری از تحلیل عضلات، از دیگر اقدامات خانگی مفید هستند. همواره قبل از مصرف هرگونه مکمل گیاهی یا ویتامینی با پزشک معالج مشورت کنید، زیرا برخی از آنها ممکن است با داروهای شیمیدرمانی تداخل داشته باشند و اثر آنها را کم کنند.
عوارض و خطرات بیماری سرطان معده
سرطان معده اگر به موقع درمان نشود، میتواند منجر به عوارض شدید و تهدیدکننده حیات شود. یکی از شایعترین عوارض، خونریزی گوارشی است. تومور میتواند رگهای خونی معده را تخریب کند که منجر به استفراغ خونی یا دفع خون در مدفوع میشود. این خونریزی اگر شدید باشد باعث شوک میشود و اگر تدریجی باشد به کمخونی مزمن و ضعف شدید میانجامد.
انسداد دستگاه گوارش عارضه جدی دیگری است. اگر تومور بزرگ شود، میتواند ورودی معده (از مری) یا خروجی آن (به روده) را مسدود کند. این وضعیت باعث میشود بیمار نتواند غذا بخورد یا استفراغهای مداوم داشته باشد که نیازمند مداخله فوری برای باز کردن مسیر (مثلاً با گذاشتن استنت) است. سوراخ شدن دیواره معده (پرفوراسیون) نیز ممکن است رخ دهد که باعث نشت محتویات اسیدی و میکروبی معده به حفره شکم شده و عفونت شدید و کشنده (پریتونیت) ایجاد میکند.
بزرگترین خطر سرطان معده، متاستاز یا گسترش آن به سایر اعضا است. شایعترین محلهای متاستاز شامل کبد، ریهها، استخوانها و پرده صفاق (پوشش داخلی شکم) است. متاستاز صفاقی میتواند باعث تجمع مایع در شکم (آسیت) شود که بسیار آزاردهنده است و تنفس را مشکل میکند. سوءتغذیه شدید (کاشکسی) نیز در مراحل پیشرفته تقریباً اجتنابناپذیر است، زیرا تومور انرژی بدن را مصرف میکند و بیمار توانایی خوردن کافی ندارد. عوارض ناشی از جراحی مانند نشت از محل بخیهها یا آبسههای شکمی نیز بخشی از خطرات مسیر درمان هستند.
پیشگیری از بیماری سرطان معده
پیشگیری از سرطان معده تا حد زیادی با کنترل عوامل خطر قابل انجام است. مهمترین و موثرترین اقدام، شناسایی و درمان عفونت هلیکوباکتر پیلوری است. اگر فردی دچار علائم گوارشی مزمن است یا سابقه خانوادگی سرطان معده دارد، باید تست تنفسی یا آزمایش مدفوع برای این باکتری انجام دهد و در صورت مثبت بودن، دوره آنتیبیوتیکی را کامل کند. ریشهکنی این باکتری میتواند خطر ابتلا را به طور چشمگیری کاهش دهد.
اصلاح رژیم غذایی گام حیاتی دوم است. افزایش مصرف میوهها و سبزیجات تازه، بهویژه مرکبات که حاوی ویتامین C هستند، اثر محافظتی دارد. باید مصرف غذاهای نمکسود، دودی، ترشیجات و گوشتهای فرآوری شده (مانند سوسیس، کالباس و همبرگرهای صنعتی) را به حداقل رساند. استفاده از یخچال برای نگهداری مواد غذایی و پرهیز از مصرف غذاهای مانده و کپکزده نیز مهم است.
ترک سیگار و قلیان و پرهیز از مصرف الکل از دیگر راهکارهای قطعی پیشگیری است. حفظ وزن متعادل و ورزش منظم با کاهش التهاب بدن و جلوگیری از رفلاکس اسید، به سلامت معده کمک میکند. افرادی که دارای سندرمهای ژنتیکی خطرناک (مانند جهش CDH1) هستند، ممکن است با مشاوره پزشک نیاز به اقدامات پیشگیرانه جدیتر، حتی گاسترکتومی پیشگیرانه (برداشتن معده سالم قبل از ایجاد سرطان) داشته باشند. مصرف طولانیمدت برخی داروها مانند آسپرین یا ضدالتهابهای غیراستروئیدی نیز ممکن است خطر را کاهش دهد، اما به دلیل عوارض جانبی (مانند خونریزی)، فقط باید با تجویز پزشک و در شرایط خاص استفاده شوند.
بیماری سرطان معده در کودکان و در دوران بارداری
سرطان معده در کودکان و نوجوانان بسیار نادر است و یک بیماری مخصوص بزرگسالان و سالمندان محسوب میشود. میانگین سنی ابتلا به این بیماری معمولاً بالای ۶۰ سال است. موارد گزارش شده در کودکان انگشتشمار هستند و اغلب با زمینههای ژنتیکی قوی یا نقص ایمنی مرتبط میباشند. علائم در کودکان (درد شکم، تهوع) معمولاً به حساب بیماریهای ویروسی یا انگل گذاشته میشود که باعث تأخیر در تشخیص میگردد. درمان در کودکان مشابه بزرگسالان است اما با چالشهای رشدی و دوز داروها متناسب با سن همراه است.
در دوران بارداری نیز سرطان معده بسیار نادر است اما تشخیص آن فوقالعاده دشوار میباشد. علائم سرطان معده مانند تهوع، استفراغ و درد شکم همپوشانی کاملی با علائم معمول بارداری (ویار) دارند. این مسئله باعث میشود پزشکان اغلب سرطان را در لیست تشخیصهای اولیه خود قرار ندهند. متاسفانه، این تاخیر باعث میشود که سرطان در بارداری اغلب در مراحل پیشرفته کشف شود.
مدیریت سرطان معده در زن باردار یکی از پیچیدهترین موقعیتهای پزشکی است که با چالشهای اخلاقی و درمانی همراه است. هدف، حفظ جان مادر و در صورت امکان نجات جنین است. بسیاری از روشهای تشخیصی (مثل سیتی اسکن) و درمانی (مثل شیمیدرمانی و پرتودرمانی) برای جنین مضر هستند. اگر سرطان در اوایل بارداری تشخیص داده شود، ممکن است ختم بارداری برای نجات جان مادر توصیه شود تا درمان بلافاصله آغاز گردد. در اواخر بارداری، ممکن است زایمان زودرس القا شود یا درمان تا زمان زایمان به تاخیر بیفتد. تصمیمگیری در این شرایط نیازمند یک تیم تخصصی چندجانبه است.
طول درمان بیماری سرطان معده چقدر است
طول دوره درمان سرطان معده بسیار متغیر است و به مرحله بیماری و طرح درمانی بستگی دارد. اگر بیمار کاندید جراحی باشد، فرآیند درمان شامل چندین مرحله است. اغلب، بیماران قبل از جراحی حدود ۲ تا ۳ ماه شیمیدرمانی (معمولاً ۳ یا ۴ دوره) دریافت میکنند. پس از آن، یک دوره استراحت چند هفتهای برای بازیابی قوای بدن قبل از عمل لازم است.
خود عمل جراحی و بستری در بیمارستان معمولاً بین ۱۰ تا ۱۴ روز طول میکشد، اما دوران نقاهت در خانه و بازگشت به توانایی غذا خوردن نسبتاً عادی، چندین ماه زمان میبرد. پس از جراحی، اگر نیاز به شیمیدرمانی یا پرتو درمانی تکمیلی باشد، این دوره نیز ممکن است ۳ تا ۶ ماه دیگر به طول درمان اضافه کند. بنابراین، برای یک بیمار با سرطان قابل جراحی، کل پروسه درمان فعال ممکن است حدود یک سال به طول انجامد.
در مواردی که سرطان متاستاتیک است (مرحله ۴)، درمان به صورت مزمن و مداوم ادامه مییابد. در این حالت، هدف کنترل بیماری است و شیمیدرمانی یا ایمونوتراپی تا زمانی که بیماری پیشرفت نکند یا عوارض دارویی قابل تحمل باشد، ادامه مییابد که میتواند سالها طول بکشد. پس از پایان درمان فعال، بیمار وارد فاز “مراقبت و پایش” میشود که معمولاً ۵ سال طول میکشد و شامل ویزیتها و اسکنهای منظم هر ۳ تا ۶ ماه است. بنابراین، درگیری بیمار با سرطان معده و عوارض آن، اغلب یک پروسه طولانیمدت و چندساله است.
انواع سرطان معده (آدنوکارسینوم و غیره)
وقتی صحبت از سرطان معده میشود، در ۹۰ تا ۹۵ درصد موارد منظور آدنوکارسینوم (Adenocarcinoma) است. این نوع سرطان از سلولهای غدهای که در لایه مخاطی معده قرار دارند و مسئول ترشح مخاط و شیره معده هستند، منشأ میگیرد. تمام توضیحات مربوط به عوامل خطر، رژیم غذایی و درمانهای استاندارد عمدتاً مربوط به این نوع سرطان است. آدنوکارسینوم خود به دو نوع رودهای (Intestinal) و منتشر (Diffuse) تقسیم میشود. نوع رودهای معمولاً در افراد مسنتر و مرتبط با عوامل محیطی است، در حالی که نوع منتشر اغلب ژنتیکی است، در سنین پایینتر رخ میدهد و رفتار تهاجمیتری دارد (گاهی به آن لینیت پلاستیکا یا معده بطری چرمی میگویند).
اما انواع دیگری از تومورهای بدخیم نیز میتوانند در معده ایجاد شوند که رفتار و درمان کاملاً متفاوتی دارند. یکی از مهمترین آنها، تومور استرومایی دستگاه گوارش یا GIST است. این تومور از سلولهای عصبی خاصی در دیواره عضلانی معده شروع میشود و درمان آن معمولاً با داروهای هدفمند خاص (مانند ایماتینیب) است و شیمیدرمانی معمولی روی آن اثر ندارد.
لنفوم معده (MALT lymphoma) نوع دیگری است که سیستم ایمنی دیواره معده را درگیر میکند و ارتباط بسیار قوی با باکتری هلیکوباکتر پیلوری دارد. جالب است بدانید که در مراحل اولیه لنفوم معده، تنها با درمان آنتیبیوتیکی و حذف باکتری، سرطان ممکن است کاملاً درمان شود. تومورهای کارسینوئید نیز نوع نادری هستند که از سلولهای تولیدکننده هورمون در معده منشأ میگیرند و معمولاً رشد کندی دارند. تشخیص دقیق نوع پاتولوژی بسیار حیاتی است، زیرا درمانی که برای آدنوکارسینوم استفاده میشود، ممکن است برای لنفوم یا GIST کاملاً بیفایده باشد.
اسم های دیگر بیماری سرطان معده
در متون علمی و پروندههای پزشکی، سرطان معده با نامهای تخصصیتری شناخته میشود که آگاهی از آنها برای بیماران مفید است. رایجترین نام علمی آن گاستریک کنسر (Gastric Cancer) است که در تمام متون بینالمللی استفاده میشود. واژه “گاستریک” صفت مربوط به معده است.
همچنین بر اساس نوع سلولی، همانطور که اشاره شد، اکثر موارد با نام آدنوکارسینوم معده (Gastric Adenocarcinoma) نامیده میشوند. اگر تومور در محل اتصال مری به معده باشد، به آن “سرطان محل اتصال مری و معده” یا GE Junction Cancer میگویند که پروتکلهای درمانی آن شبیه به سرطان مری است. اصطلاح “لینیت پلاستیکا” (Linitis Plastica) برای نوع خاصی از سرطان معده منتشر به کار میرود که در آن دیواره معده سفت و ضخیم میشود. در زبان عامیانه فارسی همان “سرطان معده” رایج است، اما گاهی در گزارشهای پاتولوژی عبارت Malignant Neoplasm of Stomach دیده میشود که ترجمه تحتاللفظی آن “تومور بدخیم معده” است.
جمعبندی
سرطان معده یا گاستریک کنسر، بیماری جدی و پیچیدهای است که با رشد سلولهای بدخیم در دیواره معده آغاز میشود. این بیماری در مراحل اولیه علائمی شبیه به سوءهاضمه دارد و اغلب دیر تشخیص داده میشود، اما روشهایی مانند آندوسکوپی ابزار اصلی تشخیص آن هستند. عامل عفونی هلیکوباکتر پیلوری و رژیمهای غذایی پرنمک و دودی از مهمترین علل ابتلا محسوب میشوند. درمان اصلی در مراحل ابتدایی شامل جراحی گاسترکتومی است که اغلب با شیمیدرمانی و پرتودرمانی تکمیل میشود. تغییرات اساسی در رژیم غذایی پس از برداشتن معده برای جلوگیری از سوءتغذیه ضروری است. با وجود چالشهای درمانی، پیشرفتهای دارویی جدید و تشخیص زودهنگام، امید به زندگی در بیماران افزایش یافته است و پیشگیری از طریق اصلاح سبک زندگی و درمان عفونتهای معده، موثرترین راه مقابله با این بیماری است.

