بیماری سرطان روده بزرگ (Colorectal Cancer)
- راهنمای جامع و تخصصی سرطان روده بزرگ: از تشخیص تا درمان و پیشگیری
- علت ابتلا به بیماری سرطان روده بزرگ
- نشانههای بیماری سرطان روده بزرگ
- نحوه تشخیص سرطان روده بزرگ
- اسمهای دیگر بیماری سرطان روده بزرگ
- تفاوت بیماری سرطان روده بزرگ در مردان و زنان
- روشهای درمان سرطان روده بزرگ
- درمان دارویی سرطان روده بزرگ
- درمان خانگی و حمایتی سرطان روده بزرگ
- رژیم غذایی مناسب برای سرطان روده بزرگ
- عوارض و خطرات سرطان روده بزرگ
- سرطان روده بزرگ در کودکان و دوران بارداری
- طول درمان سرطان روده بزرگ چقدر است
- پیشگیری از سرطان روده بزرگ
- نقش ژنتیک و سابقه خانوادگی در سرطان روده
راهنمای جامع و تخصصی سرطان روده بزرگ: از تشخیص تا درمان و پیشگیری
سرطان روده بزرگ که در اصطلاح پزشکی به آن سرطان کولورکتال گفته میشود، یکی از شایعترین انواع سرطان در سراسر جهان است که بخش انتهایی دستگاه گوارش را درگیر میکند. این بیماری معمولاً از رشد تودههای سلولی کوچکی به نام «پولیپ» در دیواره داخلی روده آغاز میشود. اگرچه همه پولیپها سرطانی نمیشوند، اما گذشت زمان و تغییرات ژنتیکی میتواند برخی از آنها را به تومورهای بدخیم تبدیل کند. شناخت دقیق این بیماری، مکانیسم اثر آن بر بدن و روشهای مقابله با آن، اولین و مهمترین گام در حفظ سلامت است. در این مقاله کامل، تمامی جوانب این بیماری روده بر اساس منابع معتبر علمی بررسی شده است.
علت ابتلا به بیماری سرطان روده بزرگ
سرطان روده بزرگ زمانی ایجاد میشود که سلولهای سالم در پوشش داخلی روده بزرگ یا راستروده دچار تغییرات یا جهش در DNA خود شوند. DNA سلول حاوی دستورالعملهایی است که به سلول میگوید چه کاری انجام دهد. در حالت عادی، سلولها به صورت منظم رشد میکنند، تقسیم میشوند و میمیرند تا بدن سالم بماند. اما وقتی DNA آسیب میبیند و سرطانی میشود، سلولها بدون توقف به تقسیم شدن ادامه میدهند و تودهای را تشکیل میدهند که تومور نامیده میشود.
اگرچه علت دقیق این جهشهای ژنتیکی در بسیاری از موارد نامشخص است، اما عوامل خطر متعددی شناسایی شدهاند که احتمال ابتلا را افزایش میدهند. یکی از مهمترین عوامل، سن است. با افزایش سن، مکانیسمهای ترمیم سلولی بدن ضعیفتر شده و احتمال خطا در تقسیم سلولی بیشتر میشود. اکثریت موارد این سرطان در افراد بالای ۵۰ سال تشخیص داده میشود، هرچند که در سالهای اخیر آمار ابتلا در جوانان نیز رو به افزایش نگرانکنندهای گذاشته است.
سبک زندگی و رژیم غذایی نقش بسیار پررنگی در ایجاد این بیماری دارند. مطالعات متعدد نشان دادهاند که رژیمهای غذایی غربی که سرشار از چربی و کالری هستند و فیبر کمی دارند، خطر ابتلا را بالا میبرند. مصرف مداوم گوشت قرمز (مانند گوشت گاو و گوسفند) و گوشتهای فرآوری شده (مانند سوسیس، کالباس و هاتداگ) ارتباط مستقیمی با افزایش ریسک این سرطان دارد. روش پخت گوشت نیز موثر است؛ پختن گوشت در دماهای بسیار بالا (مانند کباب کردن روی زغال) میتواند مواد سرطانزایی تولید کند که بر دیواره روده تاثیر منفی میگذارند.
علاوه بر تغذیه، کمتحرکی و چاقی نیز از عوامل اصلی هستند. افراد چاق سطح بالاتری از انسولین و فاکتورهای رشد در خون خود دارند که ممکن است رشد سلولهای سرطانی را تحریک کنند. همچنین التهاب مزمن در بدن که ناشی از چاقی است، سیستم ایمنی را تضعیف کرده و زمینه را برای سرطان فراهم میکند. مصرف الکل و سیگار نیز از دیگر عوامل سبک زندگی هستند که مواد سمی را وارد بدن کرده و مستقیماً بر سلولهای روده تاثیر مخرب میگذارند.
بیماریهای التهابی روده مانند کولیت اولسراتیو و بیماری کرون، اگر به مدت طولانی درمان نشوند یا کنترل نگردند، باعث التهاب مزمن در دیواره روده میشوند. این التهاب مداوم باعث میشود سلولهای روده مدام در حال تخریب و بازسازی باشند که این سرعت بالای تقسیم سلولی، شانس جهش ژنتیکی و سرطان را افزایش میدهد. بنابراین، سابقه پزشکی فرد و وضعیت سلامت گوارشی او در گذشته، در تعیین علت ابتلا بسیار تعیینکننده است.
نشانههای بیماری سرطان روده بزرگ
سرطان روده بزرگ در مراحل اولیه خود اغلب «بیماری خاموش» نامیده میشود زیرا ممکن است هیچ علامت مشخصی نداشته باشد. پولیپهای کوچک و حتی تومورهای اولیه ممکن است بدون ایجاد درد یا تغییر خاصی در بدن رشد کنند. به همین دلیل است که غربالگری و آزمایشهای روتین اهمیت حیاتی دارند. با این حال، با رشد تومور و پیشرفت بیماری، علائم ظاهر میشوند که توجه به آنها میتواند جان بیمار را نجات دهد.
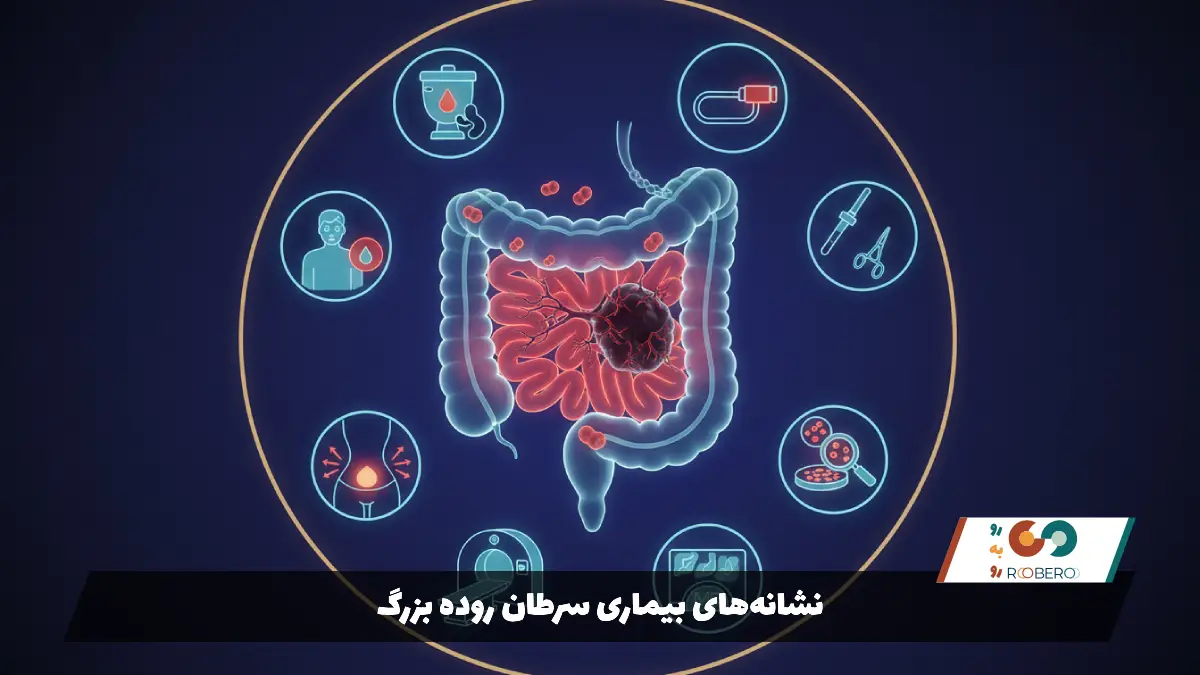
یکی از شایعترین و هشداردهندهترین علائم، تغییر در عادات اجابت مزاج است که بیش از چند روز طول بکشد. این تغییرات میتواند شامل اسهال مداوم، یبوست شدید، یا تغییر در قوام مدفوع باشد. همچنین احساس عدم تخلیه کامل روده پس از دستشویی رفتن، نشانهای است که نباید نادیده گرفته شود. این حالت که «تنسموس» نام دارد، معمولاً زمانی رخ میدهد که توموری در انتهای روده (رکتوم) قرار گرفته و فضای روده را اشغال کرده است، به طوری که فرد حس میکند هنوز نیاز به دفع دارد.
خونریزی از مقعد یا وجود خون در مدفوع، علامت بسیار مهمی است. خون ممکن است به صورت روشن باشد یا باعث شود رنگ مدفوع بسیار تیره و قیریشکل شود. البته هر خونریزی نشانه سرطان نیست و ممکن است ناشی از هموروئید (بواسیر) باشد، اما تشخیص دقیق آن فقط با مراجعه به پزشک امکانپذیر است. کمخونی یا آنمی غیرقابل توجیه نیز یکی دیگر از نشانههاست. گاهی تومور به آرامی خونریزی میکند که با چشم دیده نمیشود، اما در آزمایش خون به صورت کمبود آهن و کاهش گلبولهای قرمز خود را نشان میدهد و باعث خستگی مفرط و تنگی نفس میشود.
دردهای شکمی مداوم، کرامپها، نفخ و گاز بیش از حد نیز میتوانند از علائم باشند. اگر تومور بزرگ شود، ممکن است باعث انسداد نسبی روده شود که منجر به دردهای شدید و پیچشی در شکم میشود. کاهش وزن ناخواسته و بدون دلیل (مثلاً کم شدن ۵ کیلوگرم وزن بدون رژیم یا ورزش) نیز نشانهای سیستمیک است که بدن در حال مصرف انرژی برای مبارزه با یک بیماری جدی است یا تومور مواد مغذی را مصرف میکند.
در مراحل پیشرفتهتر که سرطان گسترش یافته است، علائم ممکن است شامل زردی پوست و چشمها (یرقان)، بزرگی کبد، تجمع مایع در شکم و مشکلات تنفسی باشد. بسیار مهم است که بدانیم وجود این علائم لزوماً به معنای سرطان نیست و بسیاری از بیماریهای گوارشی دیگر علائم مشابهی دارند، اما تداوم این نشانهها زنگ خطری است که نیاز به بررسی فوری پزشکی دارد.
نحوه تشخیص سرطان روده بزرگ
فرآیند تشخیص سرطان روده بزرگ با یک معاینه بالینی دقیق و بررسی تاریخچه پزشکی بیمار آغاز میشود. پزشک سوالاتی در مورد سابقه خانوادگی سرطان، عادات روده و علائم فعلی میپرسد. یکی از اولین معاینات فیزیکی، معاینه انگشتی رکتوم (DRE) است که در آن پزشک با دستکش و روانکننده، انتهای روده را برای وجود توده یا ناهنجاری لمس میکند. اگرچه این روش ساده است، اما تنها بخش کوچکی از روده را بررسی میکند.
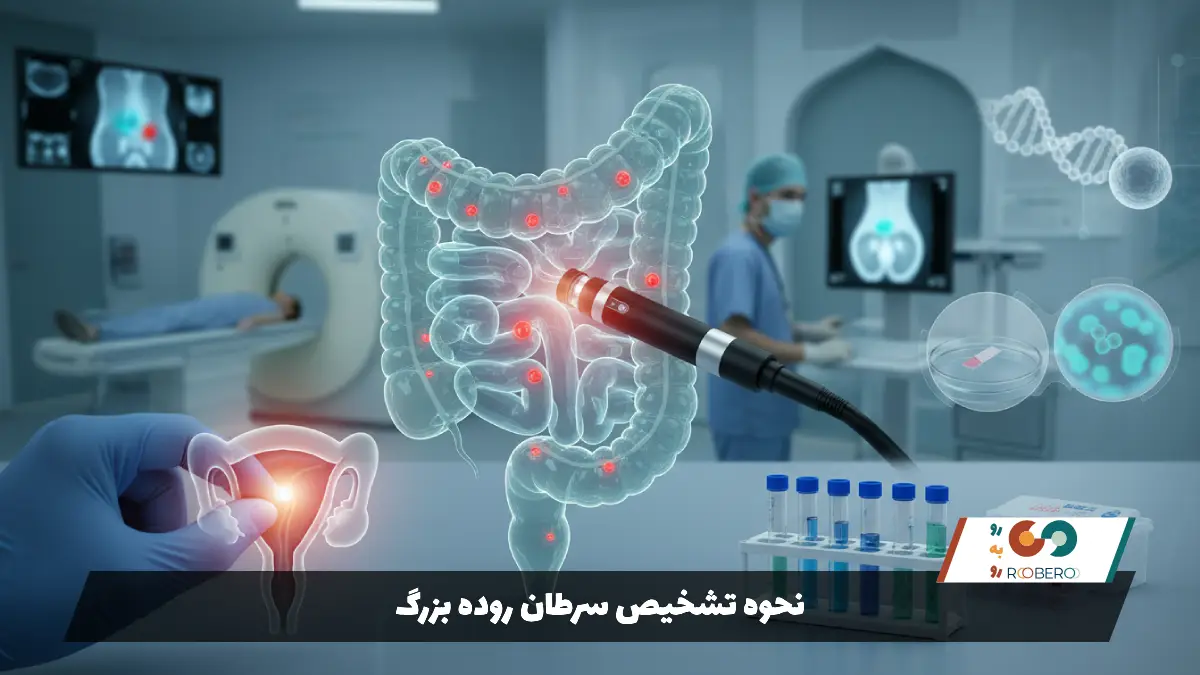
استاندارد طلایی و دقیقترین روش تشخیص، کولونوسکوپی است. در این روش، پس از پاکسازی کامل روده توسط بیمار (با مصرف مسهلها)، پزشک یک لوله باریک، منعطف و مجهز به دوربین را وارد روده بزرگ میکند. این دوربین به پزشک اجازه میدهد تا تمام طول روده بزرگ را با دقت مشاهده کند. مزیت بزرگ کولونوسکوپی این است که اگر پزشک پولیپ یا بافت مشکوکی را ببیند، میتواند همان جا آن را برداشته یا از آن نمونهبرداری (بیوپسی) کند.
نمونهبرداری یا بیوپسی تنها راه قطعی برای تایید سرطان است. بافتی که در حین کولونوسکوپی برداشته شده، به آزمایشگاه پاتولوژی فرستاده میشود تا زیر میکروسکوپ بررسی شود. پاتولوژیست سلولها را از نظر سرطانی بودن، نوع سلول و درجه تهاجم بررسی میکند. نتیجه این آزمایش تعیین میکند که آیا بیمار نیاز به درمان سرطان دارد یا خیر.
علاوه بر روشهای تهاجمی، آزمایشهای غربالگری غیرتهاجمی نیز وجود دارند. آزمایش خون مخفی در مدفوع (FOBT) یا آزمایش ایمونوشیمیایی مدفوع (FIT) برای یافتن مقادیر بسیار کم خون در مدفوع که با چشم دیده نمیشود، استفاده میشوند. همچنین آزمایش DNA مدفوع که تغییرات ژنتیکی سلولهای سرطانی ریخته شده در مدفوع را شناسایی میکند، روشی جدیدتر و دقیقتر است. اگر نتیجه هر یک از این آزمایشها مثبت باشد، انجام کولونوسکوپی برای تایید نهایی الزامی است.
پس از تایید سرطان، پزشک برای تعیین مرحله بیماری (استیجینگ) از روشهای تصویربرداری استفاده میکند. سیتی اسکن (CT Scan) قفسه سینه، شکم و لگن انجام میشود تا مشخص شود آیا سرطان به کبد، ریهها یا سایر اندامها گسترش یافته است یا خیر. امآرآی (MRI) لگن نیز به خصوص برای سرطانهای رکتوم (راستروده) بسیار دقیق است و میزان نفوذ تومور به دیواره روده و غدد لنفاوی اطراف را نشان میدهد. آزمایش خون برای اندازهگیری آنتیژن کارسینوامبریونیک (CEA) نیز انجام میشود؛ این ماده معمولاً توسط سلولهای سرطانی تولید میشود و سطح بالای آن میتواند نشاندهنده فعالیت بیماری باشد.
اسمهای دیگر بیماری سرطان روده بزرگ
این بیماری در متون پزشکی و گفتگوهای عمومی با نامهای مختلفی شناخته میشود که اغلب به محل دقیق قرارگیری تومور اشاره دارند. نام کلی و جامع آن «سرطان کولورکتال» (Colorectal Cancer) است. این واژه ترکیبی از دو کلمه «کولون» (به معنی روده بزرگ) و «رکتوم» (به معنی راستروده یا بخش انتهایی روده) است. استفاده از این نام به این دلیل است که سرطانهای این دو ناحیه ویژگیهای مشترک بسیاری دارند.
اگر سرطان فقط در بخش اصلی و طولانی روده بزرگ (کولون) ایجاد شده باشد، به آن «سرطان کولون» (Colon Cancer) گفته میشود. کولون خود به بخشهای مختلفی تقسیم میشود و گاهی پزشکان بر اساس محل دقیق تومور نامگذاری میکنند، مثلاً سرطان کولون صعودی (سمت راست شکم)، سرطان کولون نزولی (سمت چپ شکم) یا سرطان سیگموئید (بخش S شکل انتهای روده).
اگر تومور در ۱۵ سانتیمتر انتهایی روده بزرگ، یعنی جایی که مدفوع قبل از دفع ذخیره میشود قرار داشته باشد، به آن «سرطان رکتوم» یا «سرطان راستروده» (Rectal Cancer) میگویند. اگرچه این سرطان زیرمجموعه سرطان روده بزرگ است، اما درمان آن به دلیل موقعیت خاص آناتومیکی در لگن و نزدیکی به اندامهای دیگر، تفاوتهایی با سرطان بخشهای بالاتر روده دارد و معمولاً نیاز به پرتودرمانی در آن بیشتر است.
در زبان عامیانه فارسی، گاهی به این بیماری «سرطان روده» نیز گفته میشود. البته باید دقت داشت که سرطان روده باریک (Small Intestine Cancer) بیماری کاملاً متفاوتی است و بسیار نادرتر از سرطان روده بزرگ است. بنابراین وقتی کلمه سرطان روده به تنهایی به کار میرود، در ۹۹ درصد موارد منظور همان سرطان روده بزرگ است. اصطلاح «تومور بدخیم روده» نیز عبارت دیگری است که همان معنی را میرساند.
تفاوت بیماری سرطان روده بزرگ در مردان و زنان
سرطان روده بزرگ در هر دو جنس مرد و زن رخ میدهد، اما تفاوتهای ظریف و مهمی در آمار ابتلا، محل تومور و پاسخ به درمان بین دو جنس وجود دارد. به طور کلی، مردان کمی بیشتر از زنان در معرض خطر ابتلا به این سرطان هستند و معمولاً در سنین پایینتری نسبت به زنان تشخیص داده میشوند. در مقابل، زنان معمولاً در سنین بالاتر مبتلا میشوند، اما طول عمر بیشتر زنان باعث میشود تعداد کلی موارد در هر دو جنس نزدیک به هم باشد.
یکی از تفاوتهای جالب آناتومیکی این است که تومورهای روده در زنان بیشتر تمایل دارند در سمت راست روده (کولون صعودی) ایجاد شوند، در حالی که در مردان تومورها بیشتر در سمت چپ (کولون نزولی و رکتوم) دیده میشوند. این تفاوت مکانی مهم است زیرا تومورهای سمت راست علائم دیرتری نشان میدهند و اغلب با کمخونی و خستگی بروز میکنند، در حالی که تومورهای سمت چپ زودتر باعث انسداد و تغییر در اجابت مزاج میشوند. این موضوع گاهی باعث میشود تشخیص در زنان کمی دیرتر انجام شود.
عوامل هورمونی نقش مهمی در این تفاوتها دارند. هورمون استروژن در زنان ممکن است نقش محافظتی در برابر سرطان روده داشته باشد. مطالعات نشان دادهاند زنانی که پس از یائسگی درمان جایگزینی هورمونی دریافت کردهاند، خطر ابتلای کمتری داشتهاند (هرچند این درمان عوارض خاص خود را دارد). پس از یائسگی و کاهش سطح استروژن، خطر ابتلا در زنان افزایش مییابد و به سطح مردان نزدیک میشود.
از نظر پاسخ به درمان، زنان ممکن است عوارض جانبی شدیدتری را نسبت به برخی داروهای شیمیدرمانی (مانند 5-FU) تجربه کنند. همچنین آناتومی لگن در زنان و مردان متفاوت است؛ لگن زنان عریضتر است اما وجود رحم و تخمدانها فضای جراحی برای سرطانهای رکتوم را پیچیده میکند. در مردان، نزدیکی رکتوم به پروستات و مجاری ادراری، چالشهای خاص خود را در جراحی و حفظ عملکرد جنسی و ادراری ایجاد میکند.
روشهای درمان سرطان روده بزرگ
درمان سرطان روده بزرگ به مرحله بیماری، محل دقیق تومور و وضعیت سلامت عمومی بیمار بستگی دارد. رویکرد درمانی معمولاً چندوجهی است و تیمی از متخصصان شامل جراح، انکولوژیست (متخصص سرطان) و رادیولوژیست در آن مشارکت دارند. اصلیترین و موثرترین روش درمان برای سرطانی که هنوز به نقاط دوردست بدن پخش نشده است، جراحی است.
در جراحی که «کولکتومی» نامیده میشود، جراح بخشی از روده که حاوی تومور است را به همراه حاشیه سالمی از بافتهای اطراف و غدد لنفاوی نزدیک آن برمیدارد. سپس دو انتهای باقیمانده روده به هم پیوند زده میشوند (آناستوموز) تا مسیر گوارش دوباره برقرار شود. امروزه بسیاری از این جراحیها به روش لاپاروسکوپی (کمتهاجمی) انجام میشوند که با برشهای کوچک و با استفاده از دوربین انجام میگیرد و درد و دوره نقاهت کمتری نسبت به جراحی باز دارد.
در مواردی که سرطان بسیار پیشرفته است یا محل تومور به گونهای است که امکان اتصال مجدد روده وجود ندارد، جراح ممکن است نیاز به ایجاد «استوما» (کولوستومی یا ایلئوستومی) داشته باشد. در این حالت، انتهای روده به سوراخی روی شکم متصل میشود و مدفوع به جای مقعد، در کیسهای مخصوص که روی شکم نصب میشود تخلیه میگردد. این وضعیت ممکن است موقت (تا زمان بهبود روده) یا دائم باشد.
پرتودرمانی یا رادیوتراپی بیشتر برای سرطان رکتوم (راستروده) استفاده میشود و در سرطان کولون کاربرد کمتری دارد. در این روش از پرتوهای پرانرژی ایکس برای کشتن سلولهای سرطانی استفاده میشود. پرتودرمانی اغلب قبل از جراحی انجام میشود تا سایز تومور را کوچک کند و برداشتن آن را آسانتر سازد، یا بعد از جراحی برای از بین بردن سلولهای میکروسکوپی باقیمانده به کار میرود.
روشهای نوینتری مانند ابلیشن (سوزاندن تومور با امواج رادیویی یا مایکروویو) یا آمبولیزاسیون (قطع خونرسانی به تومور) نیز وجود دارند که بیشتر برای درمان متاستازها (مثلاً تومورهایی که به کبد گسترش یافتهاند) استفاده میشوند و جایگزین جراحی در بیمارانی هستند که توانایی تحمل عمل سنگین را ندارند.
درمان دارویی سرطان روده بزرگ
درمان دارویی سرطان روده بزرگ شامل شیمیدرمانی، درمان هدفمند و ایمونوتراپی است که هر کدام مکانیسم متفاوتی برای مبارزه با سلولهای سرطانی دارند. شیمیدرمانی رایجترین نوع درمان دارویی است که میتواند قبل از جراحی (برای کوچک کردن تومور)، بعد از جراحی (برای پیشگیری از عود) یا به عنوان درمان اصلی برای سرطانهای پیشرفته استفاده شود. داروهای شیمیدرمانی با حمله به سلولهایی که به سرعت در حال تقسیم هستند، آنها را از بین میبرند. از آنجا که سلولهای مو، مخاط دهان و روده نیز تقسیم سریع دارند، این داروها عوارضی مانند ریزش مو، زخم دهان و تهوع ایجاد میکنند.
درمان هدفمند (Targeted Therapy) نسل جدیدتری از داروهاست که هوشمندتر عمل میکنند. این داروها پروتئینها یا ژنهای خاصی را که باعث رشد سلولهای سرطانی میشوند، شناسایی و مسدود میکنند. برای مثال، برخی داروها گیرندههای فاکتور رشد اپیدرمی (EGFR) را هدف قرار میدهند و مانع از دریافت سیگنال رشد توسط سلول سرطانی میشوند. برخی دیگر مانع از تشکیل رگهای خونی جدید اطراف تومور میشوند (آنژیوژنز) و عملاً به تومور گرسنگی میدهند. این داروها معمولاً آسیب کمتری به سلولهای سالم بدن میرسانند.
ایمونوتراپی یا ایمنیدرمانی روشی انقلابی است که سیستم ایمنی خود بیمار را برای مبارزه با سرطان تقویت میکند. برخی سلولهای سرطانی مکانیزمی دارند که خود را از دید سیستم ایمنی مخفی میکنند. داروهای ایمونوتراپی این پوشش را برمیدارند و به گلبولهای سفید بدن اجازه میدهند تومور را شناسایی و به آن حمله کنند. این روش معمولاً برای بیمارانی استفاده میشود که دارای تغییرات ژنتیکی خاصی در تومور خود هستند (مانند ناپایداری ریزماهوارهای) و به شیمیدرمانی معمولی پاسخ ندادهاند.
انتخاب نوع دارو کاملاً به ویژگیهای ژنتیکی تومور بستگی دارد. امروزه قبل از شروع درمان دارویی، آزمایشهای ژنتیکی روی نمونه تومور انجام میشود تا مشخص شود کدام دارو بیشترین تاثیر را خواهد داشت. این رویکرد که «پزشکی شخصیسازی شده» نام دارد، شانس موفقیت درمان را به طور چشمگیری افزایش داده است.
درمان خانگی و حمایتی سرطان روده بزرگ
باید با صراحت گفت که هیچ درمان خانگی یا گیاهی وجود ندارد که بتواند سرطان روده بزرگ را درمان کند یا تومور را از بین ببرد. اتکا به روشهای سنتی به عنوان درمان اصلی و به تاخیر انداختن جراحی یا شیمیدرمانی میتواند فرصت طلایی درمان را از بین ببرد و منجر به پیشرفت جبرانناپذیر بیماری شود. درمانهای خانگی در این بیماری صرفاً نقش حمایتی و تسکیندهنده عوارض درمانهای پزشکی را دارند.
یکی از مهمترین جنبههای مراقبت در خانه، مدیریت عوارض شیمیدرمانی است. استفاده از دمنوش زنجبیل تازه میتواند به کنترل تهوع ناشی از داروها کمک شایانی کند. همچنین شستشوی دهان با محلول آب و نمک و جوش شیرین (بدون الکل) چندین بار در روز میتواند از بروز زخمهای دهانی دردناک جلوگیری کند یا شدت آنها را کاهش دهد.
مدیریت خستگی یکی دیگر از اصول مراقبت خانگی است. بیماران باید استراحت کافی داشته باشند اما استراحت مطلق توصیه نمیشود. انجام فعالیتهای سبک مانند پیادهروی کوتاه در خانه میتواند سطح انرژی را بالا ببرد و از تحلیل عضلات و لخته شدن خون در پاها جلوگیری کند. ماساژ ملایم (با مشورت پزشک) و تکنیکهای آرامسازی مانند مدیتیشن میتواند به کاهش استرس و اضطراب ناشی از بیماری کمک کند.
برای بیمارانی که دچار اسهال ناشی از درمان هستند، مصرف مایعات فراوان برای جلوگیری از کمآبی بدن حیاتی است. نوشیدن آب سیب رقیق شده، سوپهای رقیق و محلولهای ORS خانگی توصیه میشود. مراقبت از پوست ناحیه تحت تابش (در رادیوتراپی) نیز مهم است؛ باید از پوشیدن لباسهای تنگ و استفاده از لوسیونهای معطر روی آن ناحیه خودداری کرد و فقط از پمادهایی که پزشک تجویز کرده استفاده نمود.
رژیم غذایی مناسب برای سرطان روده بزرگ
تغذیه نقش دوگانهای در سرطان روده بزرگ ایفا میکند: هم در پیشگیری و هم در دوران درمان. در دوران درمان (جراحی یا شیمیدرمانی)، هدف اصلی رژیم غذایی حفظ وزن، تامین پروتئین کافی برای ترمیم بافتها و مدیریت عوارض گوارشی است. برخلاف توصیههای پیشگیری که بر مصرف فیبر بالا تاکید دارند، در دوران نقاهت بعد از جراحی روده، ممکن است پزشک رژیم «کمفیبر» یا «کمباقیمانده» را تجویز کند تا به روده فرصت استراحت دهد و حجم مدفوع را کم کند.
در این دوران، مصرف نانهای سفید، برنج سفید، پاستا، مرغ و ماهی آبپز، تخممرغ و سبزیجات کاملاً پخته شده و بدون پوست توصیه میشود. باید از مصرف حبوبات نفاخ، سبزیجات خام، مغزها و دانهها که هضم سختی دارند موقتاً پرهیز کرد. مصرف پروتئین کافی (مانند گوشت سفید، تخم مرغ و لبنیات در صورت تحمل) برای بهبود زخمهای جراحی و تقویت سیستم ایمنی ضروری است.
پس از بهبودی کامل و برای پیشگیری از عود بیماری، بیمار باید به سمت رژیم غذایی سالم و ضد سرطان حرکت کند. این رژیم بر پایه غذاهای گیاهی استوار است. میوهها، سبزیجات رنگارنگ و غلات کامل (سبوسدار) سرشار از آنتیاکسیدان و فیبر هستند که به دفع سریعتر مواد سمی از روده کمک میکنند. کلم بروکلی، کلم پیچ، سیر و زردچوبه خواص ضد سرطانی ثابت شدهای دارند.
محدود کردن شدید گوشت قرمز (گاو، گوسفند) و حذف کامل گوشتهای فرآوری شده (سوسیس، کالباس، همبرگر صنعتی) اصل مهمی در رژیم غذایی این بیماران است. چربیهای حیوانی باید با چربیهای سالم گیاهی مانند روغن زیتون، آووکادو و روغن کانولا جایگزین شوند. همچنین مصرف قند و شکر مصنوعی باید به حداقل برسد، زیرا قند بالا میتواند التهاب بدن را تشدید کند. هیدراتاسیون و نوشیدن آب کافی نیز برای عملکرد صحیح روده و دفع سموم داروها از بدن در تمام مراحل درمان الزامی است.
عوارض و خطرات سرطان روده بزرگ
اگر سرطان روده بزرگ به موقع تشخیص داده نشود و درمان نگردد، عوارض جدی و مرگباری به دنبال خواهد داشت. یکی از خطرناکترین عوارض، «انسداد روده» است. تومور میتواند آنقدر بزرگ شود که مسیر عبور مدفوع را کاملاً مسدود کند. این وضعیت باعث درد شدید شکم، استفراغ و عدم توانایی در دفع گاز و مدفوع میشود و نیاز به جراحی اورژانسی دارد. اگر انسداد درمان نشود، روده ممکن است پاره شود (پرفوراسیون).
پارگی روده باعث نشت مدفوع و باکتریها به داخل حفره شکم میشود که منجر به عفونت شدید و کشندهای به نام «پریتونیت» میگردد. این وضعیت یک اورژانس تمام عیار پزشکی است و خطر مرگ بالایی دارد. علاوه بر عوارض مکانیکی، متاستاز یا پخش شدن سرطان به سایر اعضای بدن، بزرگترین خطر این بیماری است. کبد شایعترین محلی است که سرطان روده به آن گسترش مییابد، زیرا خون روده مستقیماً به کبد میرود. متاستاز به ریهها، استخوان و مغز نیز ممکن است رخ دهد.
عوارض ناشی از درمان نیز بخشی از چالشهای بیماری است. جراحی ممکن است با خطراتی مانند عفونت زخم، نشت از محل پیوند روده و خونریزی همراه باشد. بیمارانی که استوما (کیسه کلستومی) دارند ممکن است با مشکلات پوستی اطراف استوما یا مشکلات روانی و اجتماعی ناشی از تغییر تصویر بدنی مواجه شوند. شیمیدرمانی نیز میتواند باعث آسیب عصبی (نوروپاتی) شود که به صورت بیحسی و گزگز در دستها و پاها بروز میکند و ممکن است تا مدتها پس از پایان درمان باقی بماند.
سندرم لینچ و سایر سندرمهای ژنتیکی که عامل برخی از سرطانهای روده هستند، میتوانند خطر ابتلا به سرطانهای دیگر (مانند سرطان رحم، تخمدان و معده) را نیز در بیمار افزایش دهند. بنابراین، بیماران مبتلا به سرطان روده باید از نظر سلامت سایر ارگانها نیز تحت نظر باشند.
سرطان روده بزرگ در کودکان و دوران بارداری
سرطان روده بزرگ در کودکان و نوجوانان بسیار نادر است، اما غیرممکن نیست. وقتی این بیماری در سنین پایین رخ میدهد، معمولاً تهاجمیتر است و اغلب با سندرمهای ژنتیکی ارثی مانند «پولیپوز آدنوماتوز خانوادگی» (FAP) یا سندرم لینچ مرتبط است. در کودکانی که سابقه خانوادگی قوی دارند، غربالگری ژنتیکی و کولونوسکوپی از سنین بسیار پایین (گاهی از ۱۰ سالگی) آغاز میشود. علائم در کودکان مشابه بزرگسالان است (دلدرد، خونریزی)، اما چون پزشکان انتظار سرطان را در کودک ندارند، تشخیص اغلب با تاخیر انجام میشود.
در دوران بارداری، تشخیص سرطان روده بزرگ بسیار چالشبرانگیز است. علائم شایع سرطان مانند یبوست، نفخ، تهوع و حتی خونریزی مقعدی (که اغلب به هموروئید بارداری نسبت داده میشود) با علائم طبیعی بارداری همپوشانی دارند. این موضوع باعث میشود سرطان در زنان باردار معمولاً در مراحل پیشرفتهتری کشف شود.
درمان در دوران بارداری پیچیده است و نیازمند توازن بین سلامت مادر و جنین است. اگر سرطان در اوایل بارداری تشخیص داده شود، ممکن است جراحی برای برداشتن تومور انجام شود. بیهوشی و جراحی در سه ماهه دوم معمولاً ایمنترین زمان است. شیمیدرمانی در سه ماهه اول که اندامهای جنین در حال شکلگیری هستند ممنوع است زیرا باعث نقایص مادرزادی میشود، اما ممکن است در سه ماهه دوم و سوم با احتیاط استفاده شود. رادیوتراپی تقریباً همیشه در دوران بارداری ممنوع است زیرا به جنین آسیب جدی میزند. در بسیاری از موارد، اگر سرطان در اواخر بارداری تشخیص داده شود، پزشکان ترجیح میدهند درمان را تا پس از زایمان به تعویق بیندازند یا زایمان را زودتر انجام دهند.
طول درمان سرطان روده بزرگ چقدر است
طول دوره درمان سرطان روده بزرگ متغیر است و به مرحله بیماری و نوع درمانهای مورد نیاز بستگی دارد. اگر سرطان در مراحل بسیار ابتدایی (مرحله صفر یا یک) و در حد پولیپ باشد، فرآیند درمان ممکن است تنها شامل یک جلسه کولونوسکوپی یا یک جراحی کوتاه باشد و بیمار ظرف چند روز به زندگی عادی بازگردد.
در مراحل میانی که نیاز به جراحی برداشتن روده است، بیمار معمولاً ۳ تا ۷ روز در بیمارستان بستری میشود و دوره نقاهت در خانه حدود ۴ تا ۶ هفته طول میکشد تا روده ترمیم شود و فرد بتواند فعالیتهای عادی را از سر بگیرد. اگر پزشک شیمیدرمانی کمکی (Adjuvant) را برای کاهش خطر عود تجویز کند، این درمان معمولاً حدود ۴ تا ۸ هفته بعد از جراحی شروع میشود و به مدت ۳ تا ۶ ماه ادامه مییابد. دورههای شیمیدرمانی معمولاً به صورت هر دو یا سه هفته یک بار انجام میشود.
در سرطانهای رکتوم، ممکن است قبل از جراحی یک دوره ۵ تا ۶ هفتهای پرتودرمانی و شیمیدرمانی همزمان انجام شود، سپس ۶ تا ۱۰ هفته وقفه برای استراحت و کوچک شدن تومور داده شود و پس از آن جراحی صورت گیرد. بنابراین کل پروسه میتواند تا یک سال طول بکشد.
در مراحل پیشرفته (متاستاتیک)، درمان ممکن است سالها ادامه داشته باشد. در این حالت، سرطان به یک بیماری مزمن تبدیل میشود که هدف از درمان، کنترل رشد تومور و افزایش طول عمر با کیفیت است، نه لزوماً درمان قطعی. پس از پایان درمان فعال، دوره مراقبت و پیگیری (Surveillance) آغاز میشود که معمولاً تا ۵ سال با آزمایشهای خون منظم و کولونوسکوپیهای دورهای ادامه دارد تا از عدم بازگشت بیماری اطمینان حاصل شود.
پیشگیری از سرطان روده بزرگ
خبر خوب در مورد سرطان روده بزرگ این است که این بیماری یکی از قابل پیشگیریترین سرطانهاست. کلید طلایی پیشگیری، غربالگری منظم است. از آنجا که اکثر سرطانها از پولیپهای خوشخیم شروع میشوند، انجام کولونوسکوپی به پزشک اجازه میدهد این پولیپها را قبل از سرطانی شدن پیدا کرده و خارج کند. انجمنهای پزشکی توصیه میکنند همه افراد از سن ۴۵ یا ۵۰ سالگی غربالگری را شروع کنند. کسانی که سابقه خانوادگی دارند باید ۱۰ سال زودتر از سنی که خویشاوندشان مبتلا شده، غربالگری را آغاز کنند.
اصلاح سبک زندگی دومین رکن پیشگیری است. حفظ وزن متعادل و جلوگیری از چاقی شکمی تاثیر زیادی در کاهش ریسک دارد. فعالیت بدنی منظم (حداقل ۱۵۰ دقیقه ورزش متوسط در هفته) باعث بهبود حرکات روده و کاهش التهاب بدن میشود.
تغییر رژیم غذایی به سمت مصرف فیبر بالا (میوه، سبزی، حبوبات و غلات کامل) و کاهش مصرف گوشت قرمز و فرآوری شده ضروری است. مصرف کلسیم و ویتامین D نیز اثر محافظتی دارد. ترک سیگار و محدود کردن مصرف الکل از دیگر اقدامات واجب است. برخی مطالعات نشان دادهاند مصرف طولانی مدت آسپرین (با دوز پایین) ممکن است در کاهش خطر سرطان روده موثر باشد، اما این کار حتماً باید با تجویز پزشک و در نظر گرفتن خطر خونریزی انجام شود. آگاهی از تغییرات بدن و مراجعه سریع به پزشک در صورت مشاهده خونریزی، حتی اگر دردناک نباشد، میتواند جان فرد را نجات دهد.
نقش ژنتیک و سابقه خانوادگی در سرطان روده
حدود ۵ تا ۱۰ درصد از موارد سرطان روده بزرگ کاملاً ارثی هستند و مستقیماً به ژنهای معیوبی که از والدین به فرزندان منتقل میشوند، مربوط هستند. شناخت این سندرومهای ژنتیکی برای اعضای خانواده بسیار حیاتی است. شایعترین این سندرومها، سندرم لینچ (Lynch Syndrome) است. افرادی که این ژن را دارند، نه تنها در معرض خطر بالای سرطان روده در سنین جوانی هستند، بلکه خطر سرطانهای رحم، تخمدان و معده نیز در آنها بالاست.
سندرم مهم دیگر، پولیپوز آدنوماتوز خانوادگی (FAP) است. در این بیماری نادر، هزاران پولیپ در روده بزرگ فرد در سنین نوجوانی ایجاد میشود. اگر روده بزرگ این افراد با جراحی پیشگیرانه خارج نشود، احتمال ابتلا به سرطان در آنها تا سن ۴۰ سالگی تقریباً ۱۰۰ درصد است.
حتی اگر سندرم ژنتیکی مشخصی وجود نداشته باشد، داشتن یک خویشاوند درجه یک (پدر، مادر، خواهر، برادر) که به سرطان روده مبتلا شده است، ریسک فرد را دو تا سه برابر میکند. این افراد باید غربالگری را جدیتر بگیرند. مشاوره ژنتیک برای خانوادههایی که چندین مورد سرطان در آنها دیده شده، توصیه میشود تا با انجام آزمایش خون، جهشهای ژنتیکی احتمالی شناسایی و برنامه پیشگیری دقیقی برای سایر اعضای خانواده تنظیم شود.
جمعبندی
سرطان روده بزرگ یا کولورکتال، بیماری است که از رشد سلولهای غیرطبیعی و اغلب از تودههایی به نام پولیپ در روده آغاز میشود. علائم هشداردهنده شامل تغییر در عادات دفع، خون در مدفوع، درد شکم و کاهش وزن بیدلیل است. تشخیص قطعی با کولونوسکوپی و نمونهبرداری انجام میشود. درمان اصلی شامل جراحی برای برداشتن تومور است که ممکن است با شیمیدرمانی و پرتودرمانی تکمیل شود. اگرچه این بیماری میتواند خطرناک باشد، اما در صورت تشخیص زودهنگام، یکی از درمانپذیرترین سرطانهاست. اصلاح سبک زندگی، مصرف فیبر، پرهیز از گوشتهای فرآوری شده و انجام غربالگریهای منظم از سن ۵۰ سالگی (یا زودتر در صورت سابقه خانوادگی) مهمترین راههای پیشگیری هستند. آگاهی و اقدام سریع، کلید غلبه بر این بیماری است.

