بیماری دمانس فرونتوتمپورال (Frontotemporal Dementia – FTD)

- دمانس فرونتوتمپورال (Frontotemporal Dementia – FTD): راهنمای جامع شناخت و مدیریت
- نامهای دیگر بیماری دمانس فرونتوتمپورال
- نشانههای بیماری دمانس فرونتوتمپورال (FTD)
- علت ابتلا به دمانس فرونتوتمپورال (FTD)
- نحوه تشخیص دمانس فرونتوتمپورال (FTD)
- تفاوت بیماری دمانس فرونتوتمپورال در مردان و زنان
- درمان دارویی دمانس فرونتوتمپورال (FTD)
- درمان خانگی و سبک زندگی برای دمانس فرونتوتمپورال (FTD)
- رژیم غذایی مناسب برای دمانس فرونتوتمپورال (FTD)
- روشهای پیشگیری از دمانس فرونتوتمپورال (FTD)
- عوارض و خطرات دمانس فرونتوتمپورال (FTD)
- دمانس فرونتوتمپورال در کودکان و دوران بارداری
- طول درمان و پیشآگهی دمانس فرونتوتمپورال (FTD)
- تأثیر دمانس فرونتوتمپورال بر سلامت روان مراقبان و خانواده
دمانس فرونتوتمپورال (Frontotemporal Dementia – FTD): راهنمای جامع شناخت و مدیریت
دمانس فرونتوتمپورال که به اختصار FTD نامیده میشود، گروهی از اختلالات مغزی است که برخلاف آلزایمر، نه بر حافظه، بلکه عمدتاً بر شخصیت، رفتار و زبان فرد تأثیر میگذارد. این بیماری ناشی از تخریب پیشرونده سلولهای عصبی در لوبهای فرونتال (پیشانی) و تمپورال (گیجگاهی) مغز است. این نواحی از مغز مسئول ویژگیهایی هستند که ما را به عنوان یک “انسان اجتماعی” تعریف میکنند؛ یعنی کنترل رفتار، قضاوت، هیجانات و توانایی تکلم. به همین دلیل، شروع این بیماری اغلب برای اطرافیان گیجکننده است، زیرا بیمار حافظه خوبی دارد اما رفتارهای عجیب و غریب یا نامناسب از خود نشان میدهد.
دمانس فرونتوتمپورال یکی از شایعترین علل زوال عقل در افراد زیر ۶۰ سال است. در حالی که بیماری آلزایمر اغلب در سنین بالاتر رخ میدهد، FTD معمولاً در سنین میانسالی، یعنی بین ۴۵ تا ۶۵ سالگی، ظاهر میشود. این تفاوت سنی باعث میشود که تأثیر آن بر خانوادهها بسیار ویرانگر باشد، زیرا بیمار هنوز در سنین کار و فعالیت اجتماعی است و اغلب مسئولیتهای خانوادگی سنگینی بر عهده دارد. درک این بیماری نیازمند شناخت دقیق آناتومی مغز و نحوه عملکرد این نواحی حیاتی است.
در سطح میکروسکوپی، این بیماری با تجمع پروتئینهای غیرطبیعی در داخل سلولهای مغزی مشخص میشود. این پروتئینها باعث میشوند سلولهای عصبی عملکرد خود را از دست بدهند و در نهایت بمیرند. با مرگ سلولها، بافت مغز در نواحی پیشانی و گیجگاهی کوچک یا “آتروفی” میشود. این کاهش حجم مغز در تصاویر امآرآی (MRI) قابل مشاهده است و یکی از کلیدهای اصلی تشخیص محسوب میشود. از آنجا که این بیماری انواع مختلفی دارد، علائم آن در هر فرد میتواند متفاوت باشد؛ برخی دچار تغییرات شدید رفتاری میشوند و برخی دیگر توانایی صحبت کردن را از دست میدهند.
نامهای دیگر بیماری دمانس فرونتوتمپورال
در طول تاریخ پزشکی، دمانس فرونتوتمپورال با نامهای متعددی شناخته شده است که دانستن آنها برای مطالعه پروندههای پزشکی قدیمی یا جستجو در منابع علمی مفید است. مشهورترین نام قدیمی این بیماری، بیماری پیک (Pick’s Disease) است. آرنولد پیک، پزشک و محققی بود که برای اولین بار در سال ۱۸۹۲ علائم بیمارانی را توصیف کرد که دچار زوال عقل همراه با اختلال گفتاری شده بودند و پس از مرگ، مغز آنها آتروفی مشخصی داشت. تا مدتها، هر نوع دمانسی که لوب پیشانی را درگیر میکرد، بیماری پیک نامیده میشد. امروزه، اصطلاح “بیماری پیک” فقط برای یک زیرمجموعه خاص از FTD استفاده میشود که در آن نوع خاصی از پروتئینها (اجسام پیک) در مغز دیده میشود.
نام علمی و دقیقی که امروزه در پاتولوژی (آسیبشناسی) استفاده میشود، “دژنراسیون لوبار فرونتوتمپورال” (Frontotemporal Lobar Degeneration یا FTLD) است. این نام به فرآیند تخریب و تحلیلی اشاره دارد که در بافت مغز رخ میدهد. پزشکان معمولاً از واژه FTD برای توصیف علائم بالینی (آنچه بیمار تجربه میکند) و از FTLD برای توصیف تغییرات بافتی (آنچه زیر میکروسکوپ دیده میشود) استفاده میکنند. این تفکیک به متخصصان کمک میکند تا دقیقتر درباره ماهیت بیماری صحبت کنند.
علاوه بر این، FTD خود به چند زیرشاخه تقسیم میشود که نامهای خاص خود را دارند. “واریانت رفتاری” (bvFTD) شایعترین نوع است که بر شخصیت تأثیر میگذارد. دسته دیگر “آفازی پیشرونده اولیه” (PPA) نام دارد که بر مهارتهای زبانی تمرکز دارد و خود شامل دو زیرگروه “لغوی” (Semantic) و “غیرروان” (Non-fluent) میشود. دانستن این نامها اهمیت دارد زیرا سیر پیشرفت و نیازهای درمانی هر کدام از این زیرشاخهها میتواند متفاوت باشد و خانوادهها باید بدانند با کدام نوع خاص از بیماری روبرو هستند.
نشانههای بیماری دمانس فرونتوتمپورال (FTD)
علائم FTD بسیار متنوع هستند و بستگی به این دارند که بیماری از کدام قسمت مغز شروع شده باشد. به طور کلی، علائم به دو دسته اصلی تقسیم میشوند: تغییرات رفتاری و تغییرات زبانی. در نوع رفتاری (bvFTD)، اولین و بارزترین نشانه، تغییر در شخصیت و رفتار اجتماعی فرد است. بیمار ممکن است کارهایی انجام دهد که از نظر اجتماعی نامناسب یا شرمآور است؛ مانند دزدی از فروشگاه، گفتن حرفهای رکیک جنسی، یا بیاحترامی به دیگران، بدون اینکه احساس پشیمانی یا خجالت داشته باشد. این از دست دادن “موانع اجتماعی” ناشی از آسیب به لوب پیشانی است که مرکز قضاوت و کنترل انسان است.

بیتفاوتی و از دست دادن همدلی یکی دیگر از علائم شایع و دردناک برای خانوادههاست. فردی که قبلاً مهربان و دلسوز بوده، ممکن است نسبت به احساسات همسر یا فرزندانش کاملاً سرد و بیتفاوت شود. این رفتار اغلب به اشتباه به عنوان افسردگی تعبیر میشود. همچنین رفتارهای وسواسی و تکراری، مانند ضربه زدن با انگشت، جمعآوری اشیاء بیارزش، یا اصرار بر خوردن غذاهای خاص (بهویژه شیرینیجات) در این بیماران دیده میشود. تغییر در عادات غذایی و پرخوری افراطی نیز از نشانههای مهم است.
در نوع زبانی یا آفازی پیشرونده، مشکل اصلی در صحبت کردن یا درک کلمات است. در یک زیرگروه، بیمار در پیدا کردن کلمات مشکل دارد و جملات را بریدهبریده و با تلاش زیاد بیان میکند (آفازی غیرروان). در زیرگروه دیگر، بیمار میتواند روان صحبت کند، اما معنای کلمات را فراموش میکند (دمانس سمانتیک). مثلاً ممکن است به کلمه “ساعت” نگاه کند و نداند که چیست یا چه کاربردی دارد. برخلاف آلزایمر، حافظه کوتاهمدت و مسیریابی این بیماران تا مراحل پیشرفته بیماری معمولاً دستنخورده باقی میماند که همین موضوع گاهی تشخیص را به تأخیر میاندازد.
علت ابتلا به دمانس فرونتوتمپورال (FTD)
علت دقیق اینکه چرا سلولهای مغزی در FTD شروع به تخریب میکنند، هنوز به طور کامل مشخص نیست، اما دانشمندان میدانند که این بیماری نتیجه تجمع غیرطبیعی پروتئینها در مغز است. در مغز انسان سالم، پروتئینها وظایف حیاتی مانند حفظ ساختار سلول و انتقال مواد مغذی را بر عهده دارند. در بیماران FTD، این پروتئینها تغییر شکل داده و به تودههای سمی تبدیل میشوند. سه نوع پروتئین اصلی در این بیماری دخیل هستند: پروتئین تائو (Tau)، پروتئین TDP-43 و پروتئین FUS. نوع پروتئینی که در مغز تجمع مییابد، تعیینکننده نوع خاص بیماری و علائم آن است.
ژنتیک نقش بسیار پررنگتری در FTD نسبت به سایر انواع دمانس (مانند آلزایمر) دارد. تخمین زده میشود که حدود ۳۰ تا ۵۰ درصد از بیماران مبتلا به FTD، سابقه خانوادگی دمانس دارند. در حدود ۱۰ تا ۱۵ درصد موارد، یک جهش ژنتیکی مشخص عامل بیماری است که به صورت اتوزومال غالب به ارث میرسد؛ یعنی اگر یکی از والدین ژن معیوب را داشته باشد، احتمال انتقال آن به فرزند ۵۰ درصد است. ژنهای C9orf72، MAPT و GRN سه ژن اصلی هستند که جهش در آنها باعث بروز بیماری میشود.
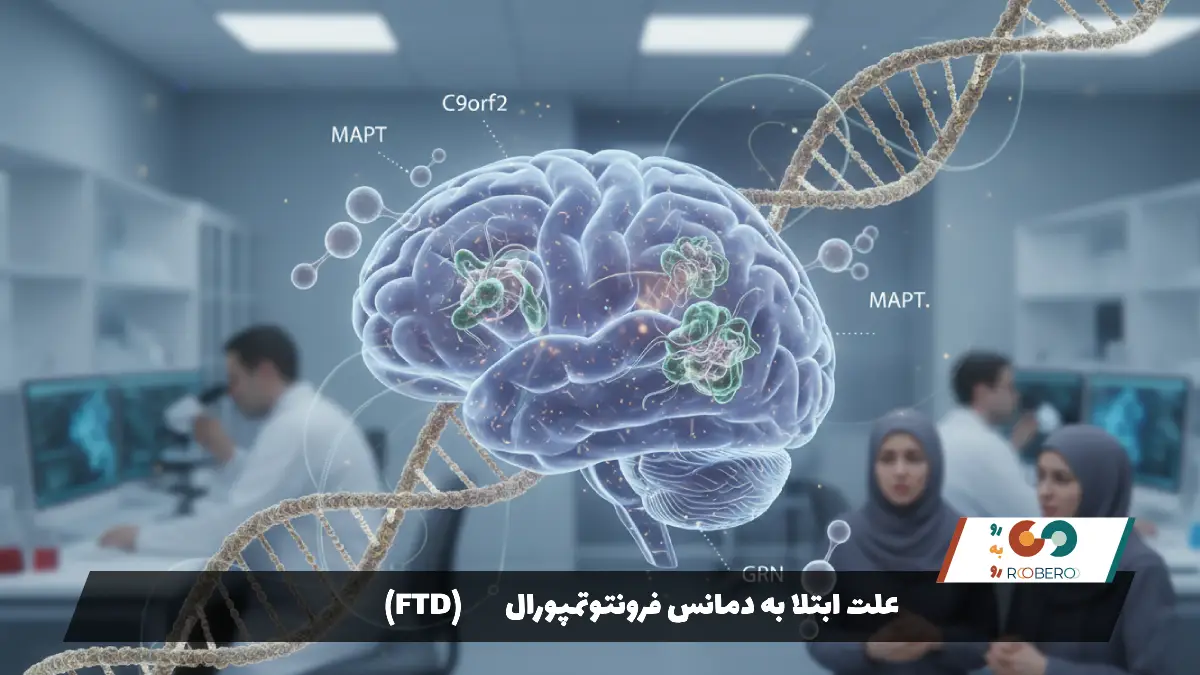
با این حال، در نیمی از موارد، هیچ سابقه خانوادگی وجود ندارد و بیماری به صورت “تکگیر” (Sporadic) رخ میدهد. در این موارد، علت جهش پروتئینها ناشناخته است. برخلاف برخی بیماریها که عواملی مانند سیگار، رژیم غذایی یا شغل در آنها دخیل هستند، هنوز هیچ عامل محیطی قطعی برای شروع FTD شناسایی نشده است. تحقیقات نشان داده است که ضربههای شدید به سر در گذشته ممکن است ریسک ابتلا را اندکی افزایش دهد، اما این ارتباط هنوز به قطعیت نرسیده است. بنابراین، اصلیترین علت شناخته شده تا امروز، عوامل بیولوژیکی و ژنتیکی درون سلولهای مغز است.
نحوه تشخیص دمانس فرونتوتمپورال (FTD)
تشخیص FTD فرآیندی پیچیده و چندمرحلهای است، زیرا هیچ آزمایش خون یا تصویربرداری واحدی وجود ندارد که بتواند به تنهایی بیماری را تایید کند. پزشکان متخصص مغز و اعصاب معمولاً با گرفتن شرح حال دقیق از بیمار و خانواده شروع میکنند. نقش خانواده در اینجا بسیار حیاتی است، زیرا خود بیمار اغلب نسبت به تغییرات رفتاری خود “بینش” ندارد و فکر میکند کاملاً سالم است. پزشک به دنبال الگوهایی از تغییر رفتار، شخصیت یا زبان میگردد که با گذشت زمان بدتر شدهاند.
تصویربرداری مغزی، به ویژه MRI، ابزار اصلی کمک به تشخیص است. در بیماران FTD، تصاویر معمولاً تحلیل رفتن (آتروفی) واضحی را در لوبهای فرونتال (جلوی سر) و تمپورال (کنارههای سر) نشان میدهند، در حالی که قسمتهای عقبی مغز (که در آلزایمر درگیر میشوند) سالم به نظر میرسند. گاهی اوقات از اسکن PET برای اندازهگیری متابولیسم گلوکز در مغز استفاده میشود؛ کاهش فعالیت و سوختوساز در نواحی جلوی مغز میتواند تاییدی بر تشخیص FTD باشد.
تستهای عصبروانشناختی نیز بخش مهمی از فرآیند تشخیص هستند. این تستها مهارتهای مختلف مغزی مانند حافظه، تمرکز، حل مسئله و زبان را ارزیابی میکنند. در FTD، بیمار ممکن است در تستهای حافظه عملکرد نسبتاً خوبی داشته باشد، اما در تستهایی که نیاز به برنامهریزی، قضاوت و کنترل تکانه دارد (عملکردهای اجرایی)، نمرات پایینی کسب کند. همچنین ممکن است برای رد کردن بیماری آلزایمر، آزمایش مایع نخاعی یا اسکنهای خاص آمیلوئید انجام شود تا اطمینان حاصل گردد که علت علائم، پلاکهای آلزایمر نیست.
تفاوت بیماری دمانس فرونتوتمپورال در مردان و زنان
مطالعات اپیدمیولوژیک نشان میدهد که دمانس فرونتوتمپورال تقریباً به نسبت برابری مردان و زنان را درگیر میکند و تفاوت جنسیتی چشمگیری در میزان شیوع کلی بیماری وجود ندارد. این برخلاف برخی دیگر از بیماریهای عصبی است که ممکن است در یک جنس شایعتر باشند. با این حال، برخی تحقیقات جزئی نشان دادهاند که واریانت رفتاری (bvFTD) ممکن است در مردان اندکی شایعتر باشد، در حالی که انواع زبانی (PPA) ممکن است در زنان شیوع کمی بیشتری داشته باشد، اما این تفاوتها قطعی و مطلق نیستند.
آنچه که در بحث تفاوت جنسیتی اهمیت دارد، تفاوت در بروز علائم رفتاری و نحوه برداشت جامعه از آنهاست. به دلیل هنجارهای اجتماعی، رفتارهای مهارگسیخته جنسی یا پرخاشگری فیزیکی در مردان مبتلا به FTD ممکن است سریعتر به عنوان یک مشکل جدی یا حتی جرم تلقی شود و منجر به درگیریهای قانونی گردد. در مقابل، زنان مبتلا ممکن است رفتارهایی مانند پرخوری، بیتوجهی به نظافت شخصی یا رفتارهای کودکانه نشان دهند که ممکن است با افسردگی یا یائسگی اشتباه گرفته شود و تشخیص را به تأخیر بیندازد.
از نظر ژنتیکی و بیولوژیکی، تفاوت معناداری بین مغز زنان و مردان در ابتلا به این بیماری کشف نشده است. هر دو جنس در سنین مشابهی (معمولاً ۵۰ تا ۶۰ سالگی) علائم را نشان میدهند. پاسخ به درمانهای حمایتی و دارویی نیز مستقل از جنسیت است. نکته مهم برای خانوادهها این است که بدانند تغییرات شخصیتی، چه در پدر و چه در مادر، ناشی از بیماری است و ربطی به جنسیت یا ذات فرد ندارد؛ مثلاً اگر مادری که همیشه بسیار باحیا بوده شروع به گفتن حرفهای رکیک میکند، این نشانه مستقیم تخریب لوب فرونتال است.
درمان دارویی دمانس فرونتوتمپورال (FTD)
باید با صراحت گفت که در حال حاضر هیچ دارویی وجود ندارد که بتواند FTD را درمان کند، روند آن را متوقف کند یا سلولهای مرده مغز را بازگرداند. داروهایی که برای آلزایمر استفاده میشوند (مانند دونپزیل یا ممانتین) معمولاً در درمان FTD مؤثر نیستند و در برخی موارد حتی ممکن است باعث بدتر شدن علائم رفتاری شوند. بنابراین، درمان دارویی در FTD صرفاً بر روی “کنترل علائم” آزاردهنده تمرکز دارد تا کیفیت زندگی بیمار و خانواده را بهبود بخشد.
دسته اصلی داروهایی که تجویز میشوند، مهارکنندههای بازجذب سروتونین (SSRIs) هستند. این داروها که معمولاً برای افسردگی و اضطراب استفاده میشوند، در بیماران FTD میتوانند به کاهش تحریکپذیری، پرخاشگری، رفتارهای وسواسی-اجباری و پرخوری کمک کنند. ترازودون نیز یکی دیگر از داروهای ضدافسردگی است که گاهی برای کنترل مشکلات رفتاری استفاده میشود. پزشکان معمولاً درمان را با دوزهای پایین شروع میکنند تا پاسخ بیمار را ارزیابی کنند.
در موارد شدید که رفتارهای بیمار خطرناک است و شامل توهم، هذیان یا پرخاشگری فیزیکی شدید میشود، ممکن است از داروهای آنتیسایکوتیک (ضدروانپریشی) در دوزهای بسیار پایین استفاده شود. با این حال، استفاده از این داروها نیازمند احتیاط بسیار زیاد است، زیرا بیماران مبتلا به FTD نسبت به عوارض جانبی این داروها بسیار حساس هستند و ممکن است دچار عوارض شدید حرکتی یا حتی افزایش خطر مرگ شوند. بنابراین، این داروها آخرین خط درمان هستند و باید تحت نظارت دقیق متخصص مصرف شوند.
درمان خانگی و سبک زندگی برای دمانس فرونتوتمپورال (FTD)
از آنجا که درمان دارویی محدود است، مدیریت محیطی و درمانهای خانگی نقش اصلی را در کنترل FTD ایفا میکنند. مهمترین اصل در درمان خانگی، “تغییر محیط به جای تغییر بیمار” است. از آنجا که بیمار توانایی یادگیری و انطباق را از دست داده است، مراقبان باید محیط را ساده و قابل پیشبینی کنند. داشتن یک برنامه روزانه دقیق و روتین ثابت (زمان بیداری، غذا، حمام و خواب مشخص) به کاهش اضطراب و سردرگمی بیمار کمک شایانی میکند.
برای مدیریت رفتارهای مهارگسیخته، پرت کردن حواس بهترین تکنیک است. بحث کردن یا استدلال منطقی با بیماری که لوب فرونتالش آسیب دیده، بیفایده است. اگر بیمار روی موضوعی قفل کرده یا رفتار نامناسبی دارد، پیشنهاد یک خوراکی محبوب یا تغییر فعالیت میتواند مؤثر باشد. ایمنسازی خانه نیز ضروری است؛ برداشتن اشیاء خطرناک، قفل کردن درها برای جلوگیری از فرار بیمار، و محدود کردن دسترسی به مواد غذایی ناسالم (به دلیل پرخوری) از اقدامات لازم است.
ارتباطات کلامی باید ساده و کوتاه باشد. هنگام صحبت با بیمار، باید تماس چشمی برقرار کرد، آرام و شمرده صحبت کرد و از جملات پیچیده پرهیز نمود. اگر بیمار دچار اختلال زبانی است، باید به او فرصت داد تا منظورش را بیان کند و از حدس زدن سریع کلماتش خودداری کرد. ورزش منظم و فعالیتهای فیزیکی مانند پیادهروی روزانه میتواند به تخلیه انرژی بیمار کمک کرده و خواب شبانه او را بهبود بخشد، که این موضوع خود باعث کاهش پرخاشگری در طول روز میشود.
رژیم غذایی مناسب برای دمانس فرونتوتمپورال (FTD)
یکی از ویژگیهای منحصر به فرد FTD، تغییرات شدید در عادات غذایی است که اغلب به صورت “پرخوری افراطی” (Hyperphagia) و تمایل شدید به شیرینیجات و کربوهیدراتها بروز میکند. بیماران ممکن است غذای خود را نجویده قورت دهند یا حتی اشیاء غیرخوراکی را در دهان بگذارند. بنابراین، مدیریت رژیم غذایی در اینجا به معنای کنترل دسترسی به غذا و نظارت بر ایمنی بلع است. قفل کردن یخچال و کابینتها ممکن است برای جلوگیری از پرخوری و چاقی مفرط ضروری باشد.
رژیم غذایی باید متعادل و مغذی باشد تا سلامت کلی بدن حفظ شود، اما جایگزین کردن تنقلات سالم به جای شیرینیها چالشی بزرگ است. میتوان از میوههای شیرین یا تنقلات کمکالری استفاده کرد تا هوس بیمار ارضا شود بدون اینکه قند خون او به شدت بالا رود. با پیشرفت بیماری، مشکلات بلع (دیسفاژی) ظاهر میشود. در این مرحله، تغییر بافت غذا به صورت نرم و پوره شده و استفاده از غلیظکنندهها برای مایعات ضروری است تا از خفگی و ورود غذا به ریه جلوگیری شود.
به دلیل خطر خفگی ناشی از تند غذا خوردن، مراقب باید همیشه هنگام غذا خوردن حضور داشته باشد. برش دادن غذا به قطعات کوچک و ارائه غذا در وعدههای کوچک اما متعدد میتواند کمککننده باشد. هیدراتاسیون (نوشیدن آب کافی) نیز مهم است، زیرا یبوست میتواند باعث ناراحتی و افزایش بیقراری بیمار شود. ویتامینها و مکملها تنها با تجویز پزشک باید مصرف شوند، زیرا تداخلات احتمالی با داروها باید بررسی شود.
روشهای پیشگیری از دمانس فرونتوتمپورال (FTD)
در حال حاضر، هیچ روش اثباتشدهای برای پیشگیری قطعی از FTD وجود ندارد، به ویژه در مواردی که بیماری ناشی از جهشهای ژنتیکی ارثی است. وقتی عامل بیماری در کدهای ژنتیکی فرد نهفته است، تغییر سبک زندگی نمیتواند جلوی بیان ژن را بگیرد. با این حال، برای موارد تکگیر (غیرارثی)، متخصصان معتقدند که حفظ سلامت کلی مغز ممکن است شروع علائم را به تأخیر بیندازد یا شدت آن را کاهش دهد، هرچند نمیتواند به طور کامل از آن جلوگیری کند.
مفهوم “ذخیره شناختی” (Cognitive Reserve) در اینجا مطرح میشود. افرادی که در طول زندگی فعالیتهای ذهنی پیچیده، تحصیلات بالاتر و تعاملات اجتماعی قویتری داشتهاند، ممکن است مغزشان در برابر آسیبهای اولیه مقاومتر باشد. ورزش مداوم، کنترل فشار خون، دیابت و کلسترول، و پرهیز از ضربات سر، همگی عواملی هستند که به سلامت عروق و بافت مغز کمک میکنند. سلامت قلب مستقیماً با سلامت مغز در ارتباط است.
مشاوره ژنتیک برای خانوادههایی که سابقه این بیماری را دارند، یک اقدام پیشگیرانه مهم محسوب میشود. اگرچه این کار از بیماری پیشگیری نمیکند، اما به اعضای خانواده کمک میکند تا ریسک خود را بشناسند و برای آینده تصمیمگیری کنند. در حال حاضر، تحقیقات گستردهای بر روی روشهای ژندرمانی و واکسنهایی برای هدف قرار دادن پروتئینهای تائو و TDP-43 در حال انجام است که امید میرود در آینده راهی برای پیشگیری واقعی ارائه دهند.
عوارض و خطرات دمانس فرونتوتمپورال (FTD)
عوارض FTD فراتر از فراموشی است و میتواند خطرات جانی و اجتماعی جدی به همراه داشته باشد. یکی از بزرگترین خطرات، پنومونی آسپیراسیون (ذاتالریه ناشی از ورود غذا به ریه) است که به دلیل اختلال بلع رخ میدهد و شایعترین علت مرگ در این بیماران است. ضعف عضلانی و مشکلات حرکتی در مراحل پیشرفته نیز خطر سقوط، شکستگی استخوان و زخم بستر را به شدت افزایش میدهد که خود میتواند منجر به عفونتهای مرگبار شود.
از نظر اجتماعی و قانونی، عوارض رفتاری بیماری بسیار خطرناک است. بیماران ممکن است به دلیل دزدی، رفتارهای جنسی نامناسب در ملاء عام، یا رانندگی خطرناک دچار مشکلات قانونی شوند. قضاوت ضعیف میتواند منجر به از دست دادن سرمایههای مالی خانواده شود (مثلاً بخشیدن پول به کلاهبرداران یا خریدهای اینترنتی بیرویه). این مسائل میتواند خانواده را ورشکسته کند و فشار روانی شدیدی بر مراقبان وارد آورد.
انزوا و طرد اجتماعی نیز از عوارض پنهان این بیماری است. دوستان و اقوام ممکن است به دلیل رفتارهای عجیب بیمار از او فاصله بگیرند. همچنین خود بیمار ممکن است دچار آسیبهای فیزیکی ناشی از رفتارهای بدون فکر شود (مثلاً دست زدن به اجاق داغ). در مراحل نهایی، بیمار کاملاً وابسته میشود، کنترل ادرار و مدفوع را از دست میدهد و توانایی صحبت کردن و حرکت کردن به صفر میرسد که نیاز به مراقبت ۲۴ ساعته پرستاری دارد.
دمانس فرونتوتمپورال در کودکان و دوران بارداری
دمانس فرونتوتمپورال یک بیماری وابسته به سن بزرگسالی است و در کودکان رخ نمیدهد. سن شروع معمول این بیماری ۴۵ تا ۶۵ سالگی است. اگر کودکی علائم تحلیل رفتن مغز یا مشکلات رفتاری و زبانی پیشرونده داشته باشد، پزشکان به هیچ عنوان FTD را مطرح نمیکنند، بلکه به دنبال بیماریهای متابولیک نادر (مانند بیماری باتن یا NCL) میگردند که ماهیت کاملاً متفاوتی دارند. بنابراین، والدین نباید نگران ابتلای کودکان خود به این بیماری خاص باشند.
در مورد دوران بارداری، از آنجا که سن شروع بیماری معمولاً پس از سنین باروری است، همزمانی بارداری و FTD بسیار نادر است. با این حال، با افزایش سن ازدواج و بارداری، ممکن است موارد بسیار نادری پیش بیاید. اگر خانمی در سنین بالا باردار باشد و علائم FTD را نشان دهد، تشخیص بسیار پیچیده خواهد بود زیرا تغییرات خلقی بارداری میتواند با علائم رفتاری بیماری همپوشانی داشته باشد. داروها و روشهای تشخیصی (مانند اسکنهای رادیواکتیو) نیز ممکن است برای جنین خطرناک باشند.
نکته مهمتر در مورد بارداری، بحث انتقال ژنتیکی است. فرزندان افراد مبتلا به نوع ژنتیکی FTD، پنجاه درصد شانس به ارث بردن ژن معیوب را دارند. این موضوع برای فرزندان بالغ بیماران که قصد بارداری دارند بسیار چالشبرانگیز است. آنها ممکن است بخواهند قبل از بارداری آزمایش ژنتیک انجام دهند یا از روشهای لقاح آزمایشگاهی (IVF) همراه با تشخیص ژنتیکی پیش از لانهگزینی (PGD) استفاده کنند تا مطمئن شوند ژن معیوب به نسل بعد منتقل نمیشود.
طول درمان و پیشآگهی دمانس فرونتوتمپورال (FTD)
پیشآگهی بیماری FTD متأسفانه خوب نیست و این بیماری یک مسیر پیشرونده و غیرقابل برگشت را طی میکند. طول مدت بیماری از زمان شروع علائم تا پایان زندگی متغیر است، اما به طور میانگین بین ۷ تا ۱۰ سال تخمین زده میشود. با این حال، طیف این زمان بسیار وسیع است؛ برخی بیماران ممکن است تنها ۲ سال پس از تشخیص زنده بمانند، در حالی که برخی دیگر ممکن است تا ۲۰ سال با بیماری زندگی کنند. سرعت پیشرفت بیماری در هر فرد منحصر به فرد است.
بیمارانی که همزمان دچار بیماری نورون حرکتی (ALS) میشوند، معمولاً سیر بیماری بسیار سریعتری دارند و طول عمر آنها کوتاهتر است (معمولاً ۲ تا ۳ سال). علت اصلی مرگ در بیماران FTD خودِ بیماری مغزی نیست، بلکه عوارض ناشی از ناتوانی جسمی است؛ عفونتهای ریوی، عفونتهای ادراری، یا عوارض ناشی از زمین خوردن. هرچه مراقبتهای پرستاری و حمایتی باکیفیتتر باشد، احتمال افزایش طول عمر و راحتی بیمار بیشتر است.
مسیر بیماری معمولاً به این صورت است که ابتدا علائم رفتاری یا زبانی ظاهر میشود، سپس با گذشت چند سال مهارتهای حافظه و شناختی دیگر نیز درگیر میشوند و در نهایت بیمار دچار مشکلات حرکتی (شبیه پارکینسون)، سفتی عضلات و بیاختیاری میشود. در مراحل پایانی، بیمار دیگر قادر به برقراری ارتباط نیست و نیاز به مراقبت کامل دارد. درک این مسیر به خانوادهها کمک میکند تا انتظارات واقعبینانهای داشته باشند و برای مراحل مختلف برنامهریزی کنند.
تأثیر دمانس فرونتوتمپورال بر سلامت روان مراقبان و خانواده
(این بخش به عنوان موضوع مرتبط و مهم اضافه شده است)
یکی از جنبههای نادیده گرفته شده FTD، فشار روانی و عاطفی شدیدی است که بر مراقبان (معمولاً همسر و فرزندان) وارد میکند. تحقیقات نشان داده است که “بار مراقبتی” در FTD بسیار سنگینتر از بیماری آلزایمر است. دلیل این امر، ماهیت رفتاری بیماری است. دیدن عزیزی که شخصیتش کاملاً تغییر کرده، توهین میکند، محبت نمیکند و رفتارهای شرمآور دارد، از نظر عاطفی بسیار فرسایندهتر از مراقبت از کسی است که فقط فراموشکار است.
مراقبان اغلب دچار “سوگ مبهم” میشوند؛ یعنی فرد فیزیکی حضور دارد، اما شخصیت و آن کسی که دوستش داشتند، رفته است. احساس گناه، خشم، افسردگی و انزوای اجتماعی در میان همسران این بیماران بسیار شایع است. آنها مجبورند نقشهای متعددی را همزمان ایفا کنند: پرستار، وکیل، مدیر مالی و محافظ، در حالی که شریک زندگی خود را از دست دادهاند.
اهمیت حمایت از مراقبان به اندازه درمان بیمار مهم است. پیوستن به گروههای حمایتی، مشاوره روانشناسی و استفاده از خدمات مراقبت موقت (Respite Care) برای استراحت دادن به خانواده ضروری است. اگر مراقب از پا بیفتد، کیفیت زندگی بیمار نیز به شدت افت میکند. آموزش به اعضای خانواده درباره اینکه “این رفتارها دست خود بیمار نیست و نتیجه آسیب مغزی است”، کلید اصلی تابآوری در برابر این بیماری دشوار است.
جمعبندی
بیماری دمانس فرونتوتمپورال (FTD) یک اختلال عصبی پیشرونده و پیچیده است که با هدف قرار دادن شخصیت، رفتار و زبان، هویت فرد را تحت تأثیر قرار میدهد. این بیماری که اغلب در سنین میانسالی رخ میدهد، ناشی از تجمع پروتئینهای غیرطبیعی و آتروفی در لوبهای پیشانی و گیجگاهی مغز است. تشخیص آن به دلیل شباهت با بیماریهای روانی دشوار است و نیازمند تصویربرداری MRI و ارزیابیهای دقیق است. با وجود اینکه هیچ درمان قطعی برای توقف بیماری وجود ندارد، مدیریت علائم با داروهای تنظیمکننده سروتونین و استراتژیهای رفتاری و محیطی امکانپذیر است. چالشهای اصلی شامل تغییرات شخصیتی، پرخوری، اختلالات گفتاری و مشکلات بلع است. نقش ژنتیک در این بیماری پررنگ است و مشاوره ژنتیک برای خانوادهها اهمیت دارد. مراقبت از این بیماران نیازمند صبر فراوان، درک ماهیت غیرعمدی رفتارهای بیمار و حمایت همهجانبه از مراقبان است تا بتوان کیفیت زندگی را در طول سالهای درگیری با بیماری تا حد امکان حفظ کرد.

